前回の「メニエール病(めまい・耳鳴り・難聴)完治の研究報告Part6(コメントあり)」の続きとなります。大変難しいですがついて来て下さい!
神経系は筋に運動指令を送り、常に全身の筋の活動状態を調節している。運動指令は運動神経(遠心性の末梢神経線維) によって中枢神経系から末梢の筋組織まで伝えられる。 この運動発現の最末端部の神経細胞(ニューロン)、すなわち神経系のアンカーとして効果器へといたるニューロンのことを運動ニューロン motor neuron (motoneuron)と呼ぶ。運動ニューロンの細胞体は脊髄の前角に存在し、末梢の筋に向かって神経線維である軸索を伸ばす。この軸索は前根を通って脊髄を出て、最終的には筋細胞へとシナプスをつくっている(Figure 13下)。これが前根を「運動指令の通り道」といった理由である。すなわち前根とは、脊髄を出たばかりの運動ニューロンの軸索の束である。
同様に感覚神経(求心性の末梢神経線維)を構成する神経細胞を 感覚ニューロン sensory neuronと呼ぶ。そしてこの感覚ニューロンの軸索は、後根を通って中枢神経系へと入り、後角にいる次のニューロンへとシナプスによって連絡している(Figure 13上)。感覚ニューロンの細胞体は、末梢の受容器から中枢神経系にいたる途中の後根神経節に存在する。これは感覚ニューロンが、軸索が細胞体に変わった形をしているからである。
このように脊髄の断面においては、運動と感覚の機能が それぞれ前角と後角(およびそこから出る前根と後根)に分離している。 この脊髄の背腹軸における感覚・運動機能分離を、 発見者にちなんで ベル・マジャンディの法則 Bell-Magendie lawという。
運動ニューロンの細胞体は脊髄内に存在するが、そこから出た軸索は前根を通り脊髄末梢神経として脊柱管を飛び出し、筋肉の筋細胞や腺を構築する分泌細胞へとシナプスをつくる。よって運動ニューロンが活動すると、活動電位が軸索を伝搬して効果器へと到り、そこでシナプス伝達が起こって効果器の細胞を活動させる。この末梢遠心路は、単一のニューロンの軸索によって構成されている。(自律神経系における例外は後述。)これはよく考えてみればすごいことだ。たとえばいま足の指をもぞもぞ動かしてみよう。その足先の指の筋の収縮は、腰あたりの脊髄内に居を構える運動ニューロンが、中継にだれかをはさむことなく、自分がぐーっとのばした「手(軸索)」をつかって刺激することで実現されたものだ。 もちろん実際の数としては多数の運動ニューロンが関わってはいるが、それにしてもこの長い距離をつなぐケーブルの実態が、個々の細胞の一部が伸び出した細く頼りない軸索だということの驚きをいま一度噛みしめてほしい。顕微鏡でなければ見えないような微小な存在である細胞が、その細胞膜の一部を細長く突出させ、何十センチも離れた場所の筋を駆動するという機能をしっかりこなしているのだ。感覚ニューロンについても同様だ。感覚ニューロンは後根神経節に存在し、軸索の途中のわき道に細胞体が避けたような特殊な形態をしているが、やはり末梢から脊髄までが1細胞の軸索で直結されているのだ。足の指を動かしたときに感じたそのつま先の感覚は、指関節に存在する感覚受容器が検知した情報が、感覚ニューロンの細い軸索を通じて中枢へと伝えられたからこそ知覚されたものなのだ。
脊髄神経と神経叢を見よう。脊髄神経の解剖についてあと少し説明しよう。 脊髄から末梢へとたどる方向でみていくと、脊髄腹側からは前根が、脊髄背側からは後根が(実際には後根の線維は求心性なのだけど、みかけの解剖構造上)出る。それらは1本に束ねられて脊髄神経となり、脊柱管を出ていくのだった。ただし後根には感覚ニューロンの細胞体の居場所である後根神経節があり、これは肉眼解剖でわかるほどはっきりとした神経線維の隆起である。後根神経節は、ちょうど線維が椎間孔を通り抜けるあたりにあるか、あるいは脊柱の外側から椎間孔にぴったりはまるようなかたちにおさまっていることが多い。 そして後根神経節のすぐ末梢側の地点で、やっと前根と後根が吻合している。よって正確を期すのならば、脊髄から出た前根と後根は、 合流する前に自分が通る椎間孔のレベルまでおのおの脊柱管内を下行し、 椎間孔をくぐり抜ける直前で後根に隆起ができるとともに、 1本の脊髄神経に束ねられるかたちになっている。このあたりの実構造は「前・後根があわさって脊髄神経になって椎間孔を通る」 という表現だけでは把握しづらいかもしれない。
ともあれ脊髄に出入りする運動・感覚神経線維は、 椎間孔を出るにあたり、 いったん吻合して混合性の線維となる。 しかしこうして合流した脊髄神経は、 脊柱管を出た直後にふたたび分枝する。 わかれた線維のうち、 腹側に向かうものを前枝 ventral ramus、 背側に向かうものを後枝 dorsal ramusという。 後枝を通るのは、体幹背部の皮膚から感覚を伝える感覚ニューロンの軸索と、 同領域の筋を支配する運動ニューロンの軸索である。 それに対して前枝には、 四肢や体幹腹側部の皮膚につながる感覚ニューロンの軸索や、 四肢の骨格筋を制御するための運動ニューロンの軸索などが通っている。 前枝には四肢に関わる線維も含まれることから、 前枝と後枝では圧倒的に前枝が太い。 感覚・運動が背腹で分離していた前根・後根と違い、 前枝・後枝はこれから線維が向かう体部位の背腹に沿った分枝といえる。 感覚も運動も含め、 身体の前(腹側)のほうの神経支配を担うのが脊髄末梢前枝である。
脊髄神経の前枝は、 上下の隣接する「おとなり」の前枝と吻合・分枝を繰り返して入り組んだ構造を形成する。 これは後枝と比べ、 脊髄神経前枝には四肢の運動制御をはじめとする多様な成分が混在して含まれており、 その後線維が向かう体部位や機能によって、 実際に末梢へと向かう前に配線を整理する必要があるためだ。 このような複雑に分枝した網目状の末梢神経構造を 神経叢 nerve plexusという。
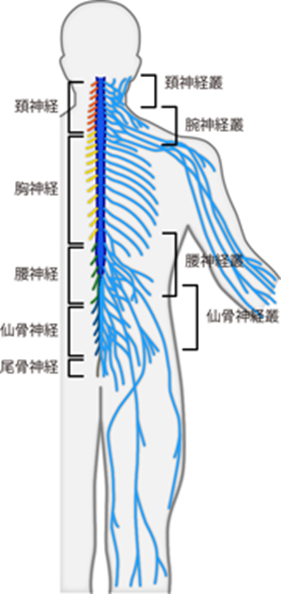
脊髄末梢神経がつくる主要な神経叢と、 それを構成する脊髄末梢神経前枝のおおよそのレベルは、 頚神経叢 cervical plexus(C1–C4)・ 腕神経叢 brachial plexus(C5–T1)・ 腰神経叢 lumbar plexus(T12–L4)・ 仙骨神経叢 sacral plexus(L5–S4) となる(Figure 14)。とはいえ、これらを盲目的に暗記するのは不毛だし苦行であろう。 また神経叢は単に「末梢神経の網目状の構造」の総称なので、 脊髄から出た直後に位置するものに限らなければ、臓器の周辺に張り巡らされた胃神経叢や肝神経叢など多種が存在するし、個人差も多い。よって神経叢を網羅的に暗記しようとしたら、上記のものだけでは足りない。 これは本解説の範囲を越えてしまうので、 ここでは各神経叢とそのおおまかな機能を列挙するのみにとどめた(Table 2)。
Table 2 脊髄神経の神経叢
| 神経叢 | 髄節レベル | 機能 |
| 頚神経叢 | C1 – C5 | 横隔膜、舌骨下筋群 |
| 頚・肩・胸上部皮膚 | ||
| 腕神経叢 | C5 – T1 | 上肢筋・皮膚 |
| (胸神経前枝は神経叢をつくらない) | ||
| 腰神経叢 | T12 – L4 | 腹・大腿の筋・皮膚 |
| 仙骨神経叢 | L4 – S4 | 大腿・下腿・陰部筋 |
| 下肢・陰部皮膚 | ||
ちなみにちょっとだけ触れておくと、 脊髄末梢神経のつくる神経叢のうち、 腕神経叢は上肢の、 腰神経叢および仙骨神経叢は下肢の感覚や運動制御に関与するため、 臨床上重要である。 たとえば神経痛でよく耳にする坐骨神経は、 仙骨神経叢内のひとつの分枝の名称だ。馴染みのない仙骨神経痛と言うよりも馴染みのある坐骨神経痛と言われるようになったのです。 (ただし坐骨神経痛は多岐にわたる症状の総称であり、 実際には坐骨神経の圧迫損傷以外でも起こる。坐骨神経痛は仙骨神経叢内のひとつの分枝に感染したヘルペスによるものです。) また交通事故などで腕神経叢が損傷されたとき、 神経叢内のどの枝が損傷されたかによって、 その分枝が担当する上肢領域にだけ感覚障害や麻痺が生じる。 よって正しい診断や処置のためには、 複雑に入り組んだ神経叢の分枝とその神経支配を正確に把握しておく必要がある。
仙骨神経叢内のひとつの分枝である坐骨神経について見ましょう。坐骨神経はより正しくは腰仙骨神経叢の分枝の一つです。多くの動物に於いて同一個体中で最大の直径と長さをもつ末梢神経が坐骨神経です。ヒトの場合坐骨神経は、腰仙骨神経叢から始まり総腓骨神経と脛骨神経に分かれて終わる。腰仙骨神経叢を構成する末梢神経のうち坐骨神経をなすのは第4、第5腰神経と第1〜第3仙骨神経である(L4〜S3)。
坐骨神経の走行は、腰仙骨神経叢を出た後、梨状筋の前面を通り、下殿神経と共に大坐骨孔(梨状筋下孔)を通って骨盤外へ出て、大腿後面(大殿筋と大腿二頭筋の前面)を下行し、大腿屈筋群(大腿二頭筋、半腱様筋、半膜様筋)と大内転筋へ筋枝を分枝し、膝の裏(膝窩)の上方で2終枝(総腓骨神経と脛骨神経)に分かれる。ヘルペスが坐骨神経に感染するとみられる症状として坐骨神経痛がある。
坐骨神経が支配する筋肉には1)半腱様筋2)半膜様筋3)大腿二頭筋4)大内転筋がある。しかし正確には大内転筋のみが坐骨神経の支配であり、半腱様筋・半膜様筋は坐骨神経の枝である脛骨神経支配である。また大腿二頭筋は坐骨神経の枝である脛骨神経・総腓骨神経の二重神経支配である。
内臓機能をつかさどる自律神経の神経支配に移ろう。
内臓機能の自律神経の神経支配uは、 解剖構造としてもニューロンレベルの組織学的構造としても、 やや手が込んでいて独特な部分がある。 また、自律神経でない体性運動線維における効果器の制御機序は全身のどこの筋でも大差ないが、 自律神経においては制御すべき臓器が千差万別であるために、自律神経系の解説に踏み込みすぎると、 どうしても専門的な細かい説明になってしまう。
脊髄から出る運動性自律神経である自律神経の運動ニューロンを見よう。自律神経とは、 内臓や腺器官への運動出力を伝えたり、 それらからの感覚情報を中枢へ伝えたりする役割を担う末梢神経である。 内臓機能に関与する自律神経の線維は脳からも脊髄からも出ているが、 これらの内臓機能に関与する自律神経はとくにその遠心性線維において、 一般的な体性神経の支配とは異なる特徴を有している。脊髄から出る運動性自律神経についてみていこう。
脊髄側角(lateral horn)は頚髄下部から胸髄(第一胸椎から第二腰椎の高さ)の中間質が外側へ突出した灰白質。脊髄の交感神経が存在する部位。小型で交感神経系の多極神経細胞(中頚髄下部から胸髄(第一胸椎から第二腰椎の高さ)の中間質が外側へ突出した灰白質。脊髄の交感神経が存在する部位。小型で交感神経系の多極神経細胞(中間質外側核)があり、その内側にやや散在性の神経細胞群(中間質内側核)が存在する。間質外側核)があり、その内側にやや散在性の神経細胞群(中間質内側核)が存在する。脊髄側角(lateral horn)には、 平滑筋・内臓や腺を調節するための自律神経の運動ニューロンが存在する。この内臓性運動ニューロンの軸索は、 体性運動ニューロン(骨格筋に運動指令を送るニューロン) とおなじく前根を通って脊髄を出る。 そして前根は後根と合流し、脊髄神経となって脊柱管を出ていく。
しかし内臓性運動ニューロンの軸索は体性運動ニューロンと違い、 脊柱管を出たあと直接効果器まで伸びているわけではない。 自律神経の運動ニューロンは、 ほとんどの場合、 効果器に到達するまでの間に 自律神経節 autonomic ganglion と呼ばれる構造で途中下車する。 脊髄から自律神経節までを担当したニューロンは、 そこにいる次のニューロンにシナプスをつくりバトンタッチする。 バトンを渡されたニューロンは自律神経節から軸索を伸ばし、 効果器(平滑筋や腺)に到達してそのはたらきを調節する。
このように自律神経の運動経路には、 脊髄を出て効果器に到達するまでに、 自律神経節を挟んで通常2つのニューロンが関わっている。 そこで自律神経節より前を担当するニューロンを 節前ニューロン preganglionic neuron、 自律神経節以降を担当するニューロンを 節後ニューロン postganglionic neuronと呼ぶ。 また節前ニューロン・節後ニューロンの軸索がつくる神経線維は、 それぞれ節前線維 preganglionic fiber・ 節後線維 postganglionic fiberと呼ばれる。 節前ニューロンは直接効果器までは達していないが、 節前・節後ニューロンは、分類上どちらも運動ニューロンとみなす場合が多い。 これは「末梢神経の遠心性線維を構成するニューロン」という運動ニューロンの定義と矛盾しない。 節前・節後ニューロンの軸索はともに、 節前・節後線維という末梢神経の遠心性線維を構成しているからである。
解剖構造としては、内臓性の末梢神経線維は、 脊髄神経が脊柱管を出た直後に体性線維から分離する。 基本的には、脊髄神経が前枝と後枝にわかれるのとほぼ同時に、 自律神経線維が分離すると考えてよく、 分離した自律神経線維はすぐに自律神経節をつくる。 すなわち脊柱管を出た脊髄神経は、 腹側体幹や四肢をカバーする体性線維である太い前枝、 背側体幹をカバーする体性線維である細い後枝、 そして自律神経の節前線維という3つにわかれる。わかれたあと、 自律神経節までのわずかの区間の線維が節前線維、 その後シナプスを経て、 自律神経節から出て効果器まで伸びていく線維が節後線維である。ただし、脊髄神経がまず前枝と後枝とにわかれ、その後、前枝から内臓性の線維が分離するとする教科書もある。(内臓は脊椎からみて腹側にあるので、 内臓を標的とする線維は強いていえば前枝に含まれるのが自然である。) このあたりの末梢線維の分枝の順序は、 髄節のレベルによっても異なり、 神経叢の構造と同様個人差も多いため、 一概にはいえない。
神経根に関わる疾患は事故でない限り原因の殆どがherpesなのでコルチコステロイドによる症状緩和が良く効くのは言うまでもないことです。
神経根疾患(神経根障害)は,脊柱の内部または隣接部位での神経根への急性または慢性圧迫が引き金となって起こると言われていますが嘘です。神経根に感染しているヘルペスが神経根の様々な細胞の中で免疫が下がって増殖して細胞を傷つけて様々な感覚異常や運動機能障害が見られるのです。彼らの言うことには論理がないのです。彼らは神経根疾患(神経根障害)は,脊柱の内部または隣接部位での神経根への急性または慢性圧迫が引き金となって起こるというのですが脊柱の内部は完全に閉鎖されており脊髄神経根は完全に分離されています。それでは何がどのように神経根を圧迫して様々の症状が出るのかについては一切説明がないのです。
脊髄神経根の最も一般的な病気は1)椎間板ヘルニア2)関節リウマチ(RA)3)変形性関節症による頸部および腰部における骨変化が,神経根を圧迫することがあると言われていますが2)関節リウマチ(RA)と3)変形性関節症は100%herpesが原因です。
なぜ「変形性関節症」という病気もヘルペスが原因であることを証明しましょう。変形性関節症の症状は機械的刺激などにより軟骨の変性・磨耗を生じるといわれていますが、どんな機械的刺激かについては一切触れられてはいません。機械的刺激が原因でた関節周囲を取り囲む滑膜の炎症が併発して変性が加速しますとされていますが嘘です。機械的刺激が軟骨に炎症を起こすことがないからです。整形外科の先生は炎症の意味をまるで知りません。炎症は病原体との戦いでみられるものです。機械的刺激は病原体には絶対になれないので炎症は生じないのです。尤も軟骨の変性・磨耗を生じることはあるのですが。しかも痛みは軟骨の変性・磨耗によって生じることは絶対にあり得ないのです。というのは痛覚刺激線維つまり侵害受容線維が傷ついたり刺激されないと脳は痛みを感じないからです。痛みを感じる神経の侵害受容線維(痛覚線維)には、有髄でもっとも細いAδ線維と無髄C線維がある。感覚受容器 sensory receptorとは、刺激のエネルギーを電気信号に変える変換器 transducerである。受容器と受容体と混同しないように!感覚受容器には、非神経性の受容器(刺激の受容のために特殊な構造を持つ受容器)と神経性の受容器(神経の末端が刺激を受容するために特殊化したもの)とがある。因みに痛み刺激には針を刺すような物理的な刺激や43度以上の熱刺激だけでなく勿論、生体内部や外部に存在している化学物質である高張食塩水や水素イオンやアデノシン三リン(ATP)や生体内で産生化学物質であるブラジキニン(BK)なども含まれます。
変形性関節症の症状は機械的刺激などにより軟骨の変性・磨耗を生じた後に関節周囲の骨軟骨形成などの増殖性変化を伴うことによってそれらの変化により血管増生や神経線維の増生をともなう関節包の線維化が起こり痛みが感じやすくなりますといわれていますがこれも間違いです。関節周囲の骨軟骨形成などの増殖性変化や血管増生や神経線維の増生や関節包の線維化が起こっても痛みは決して起こりません。疼痛以外の症状である腫脹、引っ掛かり感、違和感などがでることはあっても痛みは原理的には起こりません。
関節表面を覆う関節軟骨は軟骨細胞と関節外の2型コラーゲンとプロテオグリカン(糖タンパク)が主成分です。関節軟骨には血行や神経線維の分布はありません。関節の中ではストレスがかかりやすい荷重関節として膝関節、股関節の関節症がよくみられます。
ストレスがかかりやすい荷重関節の様々な細胞にヘルペスは感染しやすくストレスがかかれば借るほどヘルペスは増殖を重ねて種々の炎症をおこしやすくなります。ヘルペスによる炎症により骨組織の破壊が生じると関節は変形し、変形と症状の悪化の悪循環を起こします。ヘルペスの炎症によって変形性関節症はどのような病像を示すのでしょうか?リウマチも同じような病像を示します。関節が痛む病気はすべからくヘルペスが原因ですから病態も病像もみな似たり寄ったりです。従って自己免疫疾患の痛みを伴う病気について勉強することになります。
ず変形性関節症やリウマチの診断はX線(レントゲン)写真による骨棘形成、関節裂隙の狭小化、軟骨下骨の硬化、関節裂隙の消失などで診断します。多発性病変が存在する例では、血液検査で炎症反応やリウマチ性病変の存在を否定されてもherpesの存在を否定しない限り意味はないのです。必要なら2型コラーゲンの量を調べてもヘルペスによって関節軟骨の崩壊によるものである認識がない限りまたこの検査も意味はないのです。リウマチでよく調べられるMMP(マトリックスメタロプロテアーゼ)が高値であることが分かっても関節炎症部位に存在するヘルペスを殺すために白血球を引き寄せているだけであるという理解がない限りこのような検査はすべて意味がないのです。そもそも自己免疫疾患は存在しないからです。さらにも TIMP(メタロプロテアーゼ阻害物質), COMP(カーテリッジオリゴメトリックマトリックスプロテイン)などのを補助診断として用いることがありますが意味のないことです。何故ならばなどはもともと存在しないからです。
関節変性症の予防と治療はまず予防はいかに免疫を押さえないようにしてヘルペスを増やさないに尽きます。治療は抗ヘルペス剤のアシクロビルと漢方煎じ薬を大量に服用することです。
とにかく変形性関節症による頸部および腰部における骨変化が神経根を圧迫するのではなくこの頸部および腰部から出ていく左右4本の前根と後根の神経根にherpesが感染を起こしているからです。後根は脊髄から後根神経節までの部分のことで、後根神経節にはここを通る神経の神経細胞体がある。
続きは「メニエール病(めまい・耳鳴り・難聴)完治の研究報告Part8(コメントあり)」へと続きます。まだまだ続きますので乞うご期待!!
