何故真夏に熱中症が起こるのか?身体が37度前後の体温よりも真夏の酷暑にさらされると体温を調節する中枢である視床下部からは「熱を放出せよ」という指令が出ます。毛細血管を拡張させて末端の血流をよくすることで熱放出を高めるのです。それでも体温が下がらない場合、視床下部は「汗を出せ」と命令します。皮膚の表面で汗の水分が気化して水蒸気になる際、皮膚表面の熱を奪います。これを気化熱と言い、この気化熱を放出することによって体温が下がるのです。ところが熱中症になり易い高齢者の場合、暑さに対する知覚が低下する上、体温調節がうまく機能しなくなるので、汗をかきにくくなります。しかも高齢者で長い人生でストレスが多くて免疫を下げ過ぎてきた老人の中には主に心臓を動かす自律神経節に数多くのヘルペスウイルスが隠れ住んでいます。結論から述べると体内の熱が上がると免疫が上昇します。心臓を動かす自律神経節に数多く潜んでいるヘルペスウイルスと体温上昇による免疫の上昇による戦いの結果、炎症がひどくなりこの炎症の波及が心臓を動かす自律神経節に及び心臓を動かす自律神経節の働きが心臓のリズムが取れなくなってしまうからです。熱中症で高熱となって多臓器不全で死んでしまうのではないのです。
発熱のメカニズムとは何でしょうか?暑さのために起こるとされている熱中症と病原体の風ウイルスによって起こる発熱との違いは何でしょうか?
熱中症で死ぬ原因は何でしょうか?熱中症で死に至る主な原因は、体温調節機能の障害とそれに伴う全身の臓器へのダメージです。特に、高体温が脳、心臓、肺、肝臓などの臓器に深刻な損傷を与え、多臓器不全を引き起こします。また、脱水状態による血液の濃度上昇や血栓の形成も、臓器への酸素供給を阻害し、死に至る可能性を高めます。多臓器不全とは生命を維持する上で重要な複数の臓器が同時に機能不全に陥った状態です。具体的には、心臓、腎臓、肺、肝臓などが挙げられます。多臓器不全は、主に重症感染症や外傷、ショックなどが原因で起こることが多いです。感染症が原因の場合、炎症反応が制御不能となり、全身の臓器に悪影響を及ぼすことがあります。また、外傷やショックでは、末梢循環不全により組織への酸素供給が不足し、臓器の機能が低下することがあります。多臓器不全の治療は、原因疾患の治療と同時に、各臓器の機能を維持するためのサポートが必要です。例えば、呼吸不全には人工呼吸器、腎不全には人工透析などが用いられます。多臓器不全は、生命に直結する重篤な状態であり、死亡率も高いとされています。
多臓器不全の主な原因は①重症感染症である敗血症など②外傷である交通事故や災害など③ショックによる低血圧や心不全など④その他の肝不全、大量出血、糖尿病など
多臓器不全の主な症状は①呼吸不全:呼吸困難、低酸素血症など②腎不全:体液の蓄積、電解質異常など③心不全:血圧の低下、心拍数の異常など④肝不全:黄疸、肝機能異常など⑤その他:意識障害、血小板減少など
熱中症において、最もよく見られる症状が体温上昇(高体温)です。時に40℃を超える高熱を生じることもあります。
熱中症の発熱のメカニズムは熱中症は重症度によってⅠ~Ⅲに分類されますが、熱中症が重症化すると、40℃超の高熱が見られることがあります。これは重症度Ⅲにあたり、熱射病とも呼ばれます。熱中症と熱射病の違いは熱中症と熱射病は、どちらも高温環境で発生する健康障害ですが、熱中症は重症度によって分類され、熱射病はその中でも最も重い状態を指します. 熱中症は、軽い症状から重症の熱射病まで、様々な段階があります.
熱中症の主な症状には、吐き気、めまい、脱力感、筋肉のけいれんなどがあります. 熱射病の特徴は、①意識障害、②体温40℃以上、③発汗停止です。 熱中症は、高温多湿な環境で発症しますが、熱射病は特に直射日光が原因となる場合も多く、命に関わる危険な状態です.
熱中症対策としては、①水分補給、②涼しい場所に移動する、③涼しい服装をする。 熱射病の対策としては、①緊急に病院に搬送し、②適切な冷却処置を受ける。
人間は体が熱を産み出す働き(産熱)と体から熱を逃がす働き(放熱)のバランスで体温を調節しています。体温より気温が高い場合には、汗を出して気化することで体温を平常に保ちます。 熱中症の初期段階では、汗が出ているため体温の上昇が伴わないこともありますが、大量の汗をかき、体内の水分が失われると、それ以上汗をかくことができず、体温が上がっていきます。
熱中症によって体温が上昇する状況は、汗をかくことによる体温調節機能が失われているため、生命の危機的ラインとされる42℃を超える高熱につながることもあります。
風邪の発熱のメカニズムは
風邪のウイルスなどによる発熱は、ウイルスを撃退するための体の自然な反応であるため、通常42℃を超えることはありません。免疫反応といい、風邪のウイルスなどが体内に侵入すると、敵を攻撃しようと白血球などの免疫細胞が活動を始めます。体の免疫力を高め、かつ37℃前後を好むウイルスの働きを弱めるために必要な体温が脳の視床下部によって設定され、発熱が引き起こされます。
熱中症の高体温と風邪の発熱のメカニズムの違いは風邪のウイルスなどによる発熱では、ウイルスを攻撃し終わると、上昇していた体温を下げるために発汗が見られますが、熱中症が重症化すると汗をかくことができない状態に陥り、体温が下がらないケースもあります。
また、風邪などによる発熱は、体が自ら意図して行っているものであるため、脳の視床下部が設定した以上の体温にまで上昇することは通常ありませんが、熱中症の高体温では視床下部の体温調節機能が失われているために、42℃を超える高熱を生じ、生命に危険がおよぶことも起こりえます。熱中症による40℃前後の高熱が見られる場合には、大至急救急車を呼び、体を冷やす応急処置を行いましょう。
冷水入りのペットボトルなどをタオルやハンカチで巻き首筋やわきの下といった体表近くの静脈(太い血管)の通るところを冷やすとより効果的です。
熱中症による高体温は生命の危険をも伴うものですが、熱中症の症状は変わりやすく、初めから高体温があるとは限りません。平熱だと思っていたら急に高熱になったり、といった場合もあるので注意が必要です。 たとえ熱中症による高体温がその日のうちに治まったとしても、体の抵抗力は下がっていて、熱中症にかかりやすい状態にあります。翌日から長時間のスポーツや労働をするようなことは控えましょう。
多臓器不全の主な症状は①呼吸不全:呼吸困難、低酸素血症など②腎不全:体液の蓄積、電解質異常など③心不全:血圧の低下、心拍数の異常など④肝不全:黄疸、肝機能異常など⑤その他は意識障害、血小板減少などです。
多臓器不全が起こるメカニズムは何でしょうか?
多臓器不全は、複数の臓器の機能が短期間に障害され、生命を脅かす状態です。主な原因は、①感染症による制御不能な炎症反応、②外傷やショックによる組織への低酸素状態、③循環血液量減少による臓器への血流不足などが挙げられます。これらの原因により、①血管内皮細胞が障害されたり、②凝固系の異常が起こったりし、③臓器機能が低下して多臓器不全へと発展する可能性があると言われていますが本当でしょうか?
今まで完全であった多数の臓器が単なる一時的な大気の高温によって多臓器不全はそんなに簡単に起こるものなのでしょうか?多臓器不全は、特定の条件下で起こり得ますが、簡単に起こるものではありません。重症な感染症、大規模な手術、外傷、心不全などが原因で発生することがあります。多臓器不全とは複数の臓器が機能不全に陥り、生命維持に重大な障害を及ぼす状態です。臓器の機能低下により、呼吸困難、腎機能障害、意識障害など、様々な症状が現れます。原因となる疾患や外傷の治療、各臓器の保護、機能障害の臓器の代替療法を同時に行うことで治療されます。
多臓器不全の発生原因には①重症な感染症(敗血症など)。②大規模な手術。③外傷。④心不全。⑤ショック状態。⑥低酸素血症。⑦低血圧。⑧大量出血。⑨悪性腫瘍。
多臓器不全の症状には呼吸困難、呼吸数増加、肩呼吸。尿量減少、むくみ。意識障害、けいれん。電解質異常、不整脈。出血、止血困難。
原因疾患の治療は各臓器の保護。臓器機能障害に対する代替療法(人工透析、人工呼吸器など)。
多臓器不全のまとめ
多臓器不全は、重症な疾患や外傷、ショック状態など、特定の条件下で発生する病態です。簡単に起こるものではなく、早期発見と適切な治療が重要です。熱中症は果たして特定の条件下で発生する病態でしょうか? 熱ければ日陰に入って休めばいいだけのことではないでしょうか?熱すぎれば下着一枚になればいいだけのことではないでしょうか?炎天下を長い距離を長時間も歩かねばならない状況が老人に必要なことがあるでしょうか? どう考えても老人が熱中症で多臓器不全で死ぬことは想像を絶することです。やはりほとんど突発死と思われる状況においては血流が突然停止する以外に考えられません。水分が蒸発して血流も止まることがあるでしょうか?
更に詳しく多臓器不全の詳細なメカニズムを見てみましょう。
1. 炎症反応:
感染症や外傷によって、免疫系が過剰に活性化し、炎症性サイトカインが大量に放出されます。炎症は、血管内皮細胞を障害し、血管の透過性を高めるため、組織への水分浸潤や血漿の流出を招きます。制御不能な炎症反応は、全身性の炎症状態(SIRS)や敗血症を引き起こし、臓器への悪影響を及ぼします。SIRS とは全身性炎症反応症候群(Systemic Inflammatory Response Syndrome)の略で、外傷、手術、感染などによる侵襲によって全身に炎症反応が起こる状態を指します。サイトカインという物質が過剰に産生されて、これをサイトカインストームと言いますが全身に影響を与えることで、様々な臓器の機能が低下し、多臓器不全につながることもありますと言われていますが、サイトカインストームも免疫を抑えすぎたために 、免役回復反応であるリバウンド症状が出たためなのです。全身性炎症反応症候群(Systemic Inflammatory Response Syndrome)をおこすサイトカインストームと言われるサイトカインの過剰産生は感染症とはかかわりがないとされている熱中症で果たして生じることがあるでしょうか?全身性炎症反応症候群(Systemic Inflammatory Response Syndrome)も免疫を抑えすぎた医者が引き起こした症候に過ぎないのです。何故ならば人間の免疫が全身性に炎症を起こすためには全身に炎症を起こす病原体が増える必要がありますが免疫が戦う病原体を増やすのは医者の一番の特技は免疫を抑えることだけですから免疫を抑えて敵である病原体を増やした責任を一切負わないのです。残念です。SIRSの原因は感染症、外傷、熱傷、手術、膵炎、大量出血など、様々な侵襲によって引き起こされると言われますが感染症だけが病原体による炎症であるのは確かでありますが外傷、熱傷、手術、膵炎、大量出血も背後に必ず病原体が関わっているのですがあいまいにされることが多すぎます。
熱中症を起こす老人はherpesウイルス感染している老人でほとんどが熱が他の人より上がりやすいのはherpesとの戦いも関与していると考えるべき突然死なのです。何故ならば熱射病で死亡する場合、多くは突然死ではありませんと言われています(?)重症化すると脳や臓器が障害され、意識障害や多臓器不全を引き起こし、徐々に症状が悪化して死亡に至ることが一般的です。しかし多臓器不全の詳細なメカニズムは、例外的に、突然の心停止や多臓器不全によって、急に死亡することもある可能性がありますといわれていますが、これが熱中症による老人の心臓停止による突然死なのです。私は医学において「~である可能性あるという事柄はすべて嘘である」証拠だと考えています。
熱射病の症状は、熱中症の一つの重症度であり、意識障害(応答が鈍い、言動がおかしい、意識がない)、高体温(40℃以上)、発汗停止などが特徴です。これらの症状は、脳や心臓、腎臓などの臓器を障害し、多臓器不全を引き起こす可能性があります。しかし熱射病は、迅速な治療が重要であり、適切な冷却療法や輸液療法を行うことで、死亡率を下げることができます。熱射病の症状が見られた場合は、一刻も早く医療機関を受診してください。
症状:サイトカインの過剰産生(サイトカインストーム)によって、herpesとの戦いによる炎症反応が全身に起こり、発熱、脈拍数増加、呼吸数増加、白血球数の変動などがみられます.
重症化:SIRSは、組織の酸素代謝を悪化させ、多臓器不全へと進行する可能性があります。重症化すると、敗血症性ショックなど、命に関わる状態になることもあります.
SIRSの診断基準:
SIRSの診断には、以下の4つの項目が用いられます:
体温:36℃未満または38℃以上
脈拍数:90回/分以上
呼吸数:20回/分以上、またはPaCO2が32Torr未満
白血球数:12,000/mm³以上、または4,000/mm³以下、または幼若球が10%以上
これらの4項目のうち、2項目以上が該当する場合、SIRSと診断されます.
SIRSと敗血症:感染症によって引き起こされるSIRSは、敗血症と呼びます.
敗血症は、SIRSの診断基準を満たす場合に、さらに感染症の存在が確認された状態を指します.
SIRSの治療:SIRSの治療は、原因疾患の治療と、SIRS自体の治療を組み合わせる必要があります.
原因疾患の治療としては、感染症の場合は抗菌薬の投与、外傷の場合は手術などが挙げられます.
SIRS自体の治療としては、炎症を抑える薬や、体内の炎症物質を取り除く血液浄化療法などが用いられることがあります.
まとめ:
SIRSは、様々な原因によって引き起こされる全身性の炎症反応であり、多臓器不全へと進行する可能性があります。SIRSの早期発見と適切な治療は、重症化を防ぐために非常に重要です.
2. 低酸素状態:
外傷やショックにより、血液量減少や循環不全が起こると、臓器への酸素供給が不足します。
低酸素状態は、細胞や組織の機能障害を引き起こし、最終的に多臓器不全へと発展する可能性があります。
3. 血管の異常:
炎症反応や低酸素状態により、血管内皮細胞が障害され、血管の収縮・拡張が制御不能になります。
血管透過性が高まることで、血管から組織へ水分が流れ込み、浮腫を引き起こします。
また、凝固系の異常(DIC)が起こり、微小血栓が形成されることで、臓器への血流が阻害されます。
4. 臓器機能の低下:
炎症、低酸素状態、血管の異常によって、肺、心臓、腎臓、肝臓など、さまざまな臓器の機能が低下します。
肺の機能低下は、呼吸困難や呼吸不全を引き起こし、心臓の機能低下は循環不全を招きます。
腎臓の機能低下は、腎不全を、肝臓の機能低下は肝不全を引き起こす可能性があります。
まとめ:
多臓器不全は、感染症や外傷などの原因によって、全身性の炎症反応、低酸素状態、血管の異常が引き起こされ、複数の臓器の機能が短期間に障害されることで発生します。これらの原因により、血管内皮細胞が障害され、臓器への酸素供給が不足し、凝固系の異常が起こり、最終的に多臓器不全へと発展する可能性があります。
心臓の神経支配と心臓反射について
1. 心臓は自動的に拍動する能力をもっています。心臓は自律神経を切断しても、あるいは体外に取り出しても、適当な状態に置けばしばらくの間は一定のリズムで自発的に拍動を続けることを自動的に拍動する能力をもっているからです。これを心拍動の自動性(automaticity)という。 これは刺激伝導系の働きによる。心臓神経(交感神経と副交感神経)によって調節されているので、心臓神経の交感神経節がherpesによって異常になると心臓の拍動が停止して酸素が心臓に細胞にもいかなくなると人は死んでしまいます。心臓中枢は延髄にあります。心臓が止まってからの死亡までの時間は、状況によって異なりますが、一般的に10分程度が目安です。心停止から10秒で意識が消失し、1分後には呼吸も停止します。心停止が5分以上続くと脳障害が発生し、10分以上続くと救命はほぼ不可能です。救命処置の重要性は心停止状態になった人の場合、10分以内に適切な一次救命処置(胸骨圧迫、人工呼吸、AEDなど)を行い、心停止から1分以内に救命処置が行われれば95%が救命され、3分以内であれば75%が救命され、脳障害も避けられる可能性が高くなります。
2. 延髄にある心臓中枢は、身体各部からの情報を感知するとその情報に応じてただちに心臓を調節する。これを心臓反射といいます。
3. 心臓反射には、①ベーンブリッジ反射、②大動脈神経反射、③頸動脈小体反射、④眼心反射ある。①ベーンブリッジ反射とは、心房壁に伸展刺激が入ると、心拍数を増加させる反射です。心房の低圧受容器が伸展を感知し、心拍数を上げて血液を心室に送り込むことを目的としています。②大動脈神経反射とは大動脈弓(大動脈のアーチ部分)にある圧受容器(圧を感知するセンサー)が血圧の変化を感知し、それに応じて心拍数や血管の収縮を調整する反射現象のことです。具体的には、血圧が低下すると、圧受容器が刺激され、血管を収縮させる神経活動を活発にし、心拍数を増加させます。これにより、血圧を正常に維持しようとする生体反応です。③頸動脈小体反射とは頸動脈小体が血液中の酸素分圧の低下や二酸化炭素分圧の上昇、pHの変化などを感知し、それに応じて呼吸を調節したり、交感神経系を活性化させるなどの反応を促す反射です。この反射は、身体が低酸素状態や高炭酸ガス状態に置かれたときに、呼吸や心臓血管系を調整し、恒常性を維持するために重要な役割を果たしています。④眼心反射とは眼球心臓反射のことでアシュネル反射とも言い、眼球を圧迫または刺激すると心拍数が減少する現象です。これは三叉神経から迷走神経を介して心臓の働きを抑制することによるものです。眼球付近の手術や、特定の刺激によって引き起こされることがあります。
4. 延髄にある心臓中枢は高位中枢からの影響も受けている。心臓中枢は、延髄にある心臓血管中枢の一部であり、高位中枢である脳幹や大脳からの影響も受けています. 心臓血管中枢は、交感神経と副交感神経を介して心臓の活動を調節し、体内の状況に応じて心拍数や血圧を制御します. 更に脳幹や大脳などの高位中枢からの情報に基づいて、心臓血管中枢は心臓の働きを調整し、身体全体の状態を維持します. 例えば、運動時に心拍数が上昇したり、血圧が上昇したりするのは、大脳からの指令や、運動時の感覚情報に基づいた高位中枢からの影響によるものです.
心臓神経支配とは洞房結節(特殊心筋、刺激伝導系)には歩調とり電位(前電位)があるので、心臓は自動能をもち、自発的に拍動するが、その拍動は自律神経によって調節されていることを心臓神経支配といいます。心臓に分布している神経を心臓神経といい、心臓交感神経と心臓副交感神経がある。心臓神経の中枢は延髄にある。心臓交感神経活動の亢進は、心拍数増加、心筋収縮力増強、刺激伝導系の伝導速度の促進をもたらし、心臓副交感神経の亢進は、心拍数減少、心筋収縮力低下、刺激伝導系の伝導速度の遅延といった抑制作用をもたらす。運動や興奮したとき心拍数が増加するのは交感神経活動亢進による。
心臓を囲む自律神経の心臓交感神経の図
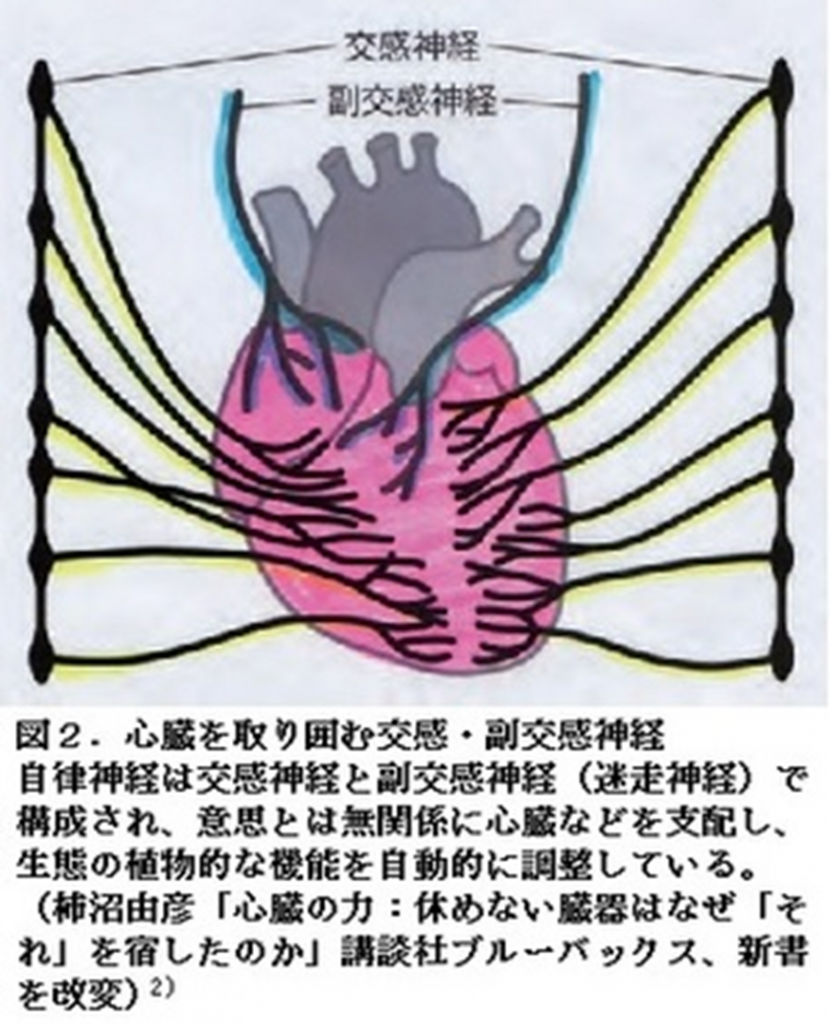
上の心臓を囲む自律神経図の説明をします。上の図の両端の2本の棒状は交感神経幹です。
交感神経幹とは、脊椎の両側に位置し、頭蓋骨の底部から尾骨まで縦走する神経線維の束で、交感神経の神経節が並んでいます. 左右に1本ずつあり、交感神経系の神経節や線維が分布する重要な構造です.上の図で交感神経の神経節は膨らみがある部分に存在しているのです。
交感神経幹は、脊椎の両側を縦走する数珠状の神経節の連なりです.交感神経管は脊椎の傍らにあり、頭蓋骨の底部から尾骨まで縦走します.
交感神経幹の構造は、左右に1本ずつあり、神経線維の束の中に交感神経の神経節が並んでいます.これを交感神経節と言います。
交感神経節の機能は交感神経系の神経節や線維が分布し、各器官に指令を送る役割を担います.
交感神経節の分類は交感神経の神経節には、交感神経幹にある幹神経節と動脈周囲の神経節の2種類があり、前者を椎傍神経節、後者を椎前神経節に分類する。椎前神経節とは自律神経系の交感神経系に属する神経節の一種で、椎体の前側に位置する神経細胞の集合体なので椎前神経節というのです。主に大動脈の前壁に沿って存在し、腹腔神経節や上・下腸間膜神経節などがあります。
椎前神経節の主な特徴は脊柱の前側にあり、交感神経幹から離れて存在します。椎前神経節の種類は腹腔神経節、上・下腸間膜神経節など、いくつかの神経節が存在しますが心臓神経節ではありません。椎前神経節の機能は交感神経節の一環として、自律神経系の機能(臓器の活動調整など)に関与します。椎前神経節の役割は脊髄から出た節前線維が椎傍神経節を通らず、椎前神経節に達し、そこから節後線維が支配器官に到達します。椎前神経節は椎傍神経節とともに、交感神経系を構成する重要な神経節として位置づけられます。椎前神経節の例としては交感神経幹の腹部部分には、腹腔神経節があります。
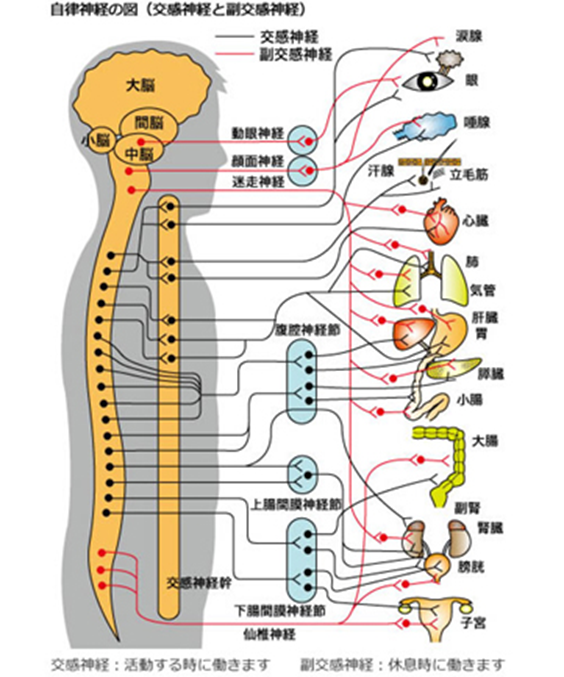
自律神経は交感神経と副交感神経で構成され、意思とは無関係に血管・内蔵・汗腺などを支配し、生態の植物的な機能を自動的な調整しています。具体的には、交感神経は心臓を含めた内蔵諸器官に分布し、副交感神経に拮抗して内臓の働きをコントロールしています。交感神経はほぼ全ての血管を収縮させて血圧を上昇させ脈を早め、副腎髄質でのアドレナリン分泌を促します。さらには、瞳孔を散大し、消化器系や泌尿器系を抑えて身体活動や運動に都合のよい状態を作り出します。このように、交感神経の活動は、生体の闘争(とうそう)と逃走(とうそう)( ファイトとフライト fight and flight)のための神経活動ともいわれますが、生命の危機に曝されると一段と強く作動するからです。
心臓に分布する左右の心臓交感神経は結合して上行大動脈を包み、心臓神経叢を形成し、心臓副交感神経である迷走神経の心臓枝が心臓神経叢に合流します。
心臓神経叢(しんぞうしんけいそう)とは、心臓の周りに分布する交感神経と副交感神経の神経線維が集まった場所です。具体的には、①大動脈弓と肺動脈の間、②心房周囲、③冠状動脈の周りに位置します。この心臓神経叢は、心臓の周りに分布する交感神経と副交感神経の神経線維が集まった場所で心臓の動きをコントロールする自律神経系の重要な役割を果たしています。
このように、心臓は前後左右を自律神経の交感神経幹にある交感神経節節に取り囲まれ、とりわけ良くも悪くも自律神経の心臓交感神経節の細胞によって雁字(がんじ)がらめの状態になっているのが分かります。(図2)
しかも、①大動脈弓と肺動脈の間、②心房周囲、③冠状動脈にherpesウイルスがうようよしていたらさらに動脈の内皮細胞に感染して更に波及してもしこの心臓交感神経節の細胞の多くにも大量のherpesウイルスが感染したらどうなるか皆さん考えたことがありますか?これが老人の熱中症死の原因であり老人の老衰死の原因でありあらゆる突然死の原因であるのです。誰も知らないこの真実を証明して見せましょう。何故ならば人体の血管細胞は1000億個も存在しています。
何故、夏の炎天下で若いスポーツ選手が何時間も続く試合があっても熱中症にならないのは何故でしょうか?ましてや老人と比べて若い人が日射病で死ぬことはないのは何故でしょうか?答えはただ一つ、若い人は老人と比べて人体に感染しているherpesウイルスが遥かに少ないからです。
日射病(熱中症)の主な死因は、体温調節機能の低下による高体温と、それに伴う多臓器不全です。高体温により、脳、心臓、肺、腎臓などの臓器が損傷し、機能不全に陥ることで生命を脅かします。体温が42℃を超えるとタンパク質の熱凝固が始まり、44℃では短時間でも酸素系に不可逆的な変化がおきて、45℃以上では短時間でも死亡する可能性があります。一方、体温が低くなるほど、死亡のリスクは増大し、約31℃を下回ると死に至るおそれがあります。
熱射病で死亡した場合、一般的に深部体温(体の中心部の体温)が40度以上になると言われています。特に、41度以上が続くと、脳、肝臓、腎臓などの重要な臓器が障害され、意識障害や多臓器不全などの症状が起こります。熱射病は、熱中症の重症な状態であり、死亡率は高いと言われています。
熱射病で死亡する深部体温:
一般的に、深部体温が40度以上になると危険な状態です。
41度以上が続くと、臓器障害が起こり、死亡リスクが高まります。
日本救急医学会が熱中症診療指針を改訂したでは、深部体温40度以上で意思疎通が難しい患者を最重症群とし、速やかに体を冷やす集中治療が必要とされています。
熱中症(熱射病)は、重症度によって分類され、Ⅲ度は死亡率10%を超え、救命できた例でも後遺症を残すことがあります。
熱射病の症状は①体温が40度以上になる②けいれん③意識障害で応答が鈍い、言動がおかしい、意識がない④昏睡状態の4つです。
熱射病が悪化するのは発汗がない場合や、逆に発汗が過剰に起こる場合には、体温が上昇し、脳やその他の臓器がダメージを受けると、命にかかわる病気です。
高体温の場合には①42℃以上では10数時間で死に至る危険性が高くなります。②44℃を超えると短時間でも酸素系に不可逆的な変化が生じ、回復できなくなります。③45℃以上では短時間でも死亡する可能性があります。
低体温の場合には①体温が31℃を下回ると死に至るおそれがあります。②死亡例の大半は体温が28℃を下回った場合です。③深部体温が32~35℃は軽症、28~32℃は中等症、20~28℃は重症と分類され、中等症以上では死亡率が40%になります。④20℃以下になると心臓の動きが阻害され死に至ります。
体温調節機能の低下による高体温の危険性については体温調節機能の中枢は、脳の視床下部にある視索前野です。この視索前野は、体温を一定に保つための司令塔のような役割を担っています。視索前野からの体温調節の指令経路は、交感神経系を介した経路であり、視索前野から視床下部、延髄へと下行し、交感神経を介して褐色脂肪組織や皮膚血管の収縮・拡張を制御したり、汗腺の活動を制御したりすることで、体温を調節します。体温調節機能の低下は、体温が異常に上昇する熱中症や、異常に低下する低体温症のリスクを高めます。熱中症では、汗をかくことで体温を下げることができなくなるため、42℃を超える高熱につながることがあります。低体温症では、血液が十分に脳にいかなくなるなどして脳卒中や意識障害を引き起こす可能性があり、最悪の場合、亡くなるケースもあります。
まとめ:
体温の上限と下限は生命維持に関わる重要な指標であり、体温調節機能の低下による異常は生命に関わる危険を伴います。体温の異常に気づいたら、すみやかに医療機関を受診することが重要です。
体温調節機能の中枢は間脳の一部である視床下部が、体温調節中枢の主要な場所です。体温の維持に重要な神経回路が集中しています。視索前野からの体温調節の指令経路は、交感神経系を介した経路があります。視索前野から視床下部、延髄へと下行し、交感神経を介して褐色脂肪組織や皮膚血管の収縮・拡張を制御したり、自律神経を介して汗腺の活動を制御したりすることで、体温を調節します。
順視索前野からの体温調節の指令経路の順序は1. 視索前野から視床下部 2. 視床下部から延髄3. 延髄から交感神経系4. 交感神経系の出力ニューロン5.交感神経系の働きによって制御されている汗腺の活動の5段階があります。
1. 視索前野から視床下部:
視索前野は体温調節中枢であり、深部体温や環境温度の情報を統合し、適切な指令を出す。視索前野からの指令は、視床下部(特に背内側核)に伝達されます。
2. 視床下部から延髄:
視床下部(背内側核)から延髄(特に吻側縫線核)へと指令が伝達されます。
3. 延髄から交感神経系:
延髄の吻側縫線核から交感神経系へと指令が伝達され、交感神経系の出力ニューロンを活性化させます。
4. 交感神経系の出力:
交感神経系の出力ニューロンは、褐色脂肪組織や皮膚血管に作用し、熱産生や熱放散を調整します。
5.交感神経系の働きによって制御されている汗腺の活動は、交感神経が興奮すると、汗腺からアセチルコリンという物質が放出され、汗の分泌が促進されます。これにより、体温が上昇した際に体温を下げたり、ストレスや運動で発汗を促したりするなどの役割を果たします。
体温調節における交感神経の役割は交感神経は、体の活動を活発化させる働きを担い、心拍数を上げたり、血圧を上げたり、筋肉を緊張させたりします。汗腺への働きも交感神経によって制御されており、ストレスや緊張状態、運動などで発汗量が増加します.
アセチルコリンとは交感神経から放出されるアセチルコリンは、汗腺の受容体に結合し、汗の分泌を促します.
エクリン汗腺とアポクリン汗腺とはエクリン汗腺は、体温調節のための汗を分泌し、交感神経系によって制御されています. 一方、アポクリン汗腺は、腋窩や陰部などに存在し、ストレスや緊張などで発汗する特徴があります.
多汗症とは交感神経が過剰に活発化されることで、多汗症を引き起こすことがあります.
ストレスと自律神経の関係はストレスや緊張が続くと、交感神経が優位になり、発汗量が増加することがあります.
視床下部と発汗とは脳の視床下部では、体温が上昇すると、交感神経に汗を出す指令が送られます.
交感神経節と発汗に関わる交感神経節は、顔面・頭部、手のひら、脇の下、足の裏など、部位によって異なる場所があります.
これらの情報から、汗腺の活動は、交感神経系の興奮によって促進され、体温調節やストレス反応など、さまざまな状況下で発汗が促されるのです。
体温を一定に保つシステムの要約は視索前野から視床下部、延髄を通り、交感神経系を介して、体温調節効果器(褐色脂肪組織、皮膚血管、汗腺など)に指令が伝達され、体温を一定に保つように調整されます。
神経叢とは何でしょうか?神経叢は、脊髄神経と末梢神経を結ぶ重要な役割を担っており、人体における神経系の複雑さを理解する上で重要な概念です。脊髄神経からの神経線維が網目状に入り組んで束になった部分を指します。体には、①頸神経叢、②腕神経叢、③腰神経叢、④仙骨神経叢など4つがあります。これらの神経叢は、配電盤のように様々な神経線維を集め、整理し、体の各部位に神経を供給する役割を担っています.
心臓神経叢(しんぞうしんけいそう)は上の4つの神経叢とは別格に取り扱われ、心臓の周りに分布する交感神経と副交感神経の神経線維が集まった場所で、具体的には、大動脈弓と肺動脈の間、心房周囲、冠状動脈の周りに位置します。この神経叢は、心臓の動きをコントロールする自律神経系の心臓交感神経と心臓副交感神経の神経線維が集まった場所です。
心臓反射
心臓中枢は、身体の各部分から送られて来る情報を受け取り体内の状況を感知する。すると状況に応じてただちに(反射的に)それに対応するように心臓神経を介して心臓調節を行う。それを心臓反射という。主な心臓反射には次のようなものがある(図1)。
心臓の神経支配と心臓反射
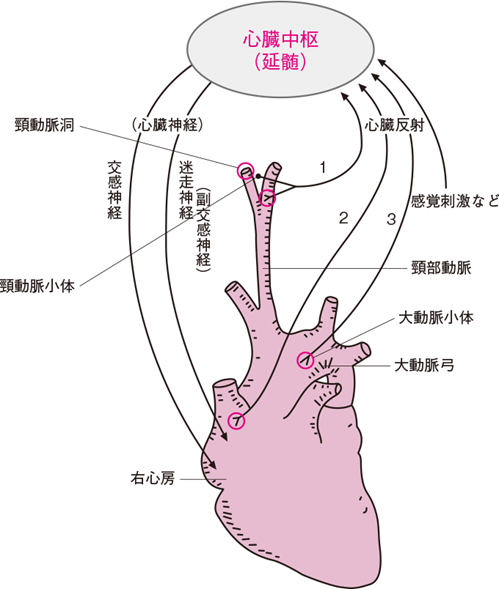
①頚動脈洞神経反射、頚動脈小体反射
②ベーンブリッジ反射
③大動脈神経反射
ベーンブリッジ反射 〔 Bainbridge’s reflex 〕(図1)
この反射装置は右心房壁にあり、心房に入る血液量が増え心房壁が伸ばされると、それを感知して反射的に心拍数を増加して、心房内の血液を早く動脈内に押し込もうとする。
大動脈神経反射、頚動脈洞神経反射(圧受容器反射)
大動脈弓や頸動脈洞には(内頸動脈の起始部にある)血圧を感知する圧受容器 baroreceptorがある(図1)。血圧上昇により周囲組織が物理的に引き延ばされると、圧受容器が感知し、舌咽神経(頸動脈洞の伸展)と迷走神経(大動脈弓の伸展)を経由して延髄孤束核に情報を伝える。
すると、副交感神経遠心路の興奮により刺激伝導系が抑制され心拍数が減少するとともに、血管運動中枢の抑制を介して交感神経遠心路が抑制されて血管が拡張し、心拍数と心収縮力が低下する。つまり、心機能と血管トーヌス(血管壁の収縮状態)のどちらも抑制され、血圧が低下する。
頚動脈小体反射(化学受容器反射)
頸動脈洞のすぐ近くにある頸動脈小体と大動脈弓壁にある大動脈小体には、血液の化学組成を感知する末梢化学受容器(chemoreceptor)がある。末梢化学受容器は血液中のO2濃度の低下を感知して心臓中枢にその情報を送り、反射的に心拍数を増加させることによりCO2を排出させるように働く。(末梢化学受容器はCO2上昇も多少感知しているが、主にO2低下に反応する。CO2上昇に反応するのは、延髄に存在する中枢化学受容器である)。
眼心反射(眼球心臓反射またはアシュネル反射)
眼球を強く圧迫すると心拍数が減少する。これを眼心反射(眼球心臓反射またはアシュネル反射 Aschner’s reflex)という。これは三叉神経第1枝(眼神経)から三叉神経、迷走神経中枢を介して心臓を抑制することによると考えられている。
呼吸からの反射
呼吸によっても心拍数は変化し、吸息のときは心拍数増加、呼息のときは減少する。このような呼吸による変化を呼吸性不整脈という。これは呼吸中枢からの情報を心臓中枢が受けて、心臓神経を介して反射的に心拍数を変化させる。
高位中枢からの影響
怒りや精神的興奮は、心拍数を増加させる。これは、高位中枢から心臓中枢、心臓神経を介した反応である。
人体の血管の内皮細胞は1000億個もあります。Herpesはあらゆる細胞に感染できます。乳幼児期に両親から感染したへルペスウイルスは血管に入りこむと周りは1000億個もある内皮細胞ばかりですからいくらでも感染可能です。しかも血液内にはherpesの大敵である自然免疫の貪食細胞である好中球や大食細胞や補体がうようよしているので捕まって食べられたくないのです。血管の内皮細胞は幹細胞があるので新陳代謝はできるのですが増殖してもこのように血液内に出にくいので常に血流にさらされている内皮細胞ではなく固定している増殖しやすいもっと安全な他のあらゆる細胞や隠れやすい神経節の細胞などに感染して細胞の核のゲノムDNAに溶原感染と言われる潜伏感染で隠れ続けてこの時にこっそりと少しずつherpesビリオンを増やす繁殖を行っているのです。免役が極度に落下するまで増殖・分裂して増えたビリオンは細胞外に出て行って次の新しい細胞に感染することを避けるのです。何故ならば自然免疫や獲得免疫に捕縛されるのは細胞外に出たときだけであること知っているからです。すべての免疫の働きはherpesが細胞内に隠れているときは何の役にも立たないことをherpesは知っているのです。それは免疫の細胞は細胞内に入りこむことができないからです。
それではなぜヘルペスウイルスは細胞質に隠れるのではなく細胞の核の中にあるゲノムDNAの隠れるのでしょうか?2つの目的があります。1つはherpesが細胞質に感染した細胞はすぐにヘルペスが攻撃してきたことを知るとすぐにインターフェロンαとインターフェロンβというサイトカインを作ります。インターフェロンαとインターフェロンβは、ヘルペスウイルス感染や腫瘍細胞の増殖を抑制する作用を持つどころか、細胞もろとも自殺してしまうのです細胞に感染したことを知られたくないので絶対気づかれることのないゲノムDNAに隠れるのです。2つ目の目的は細胞自身のゲノムDNAは細胞分裂に際しては対になっていた46本の染色体が1本ずつの92本に増やす必要があるのでherpes自身の2本鎖DNAを1本ずつの染色体にして組み込む必要があるからです。何故かというとherpes自身が生きた細胞に感染するのも自分のビリオンを繁殖させるためですから。herpesがどのようにして自分の1本の染色体を感染細胞の1本の染色体に組み込み組み替えて繁殖するのかについてはここを読んでください。
ヘルペスとヘルペスに対する抗体の関係について述べると複数のヘルペス抗体は細胞外のヘルペスのエンベロープに結合しています。このヘルペス抗体はヘルペスが大食細胞や好中球に食べやすいように目印をつけているので「味付け作用」と言いドイツ語の専門用語で「オプソニン作用」と言います。抗体のすべてはFabとFcをもっています。抗体はYになっています。Yの上部の2本の手がFabであり下部の1本線です。つまりFab はウイルスを捕まえる両手でありFcは貪食細胞である大食細胞や好中球が結合する部位なのです。つまりFabで捕まえた敵をFcに引っ付けた大食細胞や好中球は敵を貪食(食べやすくなるので)しやすくなるので抗体の「味付け作用」と言われるのです。ウイルスを食べやすくなるうえに大食細胞や好中球は敵を貪食する勢いが強まる上に多種類の抗体が捕まえる病原体の種類も多くなる利点もあるのです。実際、あらゆる敵に対する抗体が存在するので大食細胞が気が付かなかった敵も捕まえてくるので敵を食い殺す効率が極めて高くなるのです。因みにヘルペスウイルスが細部外にいるときは補体系の蛋白も大食細胞や好中球による貪食のためにウイルスを「味付け」することが出来ます。
何故大食細胞も好中球も貪食細胞であるのに好中球の寿命は大食細胞よりもはるかに短命であるのか?好中球は循環白血球の60%の200億個、血液を循環しており敵を殺す仕事に徹している歩兵ですが他方、大食細胞は斥候の役割を担っています。両者とも病原体関連分子パタン(PAMP)に応答して病原体を貪食します。サイトカインを産生し、T細胞などの他の免疫細胞を炎症部位に動員します。好中球も大食細胞も他の免疫細胞にヘルペスウイルスが感染したことを知らせると同時にherpes感染細胞を殺すことが出来るTNF-αを産生できます。
ヘルペスウイルスの攻撃の際に抗体はもっと大事な仕事をしてくれるのです。ヘルペスウイルスはあらゆる細胞の膜に結合してすべての細胞に感染して細胞内でビリオン粒子(herpesの子供)を感染細胞の細胞機構herpes感染細胞を殺すことが出来るherpesすべてを利用して増殖しまくって、ビリオンは細胞から飛び出たり、細胞を殺したり、更に新しい近隣の細胞に感染し続けるのです。
ところがビリオンが細胞外に出てくるとてヘルペスに対する抗体の出番となります。細胞外に出てきたヘルペスに対して抗体が結び付くとヘルペスが新しい細胞に感染できなくしてしまうか、感染しても増殖することが出来なくしてしまうのです。このような特別な作用を持った抗体を中和抗体というのです。
抗体の尻尾のFcの役割は何でしょうか?
ヘルペスウイルスや細菌は抗体が持っているFabとFcに結合することができるreceptorがあります。このFcに結合することができるreceptorを持っているのは好中球やマクロファージなどの貪食細胞だけです。receptorに異物として取り込まれやすくなります。 これをオプソニン効果と呼んでいます。 免疫グロブリンG(IgG)または補体成分のような、細菌などに結合して貪食細胞の貪食作用を促進する物質を「味付け」という意味で「オプソニン」といいます。
自律神経の影響
気分がリラックスしているときや眠っているときは脈がゆっくりで、緊張したり運動したりすると脈が速くなるのは自律神経(交感神経、副交感神経)が調節を行っているからです。交感神経は血圧や体温を上げて、心臓の収縮力を強め心拍数を増やします。これに対して、副交感神経(迷走神経)は血圧や体温を下げて、心臓の収縮力を弱め心拍数を減らします。交感神経も副交感神経も心臓全体に分布していますが、とくに洞結節と房室結節では神経末端が多く見られます。交感神経末端からはアドレナリン、副交感神経末端からはアセチルコリンが放出され、興奮と抑制の相反する作用でバランスがとられています。
刺激伝導系への自律神経の作用を詳しくみると、交感神経は洞結節の刺激発生頻度を上げて心拍数を増やすのに対して、副交感神経は洞結節の刺激発生頻度を下げて心拍数を減らす働きをしています。このアドレナリンの作用をブロックするのがβ遮断薬で、アセチルコリンの作用をブロックするのがアトロピンです。β遮断薬は交感神経を抑えるので、結果的に副交感神経(迷走神経)が優位になり、逆に、アトロピンは副交感神経を抑えるので交感神経が優位になります。
交感神経幹神経節(かんしんけいせつ)は、脊髄の両側に位置する神経節で、交感神経系の神経節の一つです。具体的には、脊髄神経前根から白交通枝を通じて、脊髄の傍に並ぶ神経節(幹神経節)に達し、そこで節前ニューロンから節後ニューロンへと信号がリレーされます.
交感神経幹の構造図
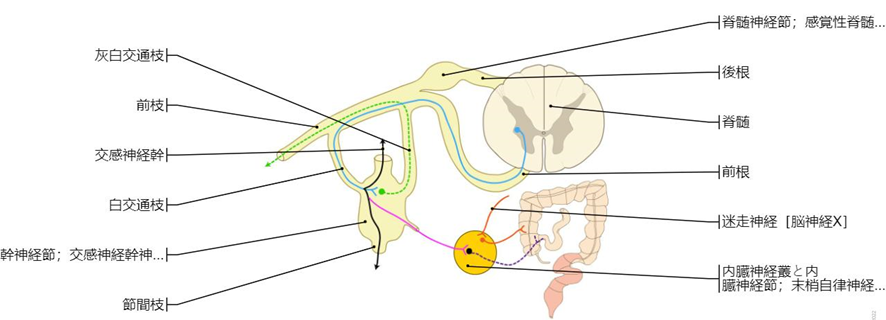
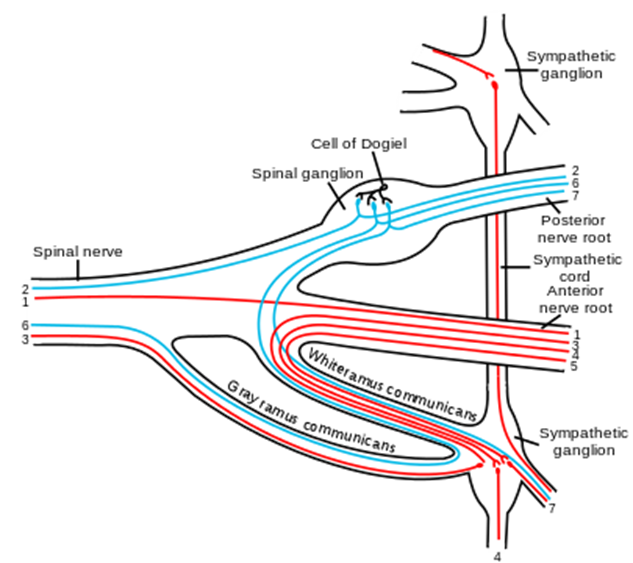
一般的な脊髄神経の構造の模式図。1.体性遠心性神経、2.体性求心性神経、3.4.5.内臓(交感神経)遠心性神経、6.7.内臓(交感神経)求心性神経
Scheme showing structure of a typical spinal nerve. 1. Somatic efferent. 2. Somatic afferent. 3,4,5. Sympathetic efferent. 6,7. Autonomic nervous system (ANS) afferent.
交感神経幹:脊髄の両側を縦走する神経繊維の束で、幹神経節が数珠状に並んでいます.
幹神経節:交感神経幹内の神経節で、脊髄から出た節前ニューロンの軸索が、ここにある節後ニューロンとシナプスを形成します.
白交通枝:脊髄神経前根から幹神経節へと向かう神経線維の束です.
節前ニューロン:脊髄に細胞体を持ち、幹神経節まで軸索を伸ばすニューロンです.
節後ニューロン:幹神経節内に細胞体を持ち、末梢の臓器へと軸索を伸ばすニューロンです.
灰白交通枝:幹神経節から末梢の臓器へと向かう神経線維の束です.
交感神経幹神経節役割の役割は、交感神経系の重要な中継点として、中枢の脊髄からの信号を末梢の臓器へと伝える役割を担います. この神経節内でシナプス結合することで、交感神経系の働きを調節しています。神経節とは末梢神経の途中で、数多くの神経細胞と神経線維とが集まってこぶ状に太くなった部分でその機能により、感覚神経節と自律神経節に大別されこの神経節内でシナプス結合が行われ、交感神経系の働きを調節しています。例として心臓の動きを速めたり、血管を収縮させたりするなどの交感神経系の働きは、交感神経幹神経節を通って行われます。この交感神経節の神経細胞に栄養や酸素を供給する血管にヘルペスウイルスが感染して細胞のゲノムDNAに隠れ潜んでいたヘルペスウイルスが体温が上昇すると活動を始めます。とりわけ幹細胞を持っている血管内皮細胞に感染していたヘルペスウイルスが増殖するとともにherpesも増殖分裂し始めえっ管内の自然免疫細胞に見つかり炎症が起こります。この炎症の波及が交感神経節の神経細胞にもおよび正常な交感神経系の働きが失われ心臓の動きを速めたり、血管を収縮させたりするなどの交感神経系の働きを調節することが出来なくなって急性心不全が起こり死んでしまうのです。体内の熱を下げるための汗腺の活動を活発にする交感神経系の働きも、交感神経幹神経節を通って行われるのですができなくなり益々体温も上昇してさらに免疫とherpesとの炎症も激しくなってしまい年取ればとるほど増えた数多くのヘルペスが交感神経幹神経節周辺の血管内皮細胞に感染したヘルペスとの炎症が激しくなり心臓のリズムが不整となり熱中症という突然死が起こるのです。
心臓を支配する交感神経について詳しく説明します。心臓を支配する交感神経は、交感神経幹の胸椎1番から5番のレベルにあります。これらの神経線維は、脊髄から出て、交感神経幹を経由し、心臓に分布します。交感神経幹(sympathetic trunk)は、脊椎の傍らにあり、ほぼ頭蓋骨の底部から尾骨まで縦走する神経線維の束であり、左右に一本ずつあり、この線維束の中に交感神経の神経節が並んでいるのです。
交感神経幹の構造は交感神経幹は頭蓋骨底から脊椎の前外側を下行し、尾骨に至る。各脊髄神経またはその前根と交通枝(灰白交通枝)を介して接続している。交感神経幹の上縁は、さらに上行して頸動脈管から頭蓋内に入り、内頸動脈上に神経叢を形成している。また下縁は尾骨の前方を走行して他方の神経幹と合わさり、不対神経節と呼ばれる構造を形成する。(不対神経節は存在しないこともある)。
交感神経幹に沿って存在する神経節は、脊椎傍神経節と呼ばれる。脊椎傍神経節に分類される神経節としては、以下のようなものがある。
頸部交感神経幹
上頸神経節は 第二頸椎(軸椎)と第三頸椎の間の高さにある。
中頸神経節は 第六頸椎の高さにある。小さい神経節で、存在しないこともある。
星状神経節(頸胸神経節)は 頸神経節と第一胸神経節が癒合したもので、第七頸椎の高さにある。それぞれが独立していることもある。
胸部交感神経幹
第一から第十二胸神経節は 第一から第四胸神経節からの神経線維が集まって心肺内臓神経が作られ胸腔内の内臓に分布している。同様に、第五から第九胸神経節から大内臓神経が、第十と第十一胸神経節から小内臓神経が作られ、腹腔内に分布する。第十二胸神経節からの最小内臓神経が作られる場合もある。
腰部交感神経幹
腰神経節 はふつう3つ存在し、ここから腰内臓神経が起き、下腸間膜神経叢にいたる。
仙骨部交感神経幹
仙骨神経節は 4つから5つ存在する。ここからは仙骨内臓神経が起き下腹神経叢にいたる。
交感神経幹の機能は自律神経系のうち交感神経系の構成要素として、交感神経幹は重要なものである。脊髄神経はこの幹を経由して上位または下位の髄節の神経と交通している。また上述のように、ほとんどの内臓神経をはじめとして、交感神経幹から直接起きる神経も多い。髄節の神経(神経髄節)とは脳から繋がる中枢神経であり,延髄の尾側から始まり,第 1 腰椎から第 2 腰椎高位で脊髄円錐 となり終わる。分岐する神経根に対応する脊髄の部位を髄節と呼び,頚髄が 8 髄節,胸髄が 12 髄 節,腰髄が 5 髄節,仙髄が 5 髄節,尾髄が 1 髄節,合計 31 髄節からなるのが脊髄なのです。
交感神経幹とは脊柱の横を縦走する交感神経線維の束で、頭蓋骨の底部から尾骨前面まで伸びています。
心臓の交感神経とは胸椎1番から5番のレベルから出た神経線維が、交感神経幹を経由して心臓に分布します。交感神経の作用とは交感神経が興奮すると、心筋収縮力が増強し、心拍数が増加し、心拍出量が増加します。また、全身の末梢血管は収縮します。迷走神経とは副交感神経系の主要な神経であり、心臓の機能を制御する上で重要な役割を果たします。迷走神経は、心拍数を減らし、心臓の収縮力を弱めることで、心臓の活動を抑制します。
迷走神経とは何でしょうか?①心臓に行く副交感神経線維を含み、心臓の拍動を調節する役割を果たします。迷走神経は、12対ある脳神経の中でも最も分布範囲が広く、心臓にも影響を与えるため、心臓の拍動を遅らせる働きがあります。②心臓の拍動を調節する中枢である延髄にある心臓中枢に影響を与え、心臓の働きを調整します。③心臓の機能に影響を与える自律神経系の副交感神経の一部です。④心臓の拍動を遅らせることで、心臓の負担を軽減し、心臓の働きを調整します。⑤交感神経と対比的に、心臓の働きを抑制する役割を担っています。⑥心臓の自律神経系において、副交感神経として機能し、心臓の拍動を調節します。
迷走神経の役割とは迷走神経は、心臓の洞房結節、房室結節、および心筋に分布しており、心拍数の調節、心筋収縮力の調整、心臓の電気的な伝導速度の調整など、心臓の機能に影響を与えます。①迷走神経が刺激されると、心拍数を減らし、血圧を下げる効果があります。②心臓の活動を抑制するブレーキのような役割を果たします。
副交感神経と迷走神経との関係は①迷走神経は、副交感神経系の主要な神経です。②副交感神経系は、迷走神経を介して心臓の機能を制御します。③副交感神経系は、心臓の活動を抑制し、安静時に心拍数を低下させる役割があります。
心臓の活動は、迷走神経(副交感神経)と交感神経のバランスによって調整されています。
①交感神経は、心臓の活動を促進し、心拍数を増加させる役割があります。両者のバランスが崩れると、心拍数の異常や不整脈などが起こることがあります。
迷走神経のまとめ。迷走神経は、副交感神経系の主要な神経であり、心臓の活動を抑制するブレーキの役割を果たします。心臓の機能は、迷走神経と交感神経のバランスによって調整されており、両者のバランスが崩れると、心臓の異常が起こる可能性があります。この心臓の異常が起こすのが自律神経節に感染したherpesウイルスなのです。
自律神経節とは、何でしょうか?自律神経節とは自律神経系の節前ニューロンと節後ニューロンがシナプスを形成する場所です。自律神経節には、交感神経系と副交感神経系のものがあり、それぞれ異なる構造や分布を持っています.
自律神経節の構造は節前ニューロンと節後ニューロンからなりたっています。①節前ニューロンは中枢神経系に細胞体を持つ神経細胞で、自律神経節に到達する線維を形成します.②節後ニューロンは自律神経節に細胞体を持つ神経細胞で、末梢の筋肉や腺などを支配する線維を形成します.
自律神経節のシナプスとは節前ニューロンと節後ニューロンの間で、情報伝達が行われる場所です。節前ニューロンとは、中枢神経系(脳や脊髄)から出てきて、自律神経節に接続するニューロンです。一方、節後ニューロンは、自律神経節でシナプスを形成し、効果器(筋肉、腺など)に情報を伝えるニューロンです。簡単に言うと、節前ニューロンは中枢神経系から自律神経節へ、節後ニューロンは自律神経節から効果器へと情報を伝達します。交感神経系の節前ニューロンの細胞体は、中枢神経系の胸髄に位置し、神経節は脊髄の外側に存在します.副交感神経系の節前ニューロンの細胞体は、中枢神経系の脳幹または脊髄に位置し、神経節は効果器に近い場所に存在することが多いです.
神経伝達物質とはアセチルコリンとノルアドレナリンの2つがあります。①アセチルコリンは節前線維と節後線維の間、および副交感神経終末で神経伝達物質として働きます.②ノルアドレナリンは交感神経終末で神経伝達物質として働きます.
交感神経系の神経節の例として①交感神経幹神経節は脊髄の左右両側に位置する神経節で、節前線維が通過する.②自律神経叢神経節は内臓に分布する神経節で、節後線維が分布.
副交感神経系の神経節の例①毛様体神経節は眼球の毛様体筋を支配.②翼口蓋神経節は涙腺を支配.③顎下神経節は顎下腺を支配.④耳神経節は耳下腺を支配.⑤終末神経節/壁内神経節は内臓を支配する神経節. 副交感神経系の神経節には、上にあげた毛様体神経節、翼口蓋神経節、顎下神経節、耳神経節と内臓を支配する副交感神経節(終末神経節、壁内神経節)が含まれる。壁内神経節の一つであるアウエルバッハ神経叢は、副交感神経の支配を受けている。 また、5HT3、5HT4受容体があり、粘膜内にあるクロム親和性細胞が刺激を受けることでセロトニンが遊離し、これらのセロトニンの受容体に結合してアセチルコリンの遊離を増大させることで蠕動運動を促進するのがアウエルバッハ神経叢です。ここの副交感神経にherpesが感染するとクローン病が起こります。5HT3、5HT4受容体とはセロトニン(5-ヒドロキシトリプタミン、5-HT)の受容体のことです。
これらの構造や神経伝達物質の働きにより、自律神経系は身体の様々な機能を制御しています.
クロム親和性細胞とは何でしょうか?クロム親和性細胞(Chromaffin Cells)は、内分泌細胞の一種であり、細胞内に分泌小胞であるクロム親和性顆粒(クロマフィン顆粒、:Chromaffin Granule)を含み、副腎髄質に存在する。顆粒内にはカテコールアミンやエンケファリンなどの物質が貯蔵されています。クロム親和性細胞は副腎髄質の他に膀胱や前立腺等の組織にも存在します。
一方、胃腸においても同様の染色像を示す細胞群が見られ、これらはそれぞれ腸クロム親和性細胞( Enterochromaffin Cells、EC細胞)及び腸クロム親和性細胞様細胞( Enterochromaffin-like Cells、ECL細胞)とも呼ばれる。EC細胞は胃腸におけるオータコイドであるセロトニンの産生に関与している。またECL細胞は顆粒内にセロトニンは含有せずヒスタミンを貯蔵し、胃酸の分泌に関与して胃酸分泌のコントロールを行います。
オータコイドとは動物体内で産生され微量で生理・薬理作用を示す生理活性物質のうち、ホルモンおよび神経伝達物質以外のものの総称である。 オータコイドは、身体に病原体との戦いなどの異常が加わったとき、それに対処するように動員され、様々な炎症所見が見られる。オータコイドには①ヒスタミン②セロトニン③エイコサノイド(プロスタグランジンなど)④アンジオテンシン⑤ブラジキニン⑥エンドセリン⑦一酸化窒素(NO)がある。
クロム親和性細胞の機能は①副腎髄質においては副腎髄質のクロム親和性細胞は軸索を失い分泌細胞となった交感神経の節後神経細胞である。交感神経の節前線維の支配を受け、顆粒内に含有する神経伝達物質アドレナリンを放出する。副腎皮質によって産生されるグルココルチコイドによって神経細胞内におけるアドレナリンの生合成は抑制される。②胃において胃の腸クロム親和性細胞(ECL細胞)は胃粘膜表面積の1~3%を占める。アセチルコリン及び胃幽門部上皮に存在するG細胞により分泌されたガストリンの刺激によりヒスタミンを分泌する。ヒスタミンは胃酸分泌において最も重要な因子でヒスタミンは胃酸の分泌を促す物質の一つです。 胃粘膜には、ヒスタミンが結合することで胃酸分泌が促される「ヒスタミン受容体)」があります。 H2ブロッカーはこのヒスタミン受容体をブロックすることで、胃酸分泌を抑制する効果を発揮します。ECL細胞の細胞質に存在するヒスチジン脱炭酸酵素(Histidine Decarboxylase、HDC)によって産生される。ヒスタミンの分泌小胞への蓄積は2型小胞モノアミン輸送体(Vesicular Monoamine Transporter Subtype 2、VMAT2)を介したH+-ヒスタミンの対向輸送により行われ、その駆動力となるのがV型ATPアーゼによって作られるH+濃度勾配である。ヒスタミンが壁細胞上の2型ヒスタミン受容体(H2受容体)に結合することにより、胃酸の分泌が引き起こされる。③腸においては腸の細胞はセロトニンの産生源のひとつであり、生体内のセロトニン総産生量のうち90%を占める。過敏性腸症候群の患者においてはセロトニンの産生等の機構に異常が見られることが明らかになっている。セロトニンは、人間の精神面に大きな影響を与える神経伝達物質で「ノルアドレナリン」「ドーパミン」と並び体内で特に重要な役割を果たす“三大神経伝達物質”の一つです。この3つに「アドレナリン」を入れて四大神経伝達物質となります。セロトニンは、ドーパミンが神経を興奮させるのとは反対に、人に安心感を与えたり、気持ちをリラックスさせる神経伝達物質で、セロトニンが人間の心に安定を与えるのです。セロトニンが不足すると精神のバランスが崩れ、暴力的になったり、うつ病を発症する原因ともなります。 現代人の多くはセロトニンが不足した状態にあるといわれています。
クロム親和性細胞腫についてクロム親和性細胞に悪性腫瘍が発生するとアドレナリン及びノルアドレナリンなどのカテコールアミン産生能を持つ褐色細胞腫と呼ばれるものになる。褐色細胞腫の形成によりカテコールアミン産生量が増大し、二次的に高血圧が引き起こされます。
神経系の成り立ちは、中枢神経系と末梢神経系で構成されています。中枢神経系とは脳と脊髄のことを指します。末梢神経系とは、全身の組織と脳および脊髄とをつないでいる神経のことを指します。末梢神経には以下の2つがあります。①自動的(無意識的)に体内プロセスを調節している自律神経系②自発的(意識的)に制御される筋肉や皮膚の感覚受容器とつながっている体性神経の事です。
自律神経性ニューロパチーとは、自律神経性ニューロパチーは,自律神経線維が不均衡に侵される末梢神経疾患である。 最もよく知られた自律神経性ニューロパチーは,アミロイドーシス,自己免疫疾患,または糖尿病の原因はすべてストレスに耐えすぎて免疫が落ちてヘルペスが増殖したために生じた病気です。従って増えすぎたヘルペスがあらゆる自律神経節の細胞や血管に感染して起こった病気が自律神経性ニューロパチーに起因する末梢神経障害に伴うものなのです。全身の末梢神経に損傷が起こる病気となってしまうすべての末梢神経派には神経節があるからです。神経節とは、末梢神経系における神経細胞体の集合である。その機能により、感覚神経節と自律神経節に大別されるだけなのです。自律神経性ニューロパチーでは、体性神経より自律神経にずっと大きな損傷が生じるのです。
自律神経性ニューロパチーの一般的な症状は以下のものです。
立ち上がったときに起こる過度の血圧低下(起立性低血圧)
結果として、ふらつきや失神しそうな感覚を覚えます。
男性では、勃起の開始や維持が困難になることがあります(勃起障害)。意図せず尿が漏れることもあり(尿失禁)、多くは膀胱の活動が過剰になることが原因で起こります。逆に膀胱の活動が弱まって、排尿が困難になる場合もあります(尿閉)。胃から内容物が送り出されるペースが遅くなるため(胃不全麻痺)、食事をしてもすぐに満腹感を覚えることがあり、嘔吐することさえあります。重度の便秘になることもあります。
体性神経にも損傷が起こった場合は、感覚が消失したり、手足にピリピリした感覚(刺すような痛み)が生じたり、筋力が低下したりすることがあります。
末梢神経系は、体性神経と自律神経に分けられる。
体性神経は、痛みを伝える神経(知覚神経)や手足を動かすなど運動に関わる神経(運動神経)からなり、動物神経ともいわれる。
自律神経は呼吸、循環、消化などの植物性機能に関わり、意思とは無関係に働くので、植物神経ともいわれる。
神経節とは、末梢神経系における神経細胞体の集合である。その機能により、感覚神経節と自律神経節に大別される。この項では脊椎動物の神経節を取り上げ、無脊椎動物の中枢神経系をなす神経節については扱わない。
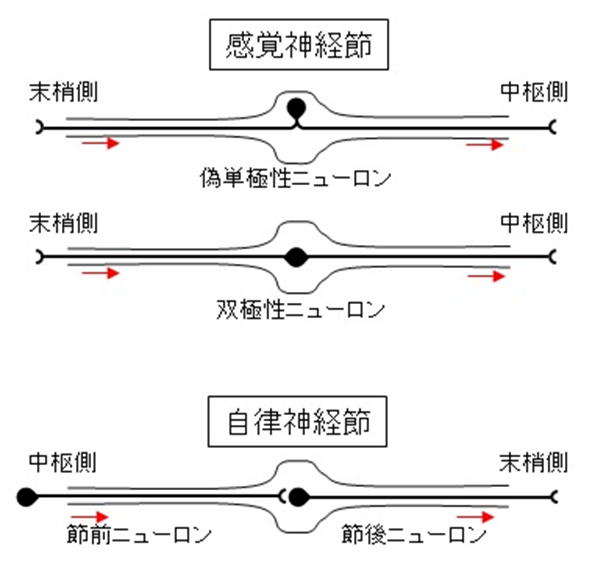
| 表1. 感覚神経節 | |||||
| 神経節 | 別名 | 求心性神経 | 位置 | 感覚 | 中枢の終止 |
| 三叉神経節 | 半月神経節 | 眼神経(三叉神経) | 側頭骨岩様部の錐体の尖端部上 | 前頭部、眼(角膜、眼瞼)、鼻(皮膚、鼻腔と副鼻腔の粘膜)の体性感覚 | 三叉神経主感覚核、三叉神経脊髄路核 |
| 上顎神経(三叉神経) | 上顎部、上顎の歯、上唇の粘膜、頬粘膜、口蓋粘膜、上顎洞の体性感覚 | 三叉神経主感覚核、三叉神経脊髄路核 | |||
| 下顎神経(三叉神経) | 舌(前方2/3)、下顎部、下顎の歯、下唇の粘膜、頬粘膜の一部、外耳の一部の体性感覚 | 三叉神経主感覚核、三叉神経脊髄路核 | |||
| 膝神経節 | 顔面神経 | 顔面神経の最初の彎曲部(顔面神経膝) | 外耳道と耳介の後ろの小領域の体性感覚 | 三叉神経主感覚核、三叉神経脊髄路核 | |
| 舌の前方2/3の味覚 | 孤束核の吻側部 | ||||
| 前庭神経節 | スカルパ神経節 | 前庭神経(内耳神経) | 蝸牛近傍 | 平衡覚 | 前庭神経核群、小脳片葉等 |
| らせん神経節 | 蝸牛神経(内耳神経) | 蝸牛内部 | 聴覚 | 腹側蝸牛神経核、背側蝸牛神経核 | |
| 舌咽神経の上神経節 | 上舌咽神経節 | 舌咽神経 | 頸静脈孔の上部 | 口腔咽頭の部分、口蓋舌弓、舌の後方部、耳介の後ろの小領域、耳管、鼓室などの体性感覚 | 三叉神経脊髄路核 |
| 舌咽神経の下神経節 | 下舌咽神経節 | 舌咽神経 | 頸静脈孔の下部 | 口腔咽頭の部分、口蓋舌弓、舌の後方部、頸動脈小体などの内臟性感覚 | 孤束核の尾側部 |
| 舌の後方1/3の味覚 | 孤束核の吻側部 | ||||
| 迷走神経の上神経節 | 頸静脈神経節 | 迷走神経 | 頸静脈孔の上部 | 耳介の後ろ、外耳道後壁の体性感覚 | 三叉神経脊髄路核 |
| 迷走神経の下神経節 | 節状神経節 | 迷走神経 | 頸静脈孔の下部 | 喉頭蓋、喉頭部咽頭、声門下腔、胃腸管、呼吸系、心臓などの内臓性感覚 | 孤束核の尾側部 |
| 喉頭蓋の味覚 | 孤束核の吻側部 | ||||
| 脊髄後根神経節 | 脊髄神経節、後根神経節 | 脊髄後根神経 | 脊髄後根 | 皮膚および腱、筋の体性感覚 | 脊髄の後角、延髄後索核 |
自律神経節
自律神経節内では、中枢神経系に細胞体がある節前ニューロンと、末梢の筋肉や腺などを支配する節後ニューロンがシナプスを形成している。自律神経節には交感神経系のものと、副交感神経系のものとがある。交感神経節前ニューロン、副交感神経節前ニューロン、副交感神経節後ニューロンおよび汗腺を支配する交感神経節後ニューロンでは、アセチルコリンが神経伝達物質として用いられる。それ以外の交感神経節後ニューロンでは、ノルアドレナリンが神経伝達物質として用いられる。交感神経系の神経節には、交感神経幹神経節、自律神経叢神経節が含まれる。副交感神経系の神経節には、毛様体神経節、翼口蓋神経節、顎下神経節、耳神経節と内臓を支配する副交感神経節(終末神経節、壁内神経節)が含まれる。
| 表2. 自律神経節 | |||||
| 神経節 | 別名 | 脳神経・脊髄神経 | 位置 | 節前線維の起始部位 | 節後線維の支配 |
| 毛様体神経節 | 動眼神経 | 眼動脈の外側方で、視神経と外直筋の間 | 中脳のエディンガー・ウェストファル核及びその周辺部 | 副交感性:瞳孔収縮筋、毛様体筋 | |
| 翼口蓋神経節 | 中間神経(顔面神経) | 翼口蓋窩で、上顎神経の下内側 | 上唾液核 | 副交感性:涙腺 | |
| 顎下神経節 | 中間神経(顔面神経) | 舌骨舌筋の前縁付近で、舌神経と顎下腺の間 | 上唾液核 | 副交感性:顎下腺、舌下腺 | |
| 耳神経節 | 舌咽神経 | 卵円孔直下で、下顎神経の内側 | 下唾液核 | 副交感性:耳下腺 | |
| 交感神経幹神経節 | 脊椎傍神経節、上頸神経節など、20あまりの神経節がつながったもの 星状神経節(頸胸神経節)は、下頸神経節と第1胸神経節が融合したもの | 脊髄神経 | 脊椎の両側を縦走 | 胸髄、腰髄の側角(Th1-L2) | 交感性:胸部内臓、皮膚など |
| 自律神経叢神経節 | 脊椎前神経節、腹腔神経節 | 脊髄神経 | 自律神経叢中 | 胸髄、腰髄の側角(Th1-L2) | 交感性:腹部内臓など |
| 終末神経節、壁内神経節 | 副交感神経系の神経節 | 迷走神経、脊髄神経 | 自律神経叢中、内臓周囲、内臓壁内 | 迷走神経背側運動核、延髄の疑核、仙髄の側角(S2-S4) | 副交感性:内臓、皮膚など |
自律神経障害について
よく動悸がするとか顔がほてる,あるいは手足が冷たいといった症状を自律神経失調症といいます。
自律神経というのは体性神経と言われる運動神経や感覚神経とは違って意識や意志とは無関係に人間の活動を裏方として支えている神経です.自律神経にはご存じのように交感神経と副交感神経という相反する作用を持つ2つの神経がバランスよく働いております。これを拮抗的2重支配といいます。すなわちこれらの神経は寝ても起きてもその時々の身体の状態に合わせて最適な緊張状態を保って,血圧,脈拍,呼吸,体温,消化吸収,身体の代謝などを調節しています.これらは生きていくのに必要な機能であり,自律神経のことを植物神経ともいいます。同様に体性神経を動物神経ともいいます。そして具体的には,交感神経が緊張すると瞳孔が散大して血圧が上がり脈拍や呼吸が速くなるといった興奮状態あるいは戦いの時の状態となり,逆に副交感神経が緊張すると血圧や脈拍は下がり睡眠やリラックス時の状態,あるいは食後の状態となります。
自律神経の解剖について。まずはその神経の上位中枢ですが,これは自律神経の役割毎に分かれて存在し,体中の内臓などの感覚情報は視床を通じて大脳側頭葉内側面にある辺縁系という場所に集められ食欲や快・不快感を感じることができます.それから脳幹の視床下部では各種ホルモンの分泌を支配しています.また延髄には呼吸や循環の中枢があり,そのほかにも中脳では瞳孔の調節,橋では涙腺や唾液腺の分泌調節も行っております.さらに脊髄には交感神経の中枢が第1胸髄から第3-4腰髄に,これに対して副交感神経の中枢は仙髄にそれぞれ存在しており,これらは拮抗的に働いて反射的に血圧,発汗,排尿,排便などを調節しております.
心臓の神経支配と心臓反射についてまず説明しましょう。
- 1. 心臓は自動的に拍動する能力をもつが、心臓神経(交感神経と副交感神経)によって調節されている。心臓神経の中枢(心臓中枢)は延髄にある。
- 2. 心臓中枢は、身体各部からの情報を感知するとその情報に応じてただちに心臓を調節する。これを心臓反射という。
- 3. 心臓反射には、ベーンブリッジ反射、大動脈神経反射、頸動脈小体反射、眼心反射などがある。
- 4. 心臓中枢は高位中枢からの影響も受けている。
心臓神経支配
洞房結節(特殊心筋、刺激伝導系)には歩調とり電位(前電位)がある(「刺激伝導系と心拍動の自動性」)。そのため心臓は自動能をもち、自発的に拍動するが、その拍動は自律神経によって調節されている。心臓に分布している神経を心臓神経といい、心臓交感神経(以下、交感神経)と心臓副交感神経(以下、副交感神経)がある。心臓神経の中枢は延髄にある。
交感神経活動の亢進は、心拍数増加、心筋収縮力増強、刺激伝導系の伝導速度の促進をもたらし、副交感神経の亢進は、心拍数減少、心筋収縮力低下、刺激伝導系の伝導速度の遅延といった抑制作用をもたらす。運動や興奮したとき心拍数が増加するのは交感神経活動亢進による。
心臓反射
心臓中枢は、身体の各部分から送られて来る情報を受け取り体内の状況を感知する。すると状況に応じてただちに(反射的に)それに対応するように心臓神経を介して心臓調節を行う。それを心臓反射という。主な心臓反射には次のようなものがある(図1)。
図1心臓の神経支配と心臓反射
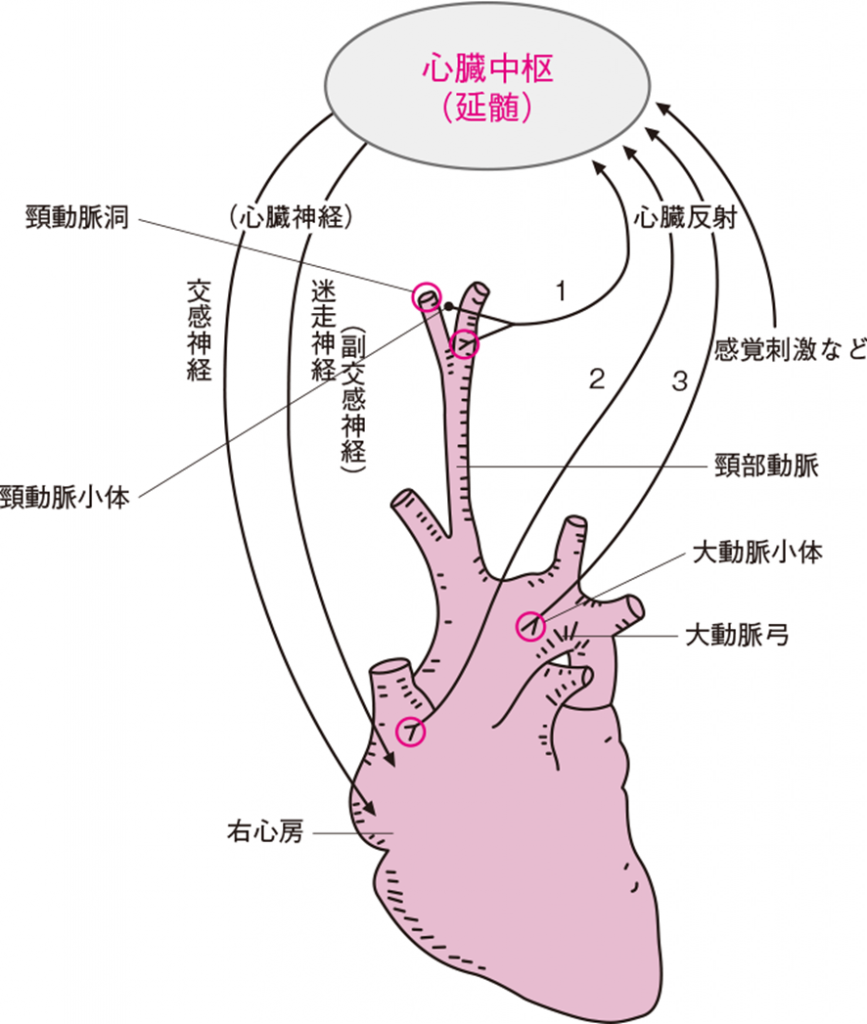
①頚動脈洞神経反射、頚動脈小体反射
②ベーンブリッジ反射
③大動脈神経反射
(山本敏行、鈴木泰三:新しい解剖生理学.改訂第11版、南江堂、2005より改変)
ベーンブリッジ反射 〔 Bainbridge’s reflex 〕(図1)
この反射装置は右心房壁にあり、心房に入る血液量が増え心房壁が伸ばされると、それを感知して反射的に心拍数を増加して、心房内の血液を早く動脈内に押し込もうとする。
大動脈神経反射、頚動脈洞神経反射(圧受容器反射)
大動脈弓や頸動脈洞には(内頸動脈の起始部にある)血圧を感知する圧受容器 baroreceptorがある(図1)。血圧上昇により周囲組織が物理的に引き延ばされると、圧受容器が感知し、舌咽神経(頸動脈洞の伸展)と迷走神経(大動脈弓の伸展)を経由して延髄孤束核に情報を伝える。
すると、副交感神経遠心路の興奮により刺激伝導系が抑制され心拍数が減少するとともに、血管運動中枢の抑制を介して交感神経遠心路が抑制されて血管が拡張し、心拍数と心収縮力が低下する。つまり、心機能と血管トーヌス(血管壁の収縮状態)のどちらも抑制され、血圧が低下する。
頚動脈小体反射(化学受容器反射)
頸動脈洞のすぐ近くにある頸動脈小体と大動脈弓壁にある大動脈小体には、血液の化学組成を感知する末梢化学受容器(chemoreceptor)がある。末梢化学受容器は血液中のO2濃度の低下を感知して心臓中枢にその情報を送り、反射的に心拍数を増加させることによりCO2を排出させるように働く。(末梢化学受容器はCO2上昇も多少感知しているが、主にO2低下に反応する。CO2上昇に反応するのは、延髄に存在する中枢化学受容器である)。
眼心反射(眼球心臓反射またはアシュネル反射)
眼球を強く圧迫すると心拍数が減少する。これを眼心反射(眼球心臓反射またはアシュネル反射 Aschner’s reflex)という。これは三叉神経第1枝(眼神経)から三叉神経、迷走神経中枢を介して心臓を抑制することによると考えられている。
呼吸からの反射
呼吸によっても心拍数は変化し、吸息のときは心拍数増加、呼息のときは減少する。このような呼吸による変化を呼吸性不整脈という。これは呼吸中枢からの情報を心臓中枢が受けて、心臓神経を介して反射的に心拍数を変化させる。
高位中枢からの影響
怒りや精神的興奮は、心拍数を増加させる。これは、高位中枢から心臓中枢、心臓神経を介した反応である。
何故熱中症で老人が死んでいくのか?熱中症死亡事例の大部分は高齢者の屋内発生の 単身者の老人が過半数で同居者が高齢で要介護者である。熱中症で老人の脂肪を防ぐためにはハイリスク者をして選別して、見守りが必要です。かつエアコン使用による適切な室温管理が大切です
まず現代の間違った論理を紹介しながらその間違いを訂正しながら本当の熱中症による死はherpesによる突然死であることを医学的に証明します。乞うご期待を!!!
