まずオプジーボを健康保険で投与が許されているガンには7種類あります。7つのガンには1つ目は悪性黒色腫(メラノーマ)、2つ目は悪性胸膜中皮腫、3つ目は悪性リンパ腫(ホジキン病)、4つ目は頭頚部腫瘍、5つ目は非小細胞腫(肺ガン)、6つ目は胃ガン、7つ目は腎細胞ガンの7つであります。7つのガンについて理解を深めるためにオプジーボが使用された7種類のガンについてどのようなガンであるかを詳しく見ていきましょう。
1)悪性黒色腫(メラノーマ)英語でmalignant melanoma 、略してMMです。皮膚、眼窩内組織、口腔粘膜上皮などに発生するメラノサイト由来の悪性腫瘍です。表皮基底層部に存在するメラノサイトの悪性化によって生じます。皮膚に発生する悪性黒色腫は紫外線曝露と、足底に発生するものは機械的刺激と関連性が深いと考えられていますが、あくまでもメラニン細胞は人体を紫外線から守るために生まれたものですから機械的刺激とは関係ありません。さらに生まれつきの母斑や老人性色素斑(シミ)とも無関係です。日本人の年間患者数発生は1500~2000人前後で人口10万人に約1.5~2人の割合です。欧米人は10万人に約15~20人で圧倒的に多いのは白人は皮膚が白いので紫外線を排除できないからです。悪性黒色腫は大きく4つの型に分類され、1)末端黒子型、2)表在拡大型、3)結節型、4)黒子型の4つに分けられます。末端黒子型が日本人患者の1⁄3以上を占めます。この悪性黒色腫は人間以外にも発生し、競走馬の芦毛馬の発生率が多いのです。メラノーマが一番オプジーボが効果があるという根拠があるといわれるのはここを読んでください。さあメラノサイトについて詳しく勉強しましょう。
メラノサイトは他に2つの別名があり、1)色素細胞、2)メラニン細胞の2つです。英語でmelanocytesでmelanoは黒いという意味です。表皮細胞のおよそ8%はメラノサイトです。90%がケラチノサイト(角化細胞)です。皮膚1㎜2あたり約1000~2000個のメラノサイトが存在し、7~36個の基底細胞に対して1個の割合で存在しています。表皮のメラノサイトは基底層に真皮側にはみ出すように存在しています。隣接する細胞との間に接着斑であるデスモソームやヘミデスモソームはみられません。また、光にさらされる場所に多く、例えば臀部より顔に多く存在しています。メラノサイト(色素細胞)はケラチノサイト(角化細胞)に比べて細胞内にゴルジ装置が発達していますが、メラニンをつくる酵素タンパクであるチロシナーゼがゴルジ装置を経て合成されるためです。メラノサイトは、紫外線などの刺激を受けてない時は紡錘状ですが、刺激を受けて活性化するとアメーバのように形を変え、樹枝状突起と呼ばれる触手を多く持ちます。その樹状突起は細胞間隙を有棘層の中層まで達しています。表皮は一番下から基底細胞、有棘細胞、顆粒細胞、淡明細胞、最後は角化細胞の5つで成り立っています。角化細胞は角質化した細胞というべきです。メラノサイトは皮膚の表皮や毛球、眼の網膜や脈絡膜、粘膜の口腔や食道や腸管などに分布しております。顔面などの日光露出部や外陰部などには高密度で存在しています。1個のメラニン細胞は5~12個の基底細胞にメラニンを供給しています。
メラノサイトはメラニンと呼ぶ色素を産生する細胞です。メラニンはメラノソームで生成され、メラノソームはメラノサイト内でのみ形成されます。メラノサイトは加齢とともに機能が低下し、数は減少していきます。大事なことは皆さんは人種によるメラノサイトの数に差はあると考えている人もいますが人種差は全くないのです。それでは人種による皮膚の色の違いは何が決めているのでしょうか?答えはメラノサイトが産生するメラニンの量の違いです。つまり、黒人はメラノサイトが作るメラニンが大量であるということです。
メラノサイト(色素細胞)は発生学的にケラチノサイト(角化細胞)とは異なり、神経堤に由来します。ちなみに神経堤からは、脳神経と脊髄神経が発生します。メラノサイトは神経の一種です。しかしながら、脳や神経の働きは一切ありません。メラノサイトは胎性2ヶ月の間に真皮に到達し、胎性3ヶ月の初めに表皮に入り込みます。興味あることは認知症の人は、脳の神経細胞が少なくなった人ですから、同じ神経系のメラノサイトも影響を受けるのです。脳の神経細胞が壊れると、全身への神経ネットワークもくずれていきます。 メラノサイトの機能低下ということになります。何故でしょう?脳にストレスがかかるとストレスに対抗するために脳の視床下部からCRHというホルモンがでます。そのCRHは脳の下垂体にACTHとメラノコルチンというホルモンを作らせます。このメラノコルチンはメラニン色素をたくさん作れと命令するホルモンです。ところが認知症で痴呆になってしまうとストレスがかかってもそのストレスに全く視床下部は反応できないので、メラノサイトの機能低下が生じるのです。
メラノソームとは何でしょうか?このメラノソームはライソゾームなどと同じく脂質二重膜で囲まれた細胞内小器官です。メラノソームはラクビーボールのような形をしたカプセル状でその中でチロシンからメラニン生成が始まります。メラニンは黒色色素です。メラニン(黒色色素)を作るためにはまず成熟したメラノソームを作る必要があります。メラノソームは滑面小胞体でプレメラノソーム(前駆メラノソーム)が作られます。プレメラノソームはメラニンを含まず、小さすぎて光学顕微鏡では観察できないのですがメラノソームに成熟すると光学顕微鏡で観察できます。このプレメラノソーム(前駆メラノソーム)にメラニン合成酵素群(特にチロシナーゼ)が運ばれてメラニンの合成が開始されます。メラニン合成酵素(チロシナーゼ)の欠如や機能不全は様々なタイプのアルビノを引き起こす。アルビノ(albino)は、メラニンの生合成に関わる先天的な遺伝情報の欠損(チロシナーゼの遺伝子の欠如)によりメラニンが欠乏する遺伝子疾患です。滑面小胞体から分離されたプリメラノソーム(メラノソームの骨格)に粗面小胞体で生成された銅含有酸化酵素チロシナーゼがゴルジ器官で糖鎖がつけられて成熟し、メラニン合成は開始されます。チロシナーゼをはじめ、メラニン生成に必要な酵素やタンパクが揃うと、メラニンポリマーの生成が開始され、生成したメラニンはメラノソーム内のタンパクと結合して巨大なメラニンタンパク複合体を形成し、メラノソームの中を埋めていき、メラニンで完全に充満した成熟メラニンがメラノソームに充満するのです。メラノソームは、成熟に伴い樹枝状突起の先端に移動し、複雑なネットワークを通って周囲のケラチノサイトに配送されます。このメラノソームの発達段階を、メラニン沈着の程度によって第1期~第4期に分けることができます。第1期メラノソームの顆粒はチロシナーゼ以外のタンパク質も含んだ小粒状の基質を持っています。第2期のメラノソームはメラニン合成を始めます。タンパク基質は並列したフィラメントで構成され、このフィラメント上に重合したメラニンが貯留されます。第3期のメラノソームはメラニンがタンパク基質に濃縮されます。第4期のメラノソームはメラニンで完全に充満した成熟メラニンとなり、メラニンを作る酵素のチロシキナーゼは活性がなくなり、タンパク基質内部はメラニンで充満します。

滑面小胞体から分離されたプリメラノソーム(メラノソームの骨格)に粗面小胞体で生成された銅含有酸化酵素チロシナーゼがゴルジ器官(装置)で糖鎖がつけられて成熟し、メラニン合成は開始されることはすでに言いました。メラニンを作る酵素のチロシナーゼをはじめ、メラニン生成に必要なタンパクが揃うと、メラニンポリマーの生成が開始され、生成したメラニンはメラノソーム内のタンパクと結合して巨大なメラニンタンパク複合体を形成し、メラノソームの中を埋めていき、肥大します。第4期までに成熟しきったメラノソームは長径500~700nm程になります。この大きさは光学顕微鏡でも観察できます。
それではケラチノサイトはどのようにメラニン(メラノソーム)を取り込むのでしょうか?メラノサイトの樹状突起の先端がケラチノサイトによって食作用のようなエンドサイトーシスでとりこまれるのです。取り込んだメラノソームはリソソームと融合、その後ダイニンを介してケラチナサイト内の微小管に沿って運搬され、核の近傍へ至り、メラノソームとして放たれるのです。メラノソームを取り込んだケラチノサイトは、メラノソームを核の上方に集合させ、核帽(メラニンキャップ)を形成します。メラノソームは紫外線を吸収して紫外線からDNAを守ります。ケラチノサイトはメラニンの貯留所として働き、メラニンを合成したメラノサイトよりも多くメラニンを含有しています。メラニンは、黄赤色または黒褐色の色素です。人にみられるメラニンは2種類存在し、黒色のユーメラニン(真性メラニン)と、黄色のフェオメラニン(黄色メラニン)です。ヒトの皮膚や髪に存在するメラニンは、この2種類の複合体であり、その比率により皮膚や毛髪の色に違いが出ます。皆さん、メラニンとメラノソームとメラノサイトの3つの区別がイメージできないでしょう?違いを説明しましょう。まずメラノサイトは黒色色素細胞というメラニン(メラニン色素)を作る細胞です。次にメラノソームというのはメラノサイト(メラニン細胞)という細胞の中に入っている細胞小器官であります。メラノソームはメラニン色素を合成して貯蔵するメラノサイトの中にある細胞小器官なのです。最後に一番小さいタンパク質がメラノソームで合成されたメラニンであり、これをメラニン色素と呼んでいるのです。
メラニンの最も重要な役割は紫外線からDNAを防御する仕事です。紫外線をメラニンが吸収するのです。これによりDNAが守られて日光障害や悪性腫瘍の発生を防いでくれます。よって肌の黒い人種であるほど、紫外線による皮膚がんの発生は少なくなります。紫外線(UV)の中でとくに波長の短い中短波のB紫外線(UV-B)は、細胞とくにDNAに対する障害作用が強いのです。おもしろいことにメラニン細胞自体は元々は紫外線に対する抵抗力はどの細胞よりも強いのにもかかわらず一手に紫外線を多く取り込みすぎるので、紫外線による障害を特別に受けやすい細胞なのです。仕事のやりすぎですね。アハハ!メラニンの他の機能は、紫外線による損傷の直後に皮膚で起きるフリーラジカルの中和、金属や薬剤の取り込みなどもあります。
メラニンの生成は先ほど述べたように、アミノ酸の1つであるチロシンというアミノ酸から出発します。 チロシンを酵素チロシナーゼによって酸化し、ドーパを経て、メラニンを生成します。合成過程では銅含有酵素チロシナーゼが重要な役割を果たします。チロシナーゼは粗面小胞体で合成され、ゴルジ装置(器官)で修飾を受けて顆粒内に濃縮されます。紫外線照射が直接メラノサイトを活性化すると同時に、紫外線照射によりケラチノサイトからサイトカインなどのさまざまな因子が産生され、メラニン合成が促進されます。メラノサイトは周囲にあるケラチノサイトなどと密接な情報網をつくっており、種々のサイトカイン(生理活性物質)やホルモン、さらにケミカルメディエーター(化学伝達物質)を仲介物とした情報伝達システムによって制御されています。 ここで重要な役割を担う情報伝達物質には、サイトカインとしては幹細胞増殖因子(Stem Cell Factor、略してSCF)やエンドセリン(ET)や線維芽細胞増殖因子(FGF)があり、ケミカルメディエータとしては先ほど述べたメラノコルチンがあり、これはメラノサイト刺激ホルモン(MSH)ともいいます。さらに副腎刺激ホルモン(ACTH)や甲状腺ホルモン(Thyroid hormone)などもあり、最後に炎症メディエーター(炎症仲介物質)としてはプロスタグランジン、ヒスタミン、ロイコトリエン などがあります。難しいですが、読み飛ばして着いて来て下さい。ちなみに、エンドセリン (endothelin) は、血管内皮細胞由来のペプチドで、強力な血管収縮作用を有する血圧を上げるオータコイドの一種です。オータコイド(Autacoid)とは、動物体内で産生され微量で生理作用や薬理作用を示す生理活性物質のうち、ホルモン(特定の器官で分泌され体液で輸送されて他の器官に作用する)および神経伝達物質(シナプスでの情報伝達に与る)以外のものの総称です。ヒスタミン、セロトニン、エイコサノイド(プロスタグランジンなど)、アンジオテンシン、ブラジキニン、エンドセリン、一酸化窒素(NO)などがあります。
紫外線にあたるとメラノソームのそばにいるケラチノサイト(角化細胞)がメラノサイトに情報伝達物質を出し、その情報をうけたメラノサイトはたくさんのメラニンを作りはじめ、メラノソームにメラニンを貯蔵します。そのメラノソームを奪い取ったケラチノサイトは、メラノソームを核の上方に集合させ、核帽(メラニンキャップ)を形成して紫外線からDNAを守ることはすでに述べました。上記のように表皮の基底層で、ケラチノサイトに取り込まれたメラノソームは主として核上部で、核を被うように(核帽)集積しますが、ケラチノ細胞が表層に向かうとともに、メラノソームは細胞質に均等に分布するようになります。次にライソソームによってメラニンやメラノソームは分解されます。またターンオーバー(代謝回転)によって体外に排出されます。ターンオーバーは英語でmetabolic turnoverといい、日本語では代謝回転と訳します。生物を構成している細胞や組織が生体分子を合成する一方、分解していくことで、新旧の分子が入れ替わりつつバランスを保つ動的平衡状態のことです。 その結果、古い細胞や組織自体が新しく入れ替わります。ケラチノサイト内に取り込まれたメラノソームは、まずメラノソームの外側の脂質膜から消化されて、次に巨大なメラニンタンパク複合体が、次第に小さなメラニン顆粒へと消化されてしまいます。角質層に至る頃には電子顕微鏡でも確認できなくなることはすでに説明しました。
なぜ、副腎皮質機能低下症であるアジソン病が起こるのか?
皆さん、アジソン病(Addison disease)という病気について聞いたことありますか?ステロイドホルモンを使用したことがないのに顔も体も真っ黒になっている人を見たことありませんか?なぜこのように黒人でもないのに、日焼けしすぎたわけでもないのに黒くなるのでしょうか?答えはメラニン(メラノソーム)の作りすぎなのです。なぜメラニン色素をメラノソームで作りすぎるのでしょうか?トートロジー(同語反復)になりますが、まさにアジソン病という副腎皮質機能低下症という病気のためです。それではどのようにして副腎皮質機能低下症は起こるのでしょうか?アジソン病の病因は、感染症か特発性に分類されます。感染症では昔は結核性が代表的でありましたが、実はヘルペスが感染した副腎皮質の細胞が溶解感染で死滅したためです。つまりヘルペスによる副腎皮質細胞変性死によるものです。一方、特発性アジソン病は自己免疫性副腎皮質炎による副腎皮質低下症であるといわれていますがこれもヘルペスによる副腎皮質細胞変性死によって副腎皮質の機能、つまりステロイドを作る細胞が消失してしまうためです。というのは元来自己免疫疾患はないのですから、私が常々言っているように自己免疫疾患はヘルペスの細胞溶解死(細胞変性死)が副腎の細胞で起こったためです。さらにこのアジソン病はしばしば他の自己免疫性内分泌異常を合併し、多腺性自己免疫症候群と呼ばれていますが、まさにヘルペスによってあちこちの内分泌細胞が細胞溶解死されられたためです。アジソン病に特発性副甲状腺機能低下症、皮膚カンジダ症を合併するⅠ型のHAM症候群と、アジソン病に橋本病などの自己免疫性甲状腺疾患を合併するⅡ型のSchmidt症候群がありますが、HAM症候群もSchmidt症候群もすべてヘルペスが原因です。もちろんHAM症候群の原因としてカンジダが関わっていることは全くありません。なぜならば、カンジダが遺伝子を変えることが絶対にないのみならず、カンジダが細胞内に入って細胞を殺すことも絶対にないからです。
さぁ最後に皆さん、考えてください。副腎皮質機能が低下したり廃絶するとなぜ体が黒くなるのでしょうか?この答えも世界で私だけが知っています。アハハ!もうすでに述べたように副腎皮質からコルチゾールが作られなくなると視床下部からコルチゾールを作れというホルモンであるCRHが作られます。ところがCRHは下垂体にACTHを作らせます。この時にACTHができると同時にメラノコルチン(MSH)ができることをすでに説明しましたね。いくらACTHを作っても副腎機能はヘルペス性機能障害、ヘルペス性機能廃絶が起こっていますからいくらACTHが増えても副腎は反応できずコルチゾールは作れません。ところがACTHと同時に作られるメラノコルチン別名、英語でmelanocyte‐stimulating hormone(MSH)、日本語でメラニン細胞刺激ホルモンがどんどん作られメラノサイトで上記のようにメラノソーム(メラニン)が作られすぎて全身に黒色色素が沈着するからであります。皆さん、理解できましたか?次に日焼けについて述べましょう。
なぜ日焼けは起こるのでしょうか?皮膚を長い間、紫外線に暴露しすぎるとメラノソーム内のチロシナーゼの酵素活性を上昇させ、これによりメラニン産生が増加します。 紫外線暴露によってメラニンの量と濃さが上昇すると、皮膚は黒く日焼けした状態になり、身体を紫外線から保護するのに役に立ちます。また、メラニンはメラノソームの核帽を作って紫外線を吸収して表皮細胞のDNAを損傷から保護して、紫外線による損傷の直後に皮膚で起きるフリーラジカルを中和してしまいます。DNAの損傷に応答して、メラニン産生は増加しますが、メラニンを含むケラチノサイトが角質層からはがれ落ちると、日焼けの色も同時に消失します。日光照射後に皮膚の色が黒くなりますが、日焼けをして皮膚が黒くなるのは紫外線から皮膚を守るというメラノサイトの働きの結果なのです。
次にユーメラニンとフェオメラニン(Eu-melanin and Pheo-melanin)について勉強しましょう。メラニンは細菌、真菌、植物、昆虫、魚類、は虫類、ほ乳類に至るまでほぼ全生物にわたり存在します。 言い換えると生命は太陽から命の恵みをもらっていると同時に太陽光に含まれている紫外線、特にUV-Bから身を守らなければならないからです。メラニンには黒色色素のユウメラニン(Eu-melanin)と赤や黄色のフェオメラニン(Pheo-melanin)の2種類があります。ユウメラニン(Eu-melanin)が多いと肌も毛髪も黒っぽさが濃くなり、フェオメラニン(Pheo-melanin)が多いと肌色は白色となり、毛髪は赤毛かゴールドかブロンドになります。フェオメラニンは白人に多く含まれ、ユウメラニンは黒人に多いのです。黄色人種は、フェオメラニンとユウメラニンの混合型になります。ユウメラニンもフェオメラニンもチロシンからドーパキノンまでは同じ反応プロセスをたどりますが、その後システインというアミノ酸がくっつくことによってフェオメラニンになります。 これはチロシナーゼ活性が高いか、低いかということだと考えられています。
なぜ、人種による色調の差異があるのか? 人種による色調の差異は、メラノソームの数と大きさにより決定されます。メラノサイト自体の分布や密度には人種間の差異は少ないのです。人に見られるメラニンは黒色のユーメラニンと、黄色のフェオメラニンの2種類です。先に述べたとおり、人の皮膚や髪に見られるメラニンはこの2種のメラニンの複合体であり、その比率により皮膚や毛髪の色に違いがでます。黄色人種や白色人種ではメラニンは表皮の深層のみに分布していますが、黒色人種ではメラニンの顆粒は大きく、表皮全体にわたって存在します。元々人間の肌はどの色だったのかはわかりませんが、ミトコンドリア・イブ(Mitochondrial Eve)が、現生人類(ホモサピエンス)の最も近い共通女系祖先(the matri-lineal most recent common ancestor)が今から16万年前にアフリカに生れて以来、長い年月の間、紫外線と共存してきたなかで、その防御の必要性に応じて皮膚の色を最適なものにしてきました。赤道付近は他のどこの地域よりも太陽光線から身を守る必要性がありました。赤道地域に先祖代々から住む人たちのメラノサイトは、メラニン顆粒をより早く合成し、ケラチノサイトへより多く分配され、蓄積されてきました。皮膚の色は産生されるメラニンの量に比例しますが、メラノサイトの数は白人でも黒人でも同じなのはすでに述べました。黒色皮膚は白色皮膚に比して40倍の量のメラニンを持っています。
白皮症(アルビニズム)とは先天的にメラニンが産生されない人のこともすでに述べました。白皮症(アルビニズム)に罹患した人をアルビノといい、その大部分の人は、チロシナーゼを合成できないメラニン細胞を有しています。アルビノの毛髪や眼や皮膚では、メラニンが欠如しています。これが視覚障害、および過度の日光暴露により容易に皮膚の紫外線による熱傷を起こしやすいのです。皮膚がんのリスクも増加します。一方、白班は、皮膚から斑状にメラニン色素が欠如し、不規則な白い斑点を生じる症状を言います。メラニン色素の欠如は皮膚の病気でステロイドを使いすぎるとメラニン細胞に感染しているヘルペスウイルスが増えすぎてヘルペスによるメラノサイト細胞変性死をもたらすためです。。
なぜケラチノサイトはヘルペスの影響を受けにくいのでしょうか?ケラチノサイトは表皮の最下層である基底細胞から分化して最終的に最上層の表皮細胞である角質細胞になります。ところが表皮細胞は28日周期で新陳代謝をしていますから毎日毎日ケラチノサイトは入れ替わっているからです。ヘルペスがケラチノサイトの細胞変性死をもたらしてもすぐに剥がれて死んでしまうからです。
ちなみにケラチノサイトはどんな仕事を新しく入れ替わる直前でも頑張っている姿を少し説明しておきましょう。皮膚における免疫反応に関与し,表皮上皮細胞の増殖,分化,遊走といった機能を制御しており,表皮最上層のケラチノサイトは表皮の細胞の成長を制御する因子を産生しています.さらにケラチノサイト(角化細胞)では,インターロイキンIL-1やIL-6,さらに腫瘍壊死因子-α(TNF-α),顆粒球細胞・単球細胞-刺激因子(GM-CSF)など,多様なサイトカインを産生分泌しています。言うまでもなくケラチノサイトはメラノサイト(色素細胞)で産生されたメラニンを蓄える細胞であり,ケラチノサイトに溜まり過ぎたメラニン色素はしみやしわの原因にもなります。
何が皮膚の色味を決めているのでしょうか?3要素があります。黒をメラニン色素と赤を決めるヘモグロビンと黄色を決めるカロテンによって皮膚の色味が決まります。皮膚の色の決定に最も重要なのはメラニンの量ですが、さらにメラニンとカロテンを含有するケラチノサイトと真皮の赤血球のヘモグロビンを運ぶ血管分布の密度です。血管の分布が密であればあるほどピンク色から赤になっていきます。皮膚の色が濃い人は、表皮に多量のメラニンを持っているために、皮膚は黄色から赤褐色、黒色まで多様な色を呈します。 皮膚の色の薄い人は、表皮にはほとんどメラニンを持っていません。したがって表皮は透き通って見え、真皮の毛細血管を流れる血液の赤血球の酸素含量に応じてピンク色から赤色を呈します。赤い色はヘモグロビンによるものです。黄色~橙色の色素であるカロテンは、卵黄や人参の色調の元になっています。カロテンはビタミンAの前駆物質であり、視覚に必要な色素の合成に利用され、食事から過剰に摂取すると角質層、及び真皮や皮下の脂肪組織にカロテンは保存されます。実際にカロテンの多い食べ物を食べ過ぎると大量のカロテンが皮膚に沈着して、皮膚が橙色(だいだいいろ)になってしまうことがあります。皮膚と粘膜の色により、ある病気を診断する手がかりにもなります。呼吸が止まった場合のように、血液が肺から充分な量の酸素を受け取れない場合、粘膜、爪、皮膚は青くなってチアノーゼを呈します。チアノーゼの色は皮膚や粘膜が青紫色になり、血液中の酸素濃度が低下した際に見られ、医学的には毛細血管血液中の脱酸素化ヘモグロビン(デオキシヘモグロビン)が5g/dL以上で出現する状態を指します。黄疸は、黄色色素のビルビリンが皮膚に蓄積することによって起こり、皮膚や白目が黄色みを帯びます。通常、これは肝疾患の存在を示しています。紅斑は、皮膚が赤くなることであり、皮膚の創傷、熱、皮膚感染症、炎症あるいはアレルギー反応による真皮の毛細血管が怒脹することによって起こります。
なぜ皮膚に紅斑が見られるのでしょうか?皮膚紅斑が見られる主な原因は皮膚細胞や毛細血管の内皮細胞にヘルペス性感染症が起こったりているときです。蒼白は皮膚が青白くなることであり、ショックや貧血状態で起こります。皮膚の色が急に紅色になったりするのは皮膚の毛細血管が怒張して皮膚の血液量が増えるためです。毛細血管は内皮細胞と基底膜のみからなり、平滑筋はありません。毛細血管には筋肉はありませんが、それより太いすべての血管には自律神経が血管平滑筋を支配して、血管を拡張させたり収縮させたりして、生体に悪影響が出ないように調節をしています。その影響で毛細血管に血液が溜まって紅くなることがあります。普段はもっぱら体温調節のために血流を調節しているのですが、精神の状態も皮膚の色として現れます。
なぜ緊張したときに青ざめたり、顔面蒼白になるのでしょうか?緊張した時は青ざめ、顔面蒼白になります。これは交感神経系が働いて、血管を収縮させるために皮膚の血流量が減るからです。アルコールの摂取は交感神経系を鈍らせ、副交感神経系を活発にさせるため血管の拡張を引き起こしそのため顔が赤くなります。怒っている時は交感神経系が活発化されて、蒼白になるはずですが、それ以上に血圧は上がるので、毛細血管は筋肉がないので血圧が上がる影響を受けて血流量は増加して、怒りで顔が真っ赤になるのです。精神的な動揺は、血管は拡張したり収縮したり複雑に変動します。皮膚温と心拍数で見ると、怒りでは、皮膚温と心拍数はともに上昇、恐怖では心拍数は上昇して皮膚温は低下します。
なぜ特に女性はなぜ色白になりたいのでしょうか?すでに述べたように人類の起源はアフリカです。アフリカは太古の昔でも紫外線の強い地域であったでしょうから、人類の祖先は色が黒かったでしょう。アフリカから北上した人々は、身体に当たる紫外線の量が減るに従って、黒さが減っていきます。さらに人々が集団で生活し、格差ができると、一日中外で活動しなくても良い上流階級がうまれ、その人たちは日光にさらされることが少ないため、その集団の中では白い肌をした人たちになっていったことでしょう。人々が白い肌に憧れるのは、朝から晩まで日光に暴露されるということがない生活への憧れがまずあったと考えられます。また、色白は七難隠すといわれるように、白い肌は女性を美しく見せ、化粧映えも良いため、女性の白い肌への欲求は無限です。メラノサイト(色素細胞)は美を作るために生まれたのではなくて紫外線から肌を守るために必要であることをまず理解して下さい。最後にメラノーマ(malignant melanoma)は、メラノサイト由来の浸潤がんであり、メラノサイトの異常増殖で、ガン化したメラノサイトの細胞は上皮の最下層の基底板に侵入し、真皮に達し、更に深部の血管やリンパ管へ浸潤するようになると、全身に広く播種されるのです。メラノサイトが悪性黒色腫となり、過剰な紫外線にさらされた、皮膚の色の薄い人種に多く見られます。つまり、メラノーマが一番多いのが白人です。
なぜオプジーボはガンの中で悪性黒色腫に一番よく効くのか?
2)悪性胸膜中皮腫中皮腫 英語でMeso-theli-omaです。石綿(アスベスト)曝露が原因です。石綿(アスベスト)曝露から発病までの期間は、30~40年くらいです。アスベスト被曝は職業曝露と環境曝露によるものです。石綿(アスベスト)曝露により塵肺、肺線維症、肺癌、悪性中皮腫などが起こります。アスベストは、耐熱性、絶縁性、保温性に優れ、断熱材、絶縁材、ブレーキライニング材などに古くから用いられ、奇跡の鉱物と重宝されてきました。長期にアスベストに曝露し続けると以上の病気が生まれるので現代では静かなる時限爆弾と呼ばれるようになりました。それではどうしてアスベストが上記の病気を起こすのでしょうか?人間の肺の肺胞は気管支の先端にあり、酸素と二酸化炭素を交換してくれます。肺胞は英語でalveolusと書きます。気管支の最末端分枝に続く,半球状の小さな嚢(袋)です。肺にある肺胞の総数は左右合せて約7~8億個,全表面積は100m2に達します。テニスコートは約200m2ですから半分に達します。この肺胞の内側を覆っている呼吸上皮といわれる上皮細胞によって,肺胞内部の空気と,毛細血管内の血液との間のガス交換が行われます。 肺胞は直径が200-300μmの風船状をしています。気管支から肺胞への入口が直径数十μmと小さく、肺胞の中に入ったアスベスト繊維が自然に排出されることが難しいのです。肺胞に入った繊維状の物のうち、生物由来の有機物である、綿、羊毛、紙などは、肺胞の中にいる白血球の一種マクロファージ(アメーバ状をした食細胞)によって分解されますが、アスベスト(とくに青石綿と茶石綿)はマクロファージによって分解されず異物として認識されて、鉱物繊維の周囲を取り囲んでも分解できないので逆にマクロファージが死滅してしまい、いつまでもアスベストが残留し続けるのです。繊維物質の異物に対する作用に伴って炎症性細胞から遊出される活性酸素種によってDNAの損傷を引き起こし発ガンしてしまうのです。
3)ホジキン病英語でHodgkin’s lymphoma,略してHLです。悪性リンパ腫(Malignant Lymphoma、略してML)リンホーマの1つであり悪性リンパ腫には非ホジキン病もあります。悪性リンパ腫は血液のがんで、リンパ系組織の一部である白血球から発生する悪性腫瘍です。白血病の突然変異を遺伝子にもたらすのはヘルペスウイルスであります。特にEBウイルスであります。抗ヘルペス剤を大量に投与すればいいのですが、リンパ系組織の白血球は全身を巡っているため、固形ガンである肉腫及び癌腫の癌とは異なり、外科手術はもちろん不可能であり、リンパ節にリンパ球が集簇するのでその部位に放射線を浴びせたり化学療法が現在行われています。悪性リンパ腫という言い方はリンパ節にガン化した白血球が増えるので腫れる状態をリンパ腫と言っているだけです。このリンパ腫に集簇している白血球はすべて増殖している悪性のリンパ球であるので、良性リンパ腫はありえないのです。したがって悪性しかなので必ず悪性なのですが、日本語の病名としてはわざわざ悪性リンパ腫と呼んでいます。
それではなぜ良性リンパ腫がないのでしょうか?皆さんご存じの通り、ガン学者がいつも言っているように早期発見が一番大事なので若いときにガンの有無を調べるために毎年一回は検診を受けなさいと勧めます。検診の結果、良性であるので心配しないでよろしいとか、悪性であるのですぐに治療を始めなければならないとかいいますね。ところがリンパ腫に対してはなぜ良性とか悪性とは言わないのでしょうか?しかも、血液学の大専門家ははっきりとリンパ腫というのはすべて悪性であるのでわざわざリンパ腫の前に悪性をつける必要がないとまで言い切っています。なぜリンパ腫に悪性がないのでしょうか?簡単にいうとすべてのガンに悪性がつくと転移するとか転移しているという意味がこめられています。もっと詳しく悪性と良性の違いについて見てみましょう。
がん(悪性腫瘍)と良性腫瘍の違いは3つあります。まず、がん(悪性腫瘍)の特徴は3つあります。がん(悪性腫瘍)は1つ目は自律性増殖であり、がん細胞は自律的に勝手に増殖を無限に続けます。2つ目は浸潤と転移があり、浸潤は原発巣から周囲にしみ出るように広がることであり、転移は体のあちこちに飛び火し、次から次へと新しいがん組織をつくってしまうのです。3つ目は悪液質(あくえきしつ)といって、がん組織のガン細胞は、他の正常組織が摂取しようとする栄養をどんどん奪ってしまい、体が衰弱していきます。一方、良性の腫瘍は上記の1つ目の自律性増殖をしますが、2つ目の浸潤と転移、3つ目の悪液質を起こすことはありません。良性腫瘍の増殖のスピードも、悪性腫瘍に比べるとゆっくりしています。腫瘍の大きさや発生した場所によっては、症状が起こることもありますが、外科的に完全に切除すれば再発することはありません。ちなみに代表的な良性腫瘍として、子宮筋腫や卵巣嚢腫(らんそうのうしゅ)、皮様嚢腫(ひようのうしゅ)等があります。ただし、良性腫瘍の中でも脳腫瘍のように発生部位によっては重篤(じゅうとく)な臨床経過を来すものもあります。それは生命に必須の脳細胞の機能がなくなってしまうからです。
ところが、白血病の1つである悪性リンパ種はBリンパ球やTリンパ球がガン化することです。どのようにガンになっていくのか説明しましょう。まずリンパ球は骨髄ですべての血球の基になる造血幹細胞から分裂し分化し増殖した後に、さらに分裂し分化、増殖し前駆細胞になり、さらに同じように分裂し分化、増殖してリンパ芽球になり、最後に分裂、分化、増殖して成熟リンパ球になります。急性リンパ性白血病(ALL)ではリンパ芽球は増加し、末梢血で多数認められます。ご存知のように、骨髄で造血幹細胞から分裂し分化し始めた幼若な血液細胞は極めて分化の初期にリンパ系と骨髄系に分かれます。骨髄系はその後赤血球や顆粒球、単球、血小板に分化、成熟しますが、リンパ系はTリンパ球、Bリンパ球、NK細胞に分化します。骨髄系と異なる分化をたどる未熟な細胞がリンパ芽球です。急性リンパ性白血病は2種類あります。英語でAcute Lymphocytic Leukemiaといい、略してALLともう1つはリンパ芽球性リンパ腫は英語でLymphoblastic Lymphomaといい、略してLBLです。白血球の一種であるリンパ球が幼若な段階で悪性化し、がん化した細胞である白血病細胞が無制限に増殖することで発症します。主に骨髄で増殖するものを急性リンパ性白血病(ALL)、リンパ節などリンパ組織で増殖するものをリンパ芽球性リンパ腫(LBL)といいます。両者ともがん化した細胞の種類により、B細胞系とT細胞系に大別されます。現在のリンパ性白血球は顕微鏡で見た形態学的な分類であります。残念ながらそれぞれの段階の白血球を遺伝子的に分類しているわけではないことを知っておいてください。
皆さん、1つの細胞の遺伝子が突然変異を起こして1個のガン細胞ができて、そのガン細胞がどんどん増え続けて何年もかかって見つけられるガンになるのにどうして白血球だけが急にガンになり急性白血病になってしまうのでしょうか?答えは簡単です。どんなガンにしろ遺伝子の突然変異で起こります。
再生不良性貧血は血液中の白血球、赤血球、血小板のすべてが減少する疾患です。 この状態を汎血球減少症と呼びます。重症度が低い場合には、貧血と血小板減少だけがあり、白血球数は正常近くに保たれていることもあります。白血球には好中球、リンパ球、単球などがあり、再生不良性貧血で減少するのは主に好中球です。
悪性リンパ腫の病型を大別すると、先ほど述べたようにホジキンリンパ腫(Hodgkin’s lymphoma, HL)と非ホジキンリンパ腫 (non Hodgkin’s lymphoma, NHL) があります。原因としては、骨髄に入ったヘルペスウイルスが白血球の幹細胞に感染して遺伝子をアットランダムに好きなように変えてしまい、あちこちの遺伝子がミューテーション(突然変異)を起こします。そのうちのがん遺伝子と抑制ガン遺伝がミューテーションしたものが悪性になっただけですから、病気に関わらず本質的には同じガンなのです。しかしながら、ガン遺伝子というのは140以上もありますし、かつガン抑制遺伝子も100以上はあるのでそれらの遺伝子がどの分化の段階でどれだけの数のガン関連遺伝子を変異させたかによって病型が決まり、症状が決まるだけですから、悪性リンパ腫の種類を分けたり病名を分けたりするのは意味がないのです。さらに悪性リンパ腫もそのもとの母地は白血球の幹細胞でありますから白血病と悪性リンパ腫を分けることさえ意味がないのです。リンパ腫は全身に発生するというその性質上、治療を行ってもがん細胞が完全に消えたことを証明することはできないので完治は不可能であり、一応、腫瘍を検出できなくなった時点で緩解(かんかい、寛解とも)したといいます。これは、同じ血液のがんである白血病と同じ言い方をします。緩解に至ってもがん細胞が残存していることがあるので、再発するケースは当然いくらでもあります。原因はわかっていないが、ウイルス説、カビ説、遺伝説などがありますが、実は骨髄に入り込んだヘルペスウイルスが特にEBウイルスが骨髄造血幹細胞に感染して細胞の遺伝子をトランスフォーメーションさせて突然変異を起こすからです。ホジキン病の症状は頸部(首)、鼠径部(股の付け根)、腋窩などのリンパ節が腫大することが多いのです。また全身の倦怠、発熱、盗汗(ねあせ)、体重の減少などもみられることがあり、これらの全身症状はB症状と呼ばれます。ホジキン病と非ホジキン病の違いについて考えましょう。
ホジキンリンパ腫 英語で Hodgkin lymphocyte であり、略してHLであり、病理検査ではリンパ球でHRS細胞(Hodgkin Reed-Sternberg細胞)やLP細胞(lymphocyte predominant細胞)という腫瘍細胞がふえることが特徴です。限局期古典的ホジキンリンパ腫の初回の標準治療は、化学療法(抗がん剤治療)単独または、化学療法と放射線治療の組み合わせです。ホジキンリンパ腫に対する抗ガン剤治療法は、ABVD療法といわれます。ABVD療法では、アドリアマイシン (adriamycin)、ブレオマイシン (bleomycin)、ビンブラスチン (vinblastine)、ダカルバジン (dacarbazine) の4剤が使用され、それぞれの頭文字をとってABVD療法といわれる標準的化学療法です。がんの化学療法とは、化学療法剤(抗がん剤、化学物質、薬物)を使ってがん細胞の増殖を抑えたり、破壊したりする事による治療法で、このような化学療法剤は、投与されると血液中に入り全身を駆け回り、体中のがん細胞を攻撃し、殺す療法です。ABVD療法の抗がん剤の作用機序を説明しましょう。
アドリアマイシン (adriamycin)腫瘍細胞のDNAの塩基対間に挿入し、DNAポリメラーゼ、RNAポリメラーゼ、トポイソメラーゼII反応を阻害し、DNA、RNA双方の生合成を抑制することによってガン細胞が増殖しないようにします。したがって細胞周期では特にS期に高い感受性を示します。
ブレオマイシン (bleomycin)DNA合成阻害及びDNA鎖切断作用です。
ビンブラスチン (vinblastine)チューブリンに結合することにより、細胞周期を分裂中期で停止させるとされます。チューブリン(tubulin)は真核生物の細胞内にあるタンパク質であり、微小管や中心体を形成しています。細胞が分裂するときに必要な小器管です。
ダカルバジン (dacarbazine) DNAにアルキル基(CnH2n+1)を付加する事で抗腫瘍効果を発揮するのです。肝臓で脱メチル化されMTICになった後、ジアゾメタンを放出し、DNAをアルキル化します。アルキル基はがん細胞などのDNAに結合しDNAの複製を阻害する作用を持っています。またアルキル基が結合した状態で細胞が分裂や増殖を続けようとするとDNAの破壊が起こり細胞が死んでしまうのです。
以上、ABVD療法はすべてガン細胞が増殖させない療法です。同時にABVD療法は、正常な細胞も増殖できなくさせるので必ず様々な副作用がでます。
私は日本では悪性リンパ腫のたった7%がホジキン病であり、それに対して90%が非ホジキン病であるのに、なぜオプジーボが非ホジキン病に対して使われなかったのか非常に疑問に感じました。その疑問の答えを見つけ出すために、やはり非ホジキン病のすべてを理解する必要があると思い始めました。下に日本における悪性リンパ腫の発症割合の円グラフを掲載しておきます。

非ホジキンリンパ腫は英語でNon-Hodgkin lymphomaといい、略してNHLです。悪性リンパ腫の90%が非ホジキンリンパ腫であり、ホジキンリンパ腫(ホジキン病)7%にすぎません。したがって非ホジキンリンパ腫(NHL)が圧倒的に多いということは病型が非常に多いということを意味します。その病型の中でもやはり圧倒的に多いのは、びまん性大細胞型B細胞性リンパ腫 (diffuse large B cell lymphoma) です。diffuse large B cell lymphoma の正しい訳は、びまん性大型B細胞リンパ腫と訳すべきなのです。今後の説明では全てびまん性大細胞型B細胞性リンパ腫 をびまん性大型B細胞リンパ腫としてすべてわかりやすく記載します。日本ではホジキン病は悪性リンパ腫のたった7%と少ないため、悪性リンパ腫の多くが、びまん性大型B細胞リンパ腫 で英語でdiffuse large B cell lymphomaで略してDLBCL であります。日本では全悪性リンパ腫の33.3%を占めます。非ホジキンリンパ腫の中の37%を占めます。びまん性大型B細胞リンパ腫(DLBCL)は、小型Bリンパ球の2倍を超えた通常のBリンパ球の核と同等かそれ以上の大きさの核を有する大型のB細胞の腫瘍細胞が、びまん(瀰漫)性の増殖を示す疾患であるのでびまん性大型B細胞リンパ腫(DLBCL)と名付けられました。さらにこの病名は単に表面的であり決して本質的な病名ではないのでさらに生物学的かつ臨床病理学的な観点から、後で記述するようにさらに細かな分類がなされています。残念ながら生物学的かつ臨床病理学的に異種なものがどうして生まれるかについて誰も説明していません。このように生物学的かつ臨床病理学的に異なったBリンパ球の悪性リンパ腫ができるのはなぜかについて結論から先に書きます。この結論は血液のガンである白血病の全てについて当てはまる結論ですからしっかり読んで頭に入れておいて欲しいのです。もちろん言うまでもなく悪性リンパ腫も白血病の1つですからね。ホジキンであろうが非ホジキンであろうが悪性リンパ腫は特にBリンパ球が骨髄の多能性造血幹細胞から成熟Bリンパ球に分化するまでの長い過程の中で分化のどのレベルで未熟Bリンパ球に骨髄のヘルペスウイルスがいつ感染するかによって白血病の病名を決めているだけなのです。遺伝子形質転換を引き起こす分化の段階に応じてそれぞれ表現型の形質が変えられてしまい、その遺伝子形質を転換された未熟Bリンパ球の異常な表現形質を持ったまま末梢血に出たときに血液学者たちは見かけの表現形質の違いをその違いに応じて様々な病型として認識し、急性白血病とか慢性白血病とか悪性リンパ腫とかの病名をつけているだけなのです。したがって白血病の名称はころころと変わるのです。なぜならば白血球の遺伝子の突然変異が起こす白血病がなぜ起こるかとか、何が遺伝子の突然変異を起こすのか誰も議論しないのです。全てヘルペス性遺伝子形質転換によって生じたのが白血病の全てなのです。
例えば一部のDLBCL(びまん性大型B細胞リンパ腫)は、低悪性度リンパ腫といわれる濾胞性リンパ腫からの組織学進展から形質転換したものであるといわれます。これは何を意味するのでしょうか?未熟なBリンパ球がある分化のレベルで遺伝子形質転換されて低悪性度リンパ腫といわれる濾胞性リンパ腫になり、さらに分化するときに再びヘルペスが感染して本格的なDLBCL(びまん性大型B細胞リンパ腫)になっただけなのです。つまり、これはヘルペスが骨髄で未熟リンパ球に感染するのは一度ならず何回も起こりうるのです。その度に遺伝子が形質転換されるということもありうる証拠となるのです。
ここで私たちは定義されていない言葉をいかにも理解したつもりで極めて安易に使っておりますがもう一度原点に戻って復習してみましょう。まず医学とは何かから出発し、言葉の定義通り学問を実行しているかを顧みましょう。
医学とは、生体の構造や機能や疾病について研究し、疾病を診断・治療・予防する方法を開発する学問であります。医学は、病気の予防および治療によって健康を維持、および回復するために発展した様々な医療を包含します。免疫を抑える研究が医学と言えるでしょうか?
臨床医学とは、医学の基礎的科学である基礎医学に対して,診療の学といえます。病気にかかって悩んでいる人をいかになおすべきかということを学問的に体系づけた部門をいいます。世界中の医者が病気を治すために免疫を抑える薬を使うことに疑問を感じませんか?
生物学とは、生命現象を研究する、自然科学の一分野です。広義には医学や農学など応用科学・総合科学も含み、狭義には基礎科学の部分を指します。
組織学は、植物・動物の細胞・組織を観察する顕微鏡を用いる解剖学です。解剖学から発展し、生物学や医学の重要な方法論の一つです。細胞学が細胞の内部を主な対象とするのに対し、組織学では細胞間に見られる構造・機能的な関連性を探求します。組織学で最も基礎的な手技は、固定や染色といった手法を用いて用意した標本の顕微鏡観察です。顕微鏡で明らかになるのはその瞬間の微細な関係だけですからダイナミックな人間の人体の細胞を観察することはできません。
病理学的とは何でしょうか?病理学とは、病気の原因、発生機序の解明や病気の診断を確定するのを目的とする医学の一分野です。細胞、組織、臓器の標本を、肉眼や顕微鏡などを用いて検査し、それらが病気に侵されたときにどういった変化を示すかについて研究する学問です。
臨床病理学とは何でしょうか?現代の医療に欠かせないのが臨床検査と病理診断で、あらゆる医療の分野で活用されています。言い換えると、臨床結果と病理診断を結合した学問であるので臨床病理学というのです。臨床検査は長足の進歩を遂げており、疾病に対して感度と特異度が高い検査項目が数多くあります。中でも、遺伝子の病態に占める役割が解明されるにつれて遺伝子検査が最も重要な臨床検査となってきました。これらの臨床検査は、測定法における自動化の進歩により安価で迅速な実施が可能となってきました。そこで、このような様々な臨床検査データに基づく医療の実践が、安全を担保する普通の医療として臨床的に定着しています。このように、複雑に進化した臨床検査は、専門的な視野に立って、その精度を管理し、利用する臨床医に活用を促すための教育を実施するなどの必要性を生じ、そのための専門医の存在が必須となってきています。臨床検査医学講座では、このような時代のニーズにマッチした臨床検査医の育成が行われています。
それではがん細胞の悪性度とは何でしょうか?顕微鏡で見たがん細胞の形から判断するもので,わかりやすくいうとがん細胞の顔つきや見かけの表情のことです。浸潤がんでは,がん細胞の悪性度が高いと転移・再発の危険性が高くなります。悪性度は顔つきや表情の悪さの度合いであり,グレード1~3の3段階に分けられます。低悪性度はグレード1であり、中悪性度はグレード2であり、高悪性度はグレード3になります。
病理学的にさらに多くの病型に分類されますが、以下の4つの頻度の高い病型です。1)ろ胞性リンパ腫を、さらに中細胞型、混合型、大細胞型と分けることがあります。一般的には、進行が年単位でゆっくりです。従来の化学療法では治癒することが難しい場合が多いとされていましたが、最近では治療法の進歩により成績が向上しています。2)びまん性リンパ腫大細胞型が最も頻度が高く、3)リンパ芽球型、4)バーキット型などの多くの病型があります。どの程度強い治療が必要になるかという点から、悪性度が低悪性度(ローグレード)、中悪性度(インターメディエートグレード)、高悪性度(ハイグレード)と分けることがあります。病型によって治療法が違ってきます。
非ホジキン病の治療法について勉強しましょう。化学療法,放射線療法,またはその両方 化学療法と併用または非併用の抗CD20モノクローナル抗体を用いたり、ときに造血幹細胞移植もありますが、非ホジキン病は細胞型により治療法は大幅に異なり,種類がたくさんありますが、限局期 vs 進行期,およびaggressive(攻撃的) vs indolent(無痛性の)で一般化することができます。主に非ホジキンリンパ腫に用いられる代表的な治療法であるCHOP療法やR-CHOP療法についてそれぞれの薬物の機序について説明しましょう。CHOP療法は4つの薬剤を用います。その機序を説明します。
1)Cyclophosphamide – シクロフォスファミド、商品名はエンドキサンといい、細胞のDNA合成を阻害し、B細胞を増殖させないアルキル化薬に分類されます。アルキル化剤は英語でalkylating reagentといい、細胞障害性抗がん剤です。DNA塩基と共有結合できるアルキル基部位を複数持ち、2本のDNA鎖を結びつけることによりDNAの複製を妨げます。DNAの塩基、特にグアニンは求核性があり、一般的に求核置換反応でDNA塩基とアルキル基が共有結合します。皮肉なことに、DNAと1カ所でしか共有結合できないアルキル化剤は抗がん剤ではなく発がん物質となる場合があります。
2)Hydroxydaunorubicin – アドリアマイシンやドキソルビシン、商品名はアドリアシンです。作用機序は腫瘍細胞のDNAの塩基対間に入り込み、DNAポリメラーゼ、RNAポリメラーゼ、トポイソメラーゼII反応を阻害し、DNA、RNA双方の生合成を抑制することによって抗腫瘍効果を示します。
3)Oncovin 商品名はオンコビンとビンクリスチン、微小管の重合反応を阻害する事により、細胞の有糸分裂を阻害し、ガン細胞が分裂できなくなります。
4)Prednisone または Prednisolone. – ステロイドホルモンです。ステロイドは正常リンパ球に比べ白血球細胞の病気を容易に出現させます。リンパ球を傷害する効果が期待できることから、リンパ系腫瘍の抗腫瘍薬として、他の抗がん剤と併用して使用されます。その他に、食欲増進作用や、吐き気止めとしての作用も期待されます。ステロイドの高用量で、白血病のリンパ球のアポトーシスを誘導します。ここでステロイドホルモンの免疫を抑える副作用について復習しましょう。
まず免疫で一番大事な働きである炎症反応を抑えるという副作用があります。抗炎症作用というのは本当は炎症免疫抑制作用というべきです。抗炎症作用のメカニズムについて詳しく述べましょう。
1) ホスホリパーゼ A2 を阻害する蛋白質であるリポコルチンを合成してしまい,炎症のメディエーターであるアラキドン酸代謝物であるプロスタグランジンやトロンボキサンやロイコトリエンの生成を抑制してしまいます。リポコルチンとはステロイドによって誘導される抗炎症性蛋白質であります。カルシウム依存性に細胞膜あるいはリン脂質膜に結合する一連の蛋白質であります。リポコルチンはアネキシンIとも言われます。細胞内のグルココルチコイド受容体(GR)にステロイドが結合すると2 量体を形成して核内に移行します.核内に移行した活性化グルココルチコイド受容体(GR)は標的遺伝子のグルココルチコイド応答領域(GRE)に結合してリポコルチンの遺伝子の転写を促進します。リポコルチンはグルココルチコイド受容体(GR)のグルココルチコイド応答領域(GRE)への結合によってその発現が誘導される数多くの蛋白の一つです.発現誘導されたリポコルチンは細胞質ホスホリパーゼA2αを抑制して細胞膜におけるアラキドン酸産生を低下させ、その結果,プロスタグランディンやロイコトルエンなどの炎症 性メディエーターの産生が低下し,抗炎症作用がもたらされます.ちなみにプロスタグランディン系の抑制にはMAP(mitogen-activated protein)キナーゼ系も関与しています。
2) 好中球のプラスミノーゲン活性化因子産生を抑制して,フィブリン分解を抑制します。白血球の炎症部位への遊走を抑制します。
3)創傷治癒を障害します。
4)感染症をさらに悪化させます。
次に免疫抑制作用について説明しましょう。細胞性免疫と液性免疫を同時に抑制します。
1) マクロファージ遊走阻止因子であるマクロファージの再拡散を防ぎ反応局所に定着させる様々なサイトカインの作用を抑制して,炎症部位へのマクロファージの集積を妨害します。
2) マクロファージのインターロイキン-1 産生とマクロファージからの遊離を抑制して,マクロファージの抗原処理及び T 細胞の活性化を抑制します。
3) 活性化したT 細胞のインターロイキン-2 産生を抑制して,活性化した T 細胞の増殖及び細胞障害性 T 細胞(キラーT細胞)の機能分化を抑制します。
4) インターロイキン-1,インターロイキン-2 の産生と遊離を抑制して,B 細胞の増殖及び抗体産生を抑制します。
5)様々な免疫反応を抑制します。
6)遅延型アレルギー反応を減退させます。 ですからアレルギーの時にステロイドを用いるのです。
7)各種感染症(化膿菌,結核菌,真菌,ウイルス,原虫等)の誘発・増悪をもたらします。
最後に血液に存在する免疫に関わる血球に対する抑制作用について述べます。
1)網内系(脾臓)の赤血球貪食作用を阻害します。
2)好中球を骨髄から末梢血中へ動員を抑制するともに,血管外への遊出をも抑制します。
3)リンパ球,単球の貯蔵部位である骨髄から末梢血中への流出を阻害します。
4)正常なリンパ球に比べ,白血病細胞のような病的なリンパ球をより容易に破壊します。
5)赤血球を増加させます。
6)好中球を増加させます。
7)リンパ球を減少させます。
8)単球を減少させます。
9)好酸球を減少させます。
R-CHOP療法はCHOP療法にリツキシマブ(Rituximab)が加えられた療法です。RはRituximab の略語です。リツキシマブの商品名はリツキサンです。
R-CHOP療法のリツキシマブは抗がん剤としてのみならず、免疫抑制剤として最も良く使われている薬剤ですから詳しくその機序と効能と副作用を勉強しましょう。
リツキシマブ(Rituximab)は、抗ヒトCD20ヒト・マウスキメラ抗体からなるモノクローナル抗体であり、その製剤は分子標的治療薬の抗がん剤として、日本ではリツキサン(Rituxan)の商品名で使われています。リツキシマブは2011年には金額ベースで世界でベストセラーの抗がん剤となっています。2015年の全世界売上高は全医薬品で5位、抗がん剤では1位でありました。ヒトCD20はヒトのBリンパ球(B細胞)のみに発現し、正常・腫瘍細胞は問わず、preB細胞が成熟B細胞(形質細胞)になるまでB細胞膜表面に認められています。ところが、preB細胞や形質細胞にはCD20は発現していません。マウスのヒトCD20に対する抗体の可変領域Fabとヒト定常領域Fcをキメラとして、1991年米国で作られました。CD20陽性のB細胞性非ホジキンリンパ腫、免疫抑制状態下のCD20陽性のB細胞性リンパ増殖性疾患、多発血管炎性肉芽腫症、顕微鏡的多発血管炎などにリツキシマブが使われています。リツキシマブはANCA関連血管炎に対する治療薬として、さらに好酸球性多発血管炎性肉芽腫症でも使われています。これらの病気もすべてヘルペスが関連しています。なぜB細胞に悪性リンパ腫や白血病が起こりやすいのでしょうか?B細胞にはCD21というレセプターがあるからです。本来、このCD21というのは別名CR2と言われるのですが、このCRというのは英語でcomplememt receptor 2の略語で日本語で補体受容体2と訳します。この補体はもっと詳しくいうと補体の1つであるC3dであります。CD21は成熟Bリンパ球に存在しますが、Tリンパ球や顆粒球、単球には存在しません。元来CD21は、Bリンパ球活性化および増殖に関与しています。補体がBリンパ球やマクロファージに引っ付くことでBリンパ球やマクロファージなどを病原体の多い病巣に運び込んでBリンパ球やマクロファージなどに病原体を食べさせ、ヘルパーT細胞に抗原提示させる目的があるのです。ところがこの抗原提示を行い、免疫を上げるためのCR2(CD21)の働きをEBウイルスは逆手を取ってBリンパ球に侵入するための手掛かりにしてまったのです。ヘルペスウイルスとりわけEBウイルスはなんと賢いウイルスかお分かりになるでしょう。免疫学者が見落としているのはBリンパ球もマクロファージと同じく抗原提示細胞ですから異物を貪食できるということです。CD21は成熟Bリンパ球に存在しますが、Tリンパ球や顆粒球、単球には存在しないことはすでに書きました。それではなぜCD21は成熟Bリンパ球に存在していますが、Tリンパ球や顆粒球、単球には存在しないのでしょうか?Tリンパ球や顆粒球や単球は抗原提示細胞になれないからです。難しいでしょうが着いて来て下さい。免疫の遺伝子は38億年に渡って進化した真実の天才ですから免疫にかかわるあらゆる現象は必ず病原体を倒すための目的や意味があるのです。この裏をかくのが免疫の天才を上回る大天才というべき病原体はヘルペスウイルスだけなのです。大天才ヘルペスウイルスは天才の免疫の遺伝子や遺伝子によって作られたタンパク質を自由に変えることができるので大天才なのです。だからこそ、遺伝子の突然変異がガンだというわけですからこの突然変異を起こしたのは全てヘルペスウイルスであることを証明するために私は残りの生涯をかけようとしているのです。自己免疫疾患も不明な病気もこの世には存在しません。現代文明に最後に残る原因不明の病気や自己免疫疾患やガンもヘルペスの遺伝子が人間の遺伝子を自由に操っているからです。
今日はここまで。2019/11/6
リツキシマブの薬効薬理と作用機序をもう少し勉強しましょう。上に述べたように、リツキシマブはpreB細胞が形質細胞になるまでに発現している膜貫通型抗原CD20に特異的に結合します。抗体であるリツキシマブの FabはBリンパ球のCD20抗原に結合し、Fcは 免疫エフェクター機能(免疫細胞が刺激された後に発現する機能)を発揮してB細胞殺しを引き起こすB細胞の溶解を誘発します。免疫エフェクター機能とは、わかりやすく言えば、抗体のFc領域が担うエフェクター機能(免疫の効果をもたらす機能)です。エフェクターという意味は効果をもたらす器官という意味です。抗体のFabは単に抗原と結びつくだけで尻尾のFc部分に働いてくれる免疫細胞が結合して初めて効果的な(エフエクティブ)機能が発揮できるのです。このエフェクター機能は多種類あり、そのエフェクター機能は抗体のクラスによって異なります。抗体のクラスというのはFc部分によって決まるのです。例えば補体を活性化する機能はIgMとIgGクラスの抗体が持っているFc部分に限られ、この2つの抗体の可変領域(Fab)に結合した細胞を溶解させる機能をもち、これを特にCDC、英語でComplement-Dependent Cytotoxicityで、日本語で補体依存性細胞障害と呼びます。また、IgG、IgE、IgAクラスの抗体のFc領域は、それぞれの抗体のFcに結びつく免疫細胞に特異的な(決まっている)Fc受容体に結合し、特異的なFc受容体をもつ免疫細胞を活性化します。かつ抗体を別の免疫細胞に輸送(トランスポート)する働きもあります。特にIgGクラス抗体が免疫細胞であるT細胞、NK細胞、好中球、マクロファージなどが持っているFc受容体と結びついて、これらの免疫細胞を活性化し、抗体のFabである可変領域が結合した標的細胞を殺すことをADCC(抗体依存性細胞障害)と呼びます。ADCCには2つあり、キラーT細胞やNK細胞を活性化する機能をADCC、英語でantibody dependent cellular cytotoxicityと書き、日本語で抗体依存性細胞傷害といいます。一方、マクロファージを活性化する機能をADMC 、英語でantibody dependent macrophage-mediated cytotoxicityと書き、日本語で抗体依存性マクロファージ仲介細胞傷害と訳します。難しいですが着いて来て下さい。私の書く論文はほとんどが世界初の新発見ばかりですから余計に難しいことは知っています。
まずADCCとCDCについての一般的な説明を終わった後、次にリツキシマブがどのように悪性リンパ腫を起こす未熟Bリンパ球(B細胞)と成熟Bリンパ球の表面に発現している膜貫通型抗原CD20に特異的に結合して、非ホジキンリンパ腫(非ホジキンBリンパ球ガン)を溶解させて殺してしまうメカニズムを詳しく説明しましょう。下にリツキシマブの作用機序の絵を掲げます。3つの機序があります。Aは、ADCCによる殺しであり、BはCDCによる殺しであり、Cは、アポトーシスによる殺しの3つがあります。

A)は、抗体依存性の細胞傷害によるガン細胞の殺しであります。緑色のエフェクター細胞である顆粒球(好中球)、マクロファージ及びナチュラルキラー(NK)細胞の表面に発現している1種類以上のFcγ受容体(FcγR)と結びついたY字型の抗体を介した抗体依存性細胞傷害(ADCC)です。FcγR のγ(ガンマ)という意味はIgGのGという意味で、FcはIgGのYの字の尻尾を示し、この抗体の尻尾に免疫細胞が結合すること部分です。Rはreceptorという意味で、このレセプターにFcが結合するのです。わかりますか?エフェクター細胞は、FcγRを介してBリンパ球上のCD20に結合したリツキシマブにより活性化され、エフェクター細胞によって攻撃される標的の細胞であるガンになったBリンパ球が溶解し、死ぬのです。Fcは時にFc領域と呼ばれることを知っておいてください。免疫グロブリン分子であるIgGのFc領域に対する受容体をFcγR、同じようにIgAのFc領域に対する受容体をFcαR、同じようにIgEのFc領域に対する受容体をFcεR、同じくIgMのFc領域に対する受容体をFcμRとそれぞれ呼びます。

B)の、補体依存性細胞傷害(CDC)は、ガンになったBリンパ球上のCD20に結合した抗体であるリツキシマブのFcへの補体のC1q結合によってガン細胞であるBリンパ球を殺し始めます。続いて起こる複数の補体タンパク質の動員により、膜侵襲複合体を英語でmembrane attack complexといい、略語でMACとなり、ガン細胞の細胞膜に孔(穴)形成を引き起こし、細胞溶解して死をもたらします。 補体のMACについてはこちらを読んでください。
C)のアポトーシスは、別名プログラム細胞死といいます。抗体のリツキシマブがガン化したBリンパ球のCD20抗原に結合し、下流シグナル伝達カスケードの活性化によるアポトーシスを介したガン細胞死を引き起こします。このアポトーシスは、抗体リツキシマブがCD20抗原に結合した時に、どのようにアポトーシスのシグナルが送られるかについては、今のところ一切わかっておりません。CD20抗原が正常なpreリンパ球から形質細胞になるまでのBリンパ球に発現しています。preというは最初という意味です。言い換えるとこの抗原は全てのB細胞に存在しているのです。CD20抗原は,分子量33kDa、35kDa、37kDaの3つのアイソフォームの膜貫通型リン酸化タンパク質です。タンパク質のアイソフォームは英語で Protein isoformと書きます。アイソフォームは単一の遺伝子または遺伝子ファミリーに由来する高度に類似した一連のタンパク質の仲間です。同一または類似した生物学的役割を果たしますが、一部のアイソフォームには他のアイソフォームとは違って特有の機能があります。CD20は、B細胞の活性化と増殖と成熟の調節を行っています。。
皆さん、それではなぜ私が上のAの図の抗体依存性細胞傷害やBの図の補体依存性細胞傷害について詳しく書いた理由はお分かりでしょうか?それはあらゆる細胞に感染したヘルペスウイルスは、まさにAの抗体依存性細胞傷害やBの補体依存性細胞傷害によって殺されてしまうからです。この時は、Aは抗体依存性ヘルペス感染細胞傷害と、Bは補体依存性ヘルペス感染細胞傷害と名付けるべきであるのです。
もっと正しい言い方は細胞傷害という言葉を細胞死と言うべきなのです。ヘルペスが感染した細胞はAやBによって殺されてしまうということは明確に認識してもらいたいのです。細胞がヘルペスウイルスもろともその細胞の働きがなくなるということです。この細胞が人体にとって極めて大切な機能を果たしている時に新たなる問題が出てくるのです。例えばヘルペスが感染した細胞が脳や心臓や肺臓や腎臓などの生命に必須なヘルペス感染細胞が破壊され続けるとどうなりますか?正にオプジーボと同じ副作用が出て最悪の場合は死ぬこともあるのです。オプジーボに関してはここを読んでください。
本論に戻りましょう。正常なBリンパ球の細胞膜には全てCD21(CR2)というレセプターがあり、このCD21(CR2)というレセプターに対するリガンドをEBウイルスが持っているのです。ちなみにこのEBが持っているリガンドの名前をgp350といいます。レセプターとリガンドの関係はレセプターが受ける側になる受容体です。一方、リガンドは英語でligandと書き、受容体(receptor)に結合する物質(ligand)であり、適当な日本語はないので敢えて言えば結合体と訳せば良いと思います。セットで受容体(receptor)に結合体(ligand)が結び付き反応が始まるとイメージして下さい。一方、このBリンパ球のレセプターであるCD21に結びついたEBウイルスは極めて簡単にBリンパ球内に侵入することができるのです。これがまさに悪性リンパ腫を始めとするあらゆる白血病の出発点となるのです。なぜならば、EBウイルスの遺伝子がBリンパ球の遺伝子に入り込み突然変異を起こし、急性白血病や急性悪性リンパ腫を引き起こすことになるからです。私は、いずれ全ての血液ガンはEBウイルスが関わっているということを証明するために、伏線としてAの抗体依存性細胞傷害やBの補体依存性細胞傷害について詳しく書いたのです。リツキシマブは、ガンになった細胞を殺すためのキメラ抗体であり、血液ガンの治療以外に造血器腫瘍、自己免疫疾患、ネフローゼ症候群、慢性特発性血小板減少性紫斑病、腎移植、肝移植に対しても保険適応となっています。難病はすべてヘルペス、とりわけEBウイルスが起こすものです。それではなぜEBウイルスがどのようにしてガンを作るのかを説明する必要が出てきます。と同時に、なぜヘルペスウイルスが感染した細胞をAの抗体依存性細胞傷害やBの補体依存性細胞傷害によって殺すことができない根拠を示すための伏線であったのです。Cのアポトーシスは、ヘルペスが感染した細胞では起こらないことも知っておいてください。キメラ抗体とは何でしょう?遺伝子工学の手法を用いて、抗原に結合する先端の部分だけマウスの抗体を残して、残りはヒトの抗体に変えたキメラ抗体と言います。なぜキメラというのでしょうか?ギリシア神話に登場する伝説の怪物であり、ライオンの頭と山羊の胴体、毒蛇の尻尾を持つ生物をキメラと言ったからです。正にキメラ抗体を免疫の遺伝子にとっては怪物の抗体なので吃驚仰天しているでしょう。アッハハ!
まず一番簡単な話を済ませましょう。それは、なぜAの抗体依存性細胞傷害やBの補体依存性細胞傷害によってヘルペスもろとも細胞を殺すことができないのでしょうか?まずヘルペスが人体に侵入し、抗原提示細胞(樹状細胞)に貪食され、細胞傷害性Tリンパ球(キラーT細胞)と、ヘルパーT細胞に抗原を提示する絵図を下に書きます。

.jpg)
キラーT細胞はCD8だけを持っています。さらにヘルペスが持っているタンパクのペプチドと、MHC1が結びついた複合体だけを認識します。これをキラーT細胞(CTL)のMHC1拘束性といいます。刺激されたキラーT細胞はヘルペスが感染している細胞を探し求め、殺すためにリンパ管からさらにリンパ節へと循環して行きます。一方、ヘルパーT細胞(Th)はCD4だけを持っています。さらにヘルペスが持っているタンパクのペプチドとMHC2が結びついた複合体だけを認識し、IgGを作り出します。これをヘルパーT細胞のMHC2拘束性といいます。CTL(キラーT細胞)とTh(ヘルパーT細胞)は上の条件を満たすと活性化され、エフェクターT細胞(敵を認識できるT細胞)になります。エフェクターT細胞になった後に、認識したヘルペスを探し求めてリンパ管に出て行き、さらにリンパ節へと漂流していきます。その結果、抗体依存性細胞傷害(ADCC)の仕事が可能となるのです。つまりウイルス感染細胞の表面に発現したウイルスタンパク抗原にIgG抗体が結合すると、IgG抗体のFc領域に対する受容体を持つキラーT細胞が結合してウイルス感染細胞が傷害されます。すなわち、ウイルス増殖の場である感染細胞そのものを破壊し、これによってヘルペスウイルスを殺戮し、伝播を防止しています。ADCCの働きは、もう一つのナチュラルキラー細胞(NK細胞)も持っています。その違いはキラーT細胞が殺せるのは、MHC1を持っている細胞だけであり、一方ナチュラルキラー細胞(NK細胞)が殺せるのはMHC1を持っていない細胞だけであります。人体の細胞の中で唯一MHC1を持っていないのは神経細胞だけであることを知っておいてください。上にNK細胞とキラーT細胞の抗体依存性細胞障害の2種類の絵図を掲載しましたから、しっかり見て勉強してください。
2019/10/31
日本での発症頻度は年間で2千人程度と比較的稀な疾患です。 欧米では、全悪性リンパ腫の10数パーセントをホジキンリンパ腫が占めていますが、日本での割合は全体の約7パーセント程度と低く、その大多数は「非ホジキンリンパ腫」で占められています。
リンパ球はB細胞(Bリンパ球)、T細胞(Tリンパ球)、NK(ナチュラルキラー)細胞に分類されます。 非ホジキンリンパ腫では、“がん”化しているリンパ球の種類によってB細胞リンパ腫、T細胞リンパ腫、NK細胞腫瘍に病型分類することもできます。 進行のスピードや症状の激しさにより3つのタイプに分けられます。
非ホジキンリンパ腫の分類はリンパ球はB細胞(Bリンパ球)、T細胞(Tリンパ球)、NK(ナチュラルキラー)細胞に分類されます。非ホジキンリンパ腫では、“がん”化しているリンパ球の種類によってB細胞リンパ腫、T細胞リンパ腫、NK細胞腫瘍に病型分類することもできます。 進行のスピードや症状の激しさにより3つのタイプに分けられます。 ① ゆっくり進行するタイプには、ろ胞性リンパ腫、MALTリンパ腫など自覚症状があらわれにくいため、かなり病変が大きくなってから病院を受診して診断されることがあります。一方、進行はゆっくりですが、治癒が難しいことがあります。② 活動性の強いタイプには、びまん性大細胞型B細胞リンパ腫、マントル細胞リンパ腫、末梢性T細胞リンパ腫、血管免疫芽球性T細胞リンパ腫、未分化大細胞リンパ種、節外性NK・T細胞リンパ腫(鼻型)など 比較的進行が速いため、早期治療が重要です。③ 最も激しいタイプには、バーキットリンパ腫、リンパ芽球性リンパ腫、成人T細胞白血病リンパ腫など治療しないと週単位で進行するため、急いで治療を開始する必要があります。これらの悪性リンパ腫の治療法は大量の抗ヘルペス剤を投与と濃度の濃い濃い漢方煎じ薬を投与すればいいのです。このような分類はあくまでも形態学的な臨床学的な観点から作られたものですから、骨髄にいるヘルペスウイルスが骨髄にある白血球の幹細胞に感染して、分化成熟のどのレベルで遺伝子をガン細胞に変異させる形質転換させたのかについての考慮は全くなされていないので意味がないのです。現代の白血病の分類というのは根本治療のために存在すべきであり、ヘルペスが白血球の幹細胞の遺伝子を変えているのであるという認めない限りは分類もヘチマもクソもないわけであります。いずれにしろ、白血病の治療法も他のあらゆる病気と同じように対症療法にすぎないからです。
今日はここまで。2019/11/10
4)頭頚部腫瘍 頭頸部癌(とうけいぶがん)とは、その名の通り頭頸部の臓器の悪性腫瘍の総称です。頭頸部に含まれる臓器には、1)口腔、2)鼻、3)副鼻腔、4)上咽頭、5)中咽頭、6)下咽頭、7)喉頭、8)顎下腺、9)耳下腺、10)顔面神経、11)甲状腺、12)副甲状腺(上皮小体)の12つの部位に分けられます。まず1)の口腔には舌癌と口腔粘膜腫瘍と口腔底癌があります。2)鼻のガンには鼻腔ガンがあります。3)の副鼻腔ガンは4つあり、前頭洞ガンと篩骨洞ガンと蝶形骨洞ガンと上顎洞ガンがあります。一部の症例でヒトパピローマウイルス(HPV)およびエプスタイン-バーウイルス(EBV)が副鼻腔ガンの原因であります。4)の上咽頭には上咽頭がんがあります。5)の中咽頭には中咽頭がんがあります。6)の下咽頭は下咽頭がんがあります。7)の喉頭には喉頭癌があります。8)顎下腺には顎下腺腫瘍があります。9)耳下腺には耳下腺腫瘍があります。10)顔面神経には腫瘍性麻痺や耳下腺腫瘍では腫瘍が顔面神経を圧迫したり、顔面神経に腫瘍が浸潤することで腫瘍性顔面神経麻痺を生じることがあります。11)甲状腺には甲状腺癌があります。
5)非小細胞腫(肺ガン)肺癌は英語でLung cancerです。肺に発生する上皮細胞由来の悪性腫瘍です。90%以上が気管支原性癌 (bronchogenic carcinoma)、つまり気管支、細気管支あるいは末梢肺由来の癌です。肺癌は世界的に最も致死的な癌であるが、その理由の1つは、多くの場合発見が遅すぎて効果的な治療を行うことができないことであり、早期に発見された場合は手術や放射線治療でその多くを治癒することができます。主な原因はタバコです。一般的な症状は、血痰、慢性的な激しい咳、喘鳴(ぜんめい)、胸痛、体重減少、食欲不振、息切れなどですが、進行するまでは無症状であることが多いのです。合併症である肥大性肺性骨関節症に伴いばち指や関節炎を伴う事がありますが、骨や関節の症状はヘルペスが原因であります。肺内の気道粘膜の上皮は、たばこの成分などの、発癌性物質に曝露されると速やかに、小さいながらも変異を生じる。このような曝露が長期間繰り返し起こると、小さな変異が積み重なって大きな傷害となり、遂には組織ががん化すると考えられます。腫瘍が気管支腔内へ向かって成長すれば気道は閉塞・狭窄(きょうさく)し呼吸困難を起こします。気道が完全に閉塞すれば、そこより末梢が無気肺となり、細菌の排出が阻害され閉塞性肺炎になります。また、腫瘍の血管はもろく出血しやすいため、血痰を喀出するようになります。肺癌の発生率は喫煙率と高い相関があり、最大の原因は喫煙です。第2位の肺がんの原因はラドンです。ラドンは化学的不活性で無色・無味・無臭の自然発生する放射性ガスです。ウラニウムの崩壊系列中のラジウムから生成され、世界中のあらゆる岩石および土壌の中から自然発生する放射性ガスです。特殊な職業に携わる人はアスベストやクロムによる肺がんも見られます。
検査や手術で採取したがんの細胞や組織を顕微鏡で調べると、がん細胞やその集団の形に違いがあり、いくつかの種類に分類することができ、これを組織型と呼びます。肺がんの組織型は、大きく小細胞肺がんと非小細胞肺がんの2つにわけることができます。さらに、非小細胞肺がんは腺がん、扁平上皮、大細胞がんの3つにわけることができます。
小細胞肺癌は肺癌の20%を占めます。喫煙との関連性が大きく、中枢側の気管支から生じます。悪性度が高く、急速に増大、進展し、またリンパ行性にも血行性にも早いうちから脳などの他臓器に転移しやすいため、発見時すでに進行がんである事が多いのです。がん遺伝子としては L-myc が関わっています。
非小細胞肺癌は以下の3組織亜型があり、1つ目の非小細胞肺癌である肺扁平上皮癌は、英語でSquamous cell carcinomaといい、気管支の扁平上皮のガンと言われますが、実は正常な下気道のどこにも扁平上皮は存在しないので厳密には扁平上皮化生した細胞から発生する癌です。喫煙との関係が大きい2つ目の非小細胞肺癌である肺腺癌、英語でAdenocarcinomaといい、肺の腺細胞である気管支の線毛円柱上皮や肺胞上皮や気管支の外分泌腺などから発生する癌です。発生部位は肺末梢側に多い。この肺腺癌の血液検査では有名な腫瘍マーカーであるCEA(癌胎児性抗原)やSLX(シアリルルイスX抗原)などが見られます。肺腺癌の中にさらに細気管支肺胞上皮癌、英語でBronchiolo-alveolar carcinomaと言い、略してBACという亜型があり、形態学的に細気管支上皮や肺胞上皮に類似した高分化腺癌であるのでこの名称がついた肺腺癌の1つです。
最後の3つ目の非小細胞肺癌である肺大細胞癌は、英語でLarge cell carcinomaであり、扁平上皮癌にも腺癌にも分けられない未分化な非小細胞肺癌のことです。発育が早く、多くは末梢気道から発生します。
6)胃ガン 英語でStomach cancerまたはgastric cancerといいます。胃に生じる上皮性悪性腫瘍の総称であります。初期の症状には、胸やけ、上腹部の痛み、吐き気、食欲不振などがあります。進行すると、体重減少、嘔吐、嚥下困難、下血などの症状が出現します。がんは胃以外にも広がり、とりわけ肝臓、肺、骨、腹膜、リンパ節などに転移します。 最も多い原因はヘリコバクター・ピロリ菌の感染であり、60%以上を占めます。特定種のピロリ菌は、他のピロリ菌よりも胃ガンの高リスクです。

ピロリ菌が胃上皮細胞に感染するとCagAが胃上皮細胞内の分子と結合し、がん化を促進します。ヘリコバクターピロリ病原性因子CagAは、120〜145 kDaのタンパク質です。ヘリコバクターピロリ株は、CagA陽性株または陰性株に分類できます。CagAは英語でcytotoxin-associated gene Aの略語です。ヘリコバクターピロリ(H. pylori)感染はCagAがMALTリンパ腫や胃腺がんの発生に関与しています。CagAは、インターロイキン8産生を誘発することにより顕著な炎症反応に関連する抗原性の高いタンパク質でもあります。インターロイキン-8(IL-8)は、IL-1やTNFといった炎症性サイトカインの刺激により白血球を始めとして、線維芽細胞や内皮細胞など種々の細胞から産生される白血球遊走因子(leukocyte chemotactic factor)であります。ピロリ菌感染は心疾患や血液疾患、神経疾患などの胃粘膜病変以外のさまざまな全身疾患の発症に関わっています。CagAを発現する胃上皮細胞からCagAを含むエクソソームが分泌され、この分泌されたエクソソームは他の細胞内に入って生物活性を示します。ほとんどの真核細胞で作られるエクソソームは細胞内のタンパク質、核酸などを含むため、由来する細胞の特徴を反映しています。細菌やウイルス、寄生虫による感染症で、微生物由来の病原因子がエクソソームによって運ばれます。ヘリコバクターピロリが感染した胃上皮細胞から放出されたエクソソームがCagA(cytotoxin-associated gene A)を輸送する生体由来の運び屋となり、胃でのピロリ菌感染が全身で疾患を引き起こすメカニズムの原因となっています。また胃の上皮細胞に感染したピロリ菌が、その感染維持のために胃粘膜上皮細胞の代謝回転を抑制しています。胃や腸の消化管の上皮細胞は絶えず新生と死を繰り返し、数日以内で入れ替わる代謝回転(ターンオーバー)を行っています。消化管に感染する多くの病原細菌は上皮細胞を感染の足場として利用しているため、上皮細胞の迅速なターンオーバーは、宿主側からみて病原体の感染初期に足場となる上皮細胞を除去する感染防御システムとして重要です。ピロリ菌が胃粘膜上皮細胞内へ分泌するCagAたんぱく質が、宿主である上皮細胞内にあるシグナル伝達分子のERKキナーゼを活性化させて、アポトーシス細胞死の抑制因子であるMCL1たんぱく質の発現を促進することにより、胃粘膜の細胞死を抑制し、その結果、上皮細胞のターンオーバーを遅らせてしまうのです。ピロリ菌が胃粘膜に持続感染することは、感染患者の胃炎や胃潰瘍、胃がんの発症と密接に関連しています。世界の人口の約半数がピロリ菌に感染していますが、抗生物質による除菌では耐性菌による不成功例も多くなってきています。胃癌には、1つ目は胃粘膜上皮から発生した癌腫と2つ目は上皮以外の組織から発生した悪性腫瘍であるGISTや胃悪性リンパ腫があります。GISTは、英語でGastro-intestinal Stromal Tumorの略称で、日本語で消化管間質腫瘍と訳し、消化管の壁にできる肉腫です。
胃癌の発生過程では先に述べたようにヘリコバクター・ピロリ菌(Helicobacter pylori)による慢性萎縮性胃炎や鳥肌胃炎が関わっています。鳥肌胃炎は、胃に起きる慢性のリンパ濾胞の増生が見られる炎症です。内視鏡所見が鳥肌のように凸凹して見えることからその名がつきました。 病理学的にはリンパ濾胞の過形成が認められ、それらが小さな隆起を形成するため内視鏡でみると鳥肌のように凸凹した粘膜となります。鳥肌とは英語でgoose fleshといい、寒さ(寒冷ストレス)や恐怖、あるいは驚きなどの情緒性ストレスに反応して、立毛筋が収縮し皮膚の毛孔部が隆起する現象で、鳥の毛を毟り取った痕のような細かい突起が見られ、鵞皮(がひ)ともいいます。関西地方では、さぶいぼともいいます。このような鳥肌に似た鳥肌胃炎は、若年とくに女性のピロリ菌感染がある人に見られます。ヘリコバクター・ピロリ菌の陽性者では、陰性者と比較して胃癌の発生のリスクは5倍となっています。陰性者の胃がんの原因はヘルペスウイルスの一種であるEB(エプシュタイン・バー)ウイルスによるものだと私は考えています。さらに、胃の萎縮の程度が進むと胃癌のリスクも上がり、ヘリコバクター・ピロリ菌感染陽性でかつ、萎縮性胃炎ありのグループでは、陰性で萎縮なしのグループと比較して胃癌の発生リスクは10倍となっています。萎縮性胃炎の原因もヘルペスウイルスなのです。なぜならば胃の上皮細胞に感染したヘルペスは免疫が落ちたら細胞を溶解感染死させ、免疫が上がったらキラーT細胞がヘルペスもろとも胃の上皮細胞を殺してしまうから胃の粘膜の細胞が減っていき胃の粘膜が萎縮してしまうからです。ヘリコバクター・ピロリを除菌しても、時に既に胃粘膜に病変を生じている場合、除菌が成功しても癌病変(粘膜下浸潤がん)生じる事もあるのはヘリコバクターピロリが殺され切ってもヘルペスを殺し切ることはできないからです。塩分や塩の多い漬物や塩蔵品といわれる塩に長く漬けておいた食べ物を食べすぎることは胃癌のリスクが上がることが起こりうるとされていますが、食べ物は須らく新鮮なものが良いのは言うまでもないでしょう。野菜や果物は少量の摂取で胃癌の発生率を下げます。
7)腎細胞ガン 英語でRenal cell carcinomaといいます。腎臓に発生する悪性腫瘍の一つであり、尿細管上皮細胞ががん化したものです。別名グラヴィッツ腫瘍(Grawitz’s tumor)ともいいます。腎細胞がんは淡明細胞型 (clear cell)と顆粒細胞型 (granular cell) の2つがあります。淡明細胞型 (clear cell)が70%あり、染色体3pの欠損、VHL遺伝子の欠損がしばしば認められます。VHLは英語でvon hippel Lindau diseaseで発音はフォン・ヒッペル・リンドウと呼びます。VHL遺伝子自体は癌抑制遺伝子であり、VHL遺伝子が正常に働いていれば細胞の増殖を抑える働きをします。遺伝情報は父親からと母親からの2つがセットになっています。VHL病の患者は生まれた時点で片方のVHL遺伝子に傷が入っていますので、もう一つの遺伝子に傷が入ると腫瘍化します。顆粒細胞型 (granular cell)の腎細胞がんは15%で見られます。染色体や遺伝子異常の現れ方は淡明細胞型と変わりがありません。
さあ、オプジーボが使われるガンについての概略が終わりました。この論文の目的は、未曾有の驚嘆すべき数のこの1400種類もの副作用が抗がん剤オプジーボがもたらすのかのメカニズムをできる限り詳しく1つ1つ説明していきましょう。この1400種類の副作用という病気は正に現代の病気の全てを包含していると過言ではないのです。1つ1つの病名(病気)について説明する前にまず大まかにその病気がどの組織にある細胞がキラーT細胞によって殺されていった結果生まれたかを羅列していきましょう。皆さん、オプジーボの副作用はいくつあるか想像できますか?小野薬品が世間に出している副作用はなんとトータルで1395種類もあるのです。病気の種類が1395種類という意味なんですよ。1つのたった単品のオプジーボのしかもガンが治せないオプジーボの副作用が1395種類もあるんですよ。しかも死亡者が何人出てたかまずお知らせしましょう。117人です。すでにどのようにして、このようなものすごいオプジーボの副作用がもたらすのか総論で説明し尽くしましたから、これからはもっと詳しく具体的になぜ1395種類の副作用がでるのか1つずつ説明したいのですが、わたしの人生の残り時間が短くなっているのですべての副作用について詳しく語ることはできません。アハハ!私自身が興味をもち、かつ重篤な副作用という病気について詳しく説明したいと思います。まず副作用の総計から解説していきましょう。2014年7月~2019年9月までにオプジーボが健康保険で使用されて副作用が出た全症例数(患者数)は21767の症例で、副作用が出現したのは30941件であります。なぜ症例数(患者数)と副作用件数とが数が合わないのでしょうか?それは1人の患者に投与されたオプジーボが副作用が1つではなくて複数の副作用が出現しているからです。
次に、重篤な副作用は20近くあります。その20の病名をまず列挙しましょう。1番目の最も重篤な副作用は死亡でありますが117人が死んでいます。皆さん、117人はガンで死んだわけではないのです。もともとガンはガン細胞の問題ではなくて遺伝子の問題ですから、死んだ117人は延命どころか短命に終わったのでオプジーボを使ったことを天国で恨んでいるかもしれませんね。次に重篤な副作用というのはオプジーボによる副作用がたとえオプジーボをやめても一生治らないで苦しみということです。もちろん治らないガンで死んでしまえば皮肉なことですが副作用で苦しみ続けることもないわけです。このような副作用は、オプジーボの副作用がなぜ起こるかという総論で述べたように、オプジーボを投与されるとキラーT細胞が俄然、殺す力を回復するのですが、そのキラーT細胞が殺しているのは1)ヘルペスウイルスだけが感染した細胞を殺しているか、もしくは2)ヘルペスウイルスが感染したガン細胞か、3)ヘルペスが感染していないガン細胞を殺しているかのどちらかです。したがってオプジーボを使いたければ抗ヘルペス剤のアシクロビルか、アシクロビルの2000倍もの抑制療法が可能であるソブリブジンを復活させて、とにかくヘルペスを増やさせなくすることです。皮肉を言えば、ソブリブジンが復活できればガンの予防投与で使用すればガンもなくなるかもしれませんね。アハハ!もちろん予防投与の効果よりも自分でステロイドホルモンを出しすぎて免疫を抑えてヘルペスを増やしすぎてガンになる人は残るでしょうが。アハハ!いずれにしろ、ガンを治すことはできないどころかガンは必ず長生きすればするほどヘルペスが増えていきますからすべての人が罹るものです。なぜならば生命は遺伝子から成り立っており、エゴの強いガン遺伝子が増えすぎるとガンになります。しかも増殖して成長するというのは遺伝子の絶対的な目標ですから、必ず自分勝手な遺伝子だけが増殖しすぎる勝手な遺伝子が出現するのは当たり前のことだからです。ですから遺伝子をもった人間はいずれガンになって死んでいくのは何も恐れることはないのです。増殖しすぎるのは遺伝子が突然変異であるとガン学者が口を揃えて言いますが、その突然変異はなぜ起こるかに対する答えは誰も出していません。私はガンは細胞が分裂、増殖を何回も繰り返すときにヘルペスウイルスが同時にローリングサークル型DNA複製を行います。このローリングサークル型DNA複製のときにヘルペスのDNAの断片が人間のDNAに入り込んでトランスフォーメーションといわれる遺伝子の突然変異を起こすのです。この詳細は明らかにした人は誰一人いませんが。この詳細はなぜ血液のガンである白血病だけが急性白血病とか慢性白血病というように急性や慢性の接頭語がつくのかを証明する中であとで必ず詳しく説明します。乞うご期待!結論から手短に言いますと、白血病のすべては骨髄にいるヘルペスウイルスが多能性骨髄造血幹細胞がこっそり感染したり、あるいは幹細胞が分化するときにDNAを複製、分裂、増殖を繰り返し、最後は成熟した3種類の細胞を作る間にヘルペスウイルスがそれぞれの3種類の幹細胞のDNAに入り込んだりして遺伝子を突然に変異させ血球をガン細胞に変えてしまうのです。白血病以外に急性や慢性がつくガンはありますか?結論からいうと他の固形ガンというのは無限大の数多い白血球ほど毎日毎日、分裂、増殖を繰り返すことはないのでヘルペスが固形細胞のDNAに侵入してトランスフォーメーションして固形ガンにする機会が極めて少ないからです。ところが毎日、分裂増殖している皮膚とか消化器官の細胞は例外ですが、たとえこれらの細胞の遺伝子がヘルペスのトランスフォーメーションによって突然変異してもこれらの細胞は体外に毎日毎日すべて排除されてしまうので毎日分裂増殖している割にはこれらのガンは少ないのです。いずれテーマとして「すべてのガンはヘルペスウイルスが細胞の核のDNAに入り込んで突然変異を起こした結果、ガンが起こる」というキチガイ(?)テーマで論陣を張るつもりです。
さて小野製薬が出しているオプジーボの副作用の全般について説明しましょう。
オプジーボのキラーT細胞活性化作用により、過度の免疫反応に起因すると考えられる様々な疾患や病態があらわれると書かれていますが、正しくはキラーT細胞活性化によってヘルペスが感染している重要臓器の細胞も殺すので観察を十分に行い、異常が認められた場合には、過度の免疫反応による副作用の発現を考慮しと書かれていますが、そのあとすぐに抗ヘルペス剤を大量に投与しましょうと書くべきです。この世に免疫が過度に働くことは余計なことを医者や薬がしない限り過度になるはずがないのです。過度な免疫反応による副作用が疑われる場合には、副腎皮質ホルモン剤の投与等を考慮されます。ところが一度副腎皮質ホルモンを使えば必ず免疫は落ちて、その間にヘルペスがさらに大量に増え続け、かつ溶解感染死を細胞にもたらしてしまうのです。しかも一度使った副腎皮質ホルモンを中止するときに免疫のリバウンド現象が起き、次々と増えたヘルペスウイルスが侵入した細胞がキラーT細胞に殺されて細胞が死んでいきます。踏んだり蹴ったり、殴ったりで人体の細胞はますます枯渇していきます。残念です。それこそ添付文書に書いているように副腎皮質ホルモン投与終了後も重篤な副作用があらわれるのも当然なのです。この添付文書の意味をもう一度復習しましょう。
まず、「オプジーボのキラーT細胞活性化作用により、過度の免疫反応に起因すると考えられる様々な疾患や病態があらわれる」というのは正しいのです。なぜならば、キラーT細胞が殺しているのはガン細胞だけのみならずヘルペスウイルスが感染しているすべての重要臓器の細胞を殺しているので、その結果、細胞機能がなくなってしまうからですと書き足すべきです。次に、「過度の免疫反応による副作用が疑われる場合には、副腎皮質ホルモン剤の投与等を考慮すること。」と書かれていますがその通りです。一過性に副腎皮質ホルモンで免疫を抑制すれば免疫の働きがなくなりキラーT細胞もヘルペスウイルスが感染している細胞を殺せなくなり、ヘルペスが感染している重要臓器の細胞も死ぬことがないからです。ところが、副腎皮質ホルモンを使っている間にヘルペスが増えるのでオプジーボは使わない方がいいのですと私なら書き加えます。さらに、「本剤投与終了後に重篤な副作用があらわれることがあるので、オプジーボ投与終了後も観察を十分に行うこと。」と書かれていますが、なぜオプジーボ投与後に重篤な副作用がでるのでしょうか?それはオプジーボをやめるとキラーT細胞が細胞にいるヘルペスを殺すことができなくなります。ヘルペスに対しては免疫が正常な状態に戻り、PD-1にオプジーボが結合しないのでヘルペスとの講和条約が復活します。ところがガン患者はもともと免疫が正常の人よりもはるかに低下している状態ですから免疫低下状態の患者の細胞に残ったヘルペスがまたぞろ増殖し始めます。増殖し始めるとヘルペスは新たなる戦術を用います。それはヘルペスが増殖し始めると、ヘルペスが増殖するために生きられなくなるほど利用されつくされてその細胞が溶解死や細胞変性死で細胞が死んでしまいます。ヘルペスはすべての細胞に感染していますので、生命中枢にかかわる細胞の死も起こりうるのでその結果、生命機能にかかわる重篤な副作用を引き起こしてしまうのです。いずれにしろオプジーボ投与の結果、白旗である平和条約の象徴であるPD-1の働きがなくなることでさらに新たなる誰もが認めないヘルペス自身の増殖の結果、重要な細胞が自然に死んでその細胞の働きがどんどんなくなっていくという病気が増えていくのです。現代の製薬メーカーが作る薬は多かれ少なかれ最終的にはヘルペスウイルスに対して免疫を抑えて増やして新たなる病気を作っているだけなのです。世界中の医者はヘルペスの恐ろしさに対しては誰も口にしないのです。悲しいですね。悲しいですね。悲しいですね。
本論に戻りましょう。小野薬品が作ったオプジーボが起こす添付文書に書かれている重篤な副作用を20種類がどのように生じるのか論ずる前に健康保険で用いられる7つのガンについてまず勉強ましょう。さらにその前に、人体の全組織に副作用が起きています。それ以外にオプジーボ投与方法などに関わる副作用もあります。その総数を大きくグループ別に分けると全部で24あり、下に列記しますがその24の内2つの22)の外科及び内科処置1種類と、24)の医療製品の問題1種類は細胞と関係がありません。その他の22種類はすべて細胞の障害に関わっています。それらをまず列記します。
1)血液およびリンパ系障害 43種類
2)心臓障害 59種類
3)先天性家族性及び遺伝性障害 2種類
4)耳及び迷路障害 11種類
5)内分泌障害 33種類
6)眼障害 46種類
7)胃腸障害 142種類
8)一般全身障害および投与部位の障害 61種類
9)肝胆道系障害 42種類
10)免疫系障害 19種類
11)感染症および寄生虫症 145種類
12)障害中毒および処置合併症 28種類
13)代謝および栄養障害 37種類
14)筋骨格系および結合組織障害58種類
15)良性悪性および詳細不明の新生物(嚢胞およびポリープを含む)58種類
16)神経障害119種類
17)精神障害 26種類
18)腎および尿路障害 45種類
19)生殖系および乳房障害 12種類
20)呼吸器胸郭および縦郭障害 90種類
21)皮膚及び皮下組織障害 125種類
22)外科及び内科処置 1種類
23)血管障害 36種類
24)製品の問題 1種類
上の大きく分けた副作用のグループは24を除いて全て人体の器官系(組織系)に分けて分類されたのでオプジーボの副作用はすべての人体の細胞で問題が起こったことを示しています。したがって1)~24)までの全ての人体の器官系の細胞に生じた副作用の総数は1395種類あります。未だかつて一品の薬で副作用が1395種類あるのはギネスブックに載せていいですね!アハハ!この副作用の中には死者が117人いることを強調しておきましょう。
まず社会の構造と人体の構造は非常に似ているのです。まず社会は社会体制(social organization)で成り立っています。社会体制は資本主義体制であり、資本家と労働者の上下の階層関係で社会は動いています。賃金労働者が暴動を起こせば社会体制である階層性の資本主義体制は壊れてしまいます。同じように人体にも上下の階層関係があり、これを体制、英語でorganization といい、この階層関係が崩れると人体は機能しなくなり、死をもたらします。資本主義社会体制では労働者が誰もいなくなると資本主義体制は崩壊します。同じように人体も細胞がなくなると人体は機能することができないのです。社会体制についてはいろいろ意見がありますが、人体の体制は絶対的なシステムが進化によって構築されておりその中心が細胞であります。オプジーボはこの細胞をキラーT細胞に殺させてしまったので117人の死者が出たり、1400種類の重篤な副作用が出てしまったのです。それではここから人体の生命活動を支えている細胞、社会体制では労働者でありますが、この細胞は人体の体制(human body organization)の中でどのような位置を示しているかを説明すると生命の体制の成り立ちを同時に説明しましょう。まず人間という生物は人の集団を作っています。これが社会ですね。社会体制の動きと人間の体制の動きは別のものですね。というのは個々の人間は個体であり、個体の体の営みの体制について話をします。まず個体というのは英語でindividualといいます。生物の分類では人間はヒトであり、英語でホモ-サピエンスと言いますが日本語ではホモはヒト属であり、サピエンスはヒト種になります。ヒトを生物の体制の中で考えると一番上の大きな体制はヒト集団であり、2番目の体制は個体としてのヒトであり、3番目の体制は器官であり、4番目の体制は組織であり、5番目の体制は細胞であり、6番目の体制は細胞内小器官であり、7番目の体制は分子であり、最後の8番目の体制は最も一番小さい元素となります。このように人体の構成は上下関係の階層的構造になっています。この階層構造はすでに述べたように体制といい、英語でorganization といいます。オプジーボの副作用を語るときには3番目の器官と4番目の組織と5番目の細胞について語ることになります。
さてまず器官について述べます。器官は英語でorgan といい、器官は臓器と同じです。臓器は英語でorgan といい、器官と同じ英語になります。なぜ器官を臓器というのか分かりますか?それは器官の代表が心臓、肺臓、腎臓というように臓が付くからです。器官は協同して一定の機能を営んでいる組織の集合体であります。組織は形態と機能を同じくする生体内の構造の単位である細胞が集まったものです。器官は、心臓、肺、肝臓、眼、胃などのように独自の構造をもち、それぞれが特定の機能を果たします。1つの器官は、複数の種類の組織、さらに組織は数種類の細胞から成り立っています。例えば心臓は、収縮して血液を送り出すための筋組織、心臓の弁を構成する線維組織、拍動の速度とリズムを維持するための特殊な細胞などでできています。眼は、瞳孔(どうこう)を開閉するための筋細胞、水晶体や角膜を構成する透明な細胞、眼球内部の液体をつくる細胞、光を感じる細胞、刺激を脳に伝える神経細胞などでできています。胆嚢(胆嚢と胆管)のように一見単純な器官でも、胆汁の刺激作用に抵抗するための内層を構成する細胞、収縮して胆汁を排出するための筋細胞、袋の形を保持するための線維性の外壁を構成する細胞など、数種類の細胞から形成されています。
組織は英語でtissueといいます。形態及び機能を同じくする細胞の集合体です。生体内の各器官(臓器)は、何種類かの組織が決まったパターンで集まって構成されています。人間は多細胞生物であるのです。細胞のそれぞれは役割に応じた形態や性質の差があり、それは細胞が分化したためです。分化した異なった性質の細胞群が組み合わさって個体(individual)が作られます。このようにして出来上がった細胞群を組織(tissue)といいます。人体の組織は大きく4つの種類に分類されます。1)上皮組織、2)結合組織、3)筋組織、4)神経組織です。4つの分類はそれぞれは、細胞の種類、細胞の結合の仕方、分泌物(細胞外基質)などの特徴によって分類されます。
1)上皮組織とは各器官の内外の表面などを平面状に覆い、仕切りを形づくる組織です。お互いにぴったりとくっついた細胞が細胞接着により、びっしりと隙間なく配列させます。器官の表面の仕切りの役割は部位によって異なり、上皮組織にも多様な種類が存在します。皮膚では、水分が通り抜けるのを防ぎ、衝撃に対して強靭である必要があります。したがって薄く広がった細胞が何層にも重なり合い、細胞同士が強固につながりあった重層扁平上皮で表面が覆われています。この層が皮膚の表皮なのです。一方、栄養分をできるだけ効率的に吸収したい小腸の内壁では、円柱状の細胞が1層並んでできた単層円柱上皮で覆われ、小腸の粘膜上皮となります。分泌腺は、上皮組織が作る仕切りの形が変化し、消化液や汗などを分泌する外分泌腺の細胞の配列や、ホルモンを分泌する内分泌腺の分泌細胞の配列は、上皮組織の一種です。保護上皮である単層上皮や分泌上皮である腺上皮や感覚上皮や吸収上皮が上皮組織が分泌腺に変化したものです。
上皮組織は上で説明したよりももっと進化し特化した機能を持っている上皮組織が3つあります。1つ目が小腸であり、食物を吸収消化したり、細菌を殺したり、ホルモンを産生したり、蠕動運動もできる特別な機能を持っています。2つ目が肺の肺胞という上皮細胞です。この肺胞細胞は2種類あります。1型の肺胞細胞はCO2とO2のガス交換ができます。2型の肺胞細胞は肺表面活性物質を分泌し表面張力を低下させ肺胞を膨らませることができます。3つ目が何と腎臓の上皮細胞が分化して尿を作ることができます。腎臓のネフロンは糸球体と尿細管から成り立っております。この糸球体も尿細管も上皮細胞が特化して特別な機能を持つようになったのです。糸球体はろ過の仕事をし、尿細管は再吸収の仕事をします。糸球体は血液をろ過します。尿細管はろ過された水や他の成分を再吸収して老廃物を濃縮して尿を作ることができます。
このように小腸と肺と腎臓が上皮組織というのはイメージとしてそぐわないと思いませんか?しかし、これらの上皮細胞からできた細胞の集まりを上皮組織といい、かつ上皮組織の機能として説明するにはおかしいので組織と言う言葉に拘泥する必要がないので組織を細胞集団と言い換えた方がいいと考えています。
2)結合組織 英語でconnective tissueといいます。結合組織というのは詳しくかつ正確に定義された分類ではなく、他のどの組織にも分類不可能であるが大切な機能を持っている組織を寄せ集つめして作られたどの器官にも見られる広い領域を占める組織でありますが、いずれにしろ定義しにくい組織です。もちろん結合組織に分類される全ての組織は以下の3つの類似点を持っています。1)構造を支える骨格のような仕事をします。2)中胚葉に由来します。動物の発生初期に区別される細胞群の名称の1つで、外胚葉と内胚葉の間を埋めるように発達し、筋肉や体腔などを作ります。中胚葉つまり結合組織を持つ動物を三胚葉性動物といいます。3)不活性な組織です。主人公になれないけれども脇役の仕事をします。結合組織の分類として、固有結合組織と特殊結合組織に2分する方法があります。
固有結合組織と殊結合組織の2つです。固有結合組織は4つに分けて1)疎性結合組織、2) 密性結合組織、3)脂肪組織、4)細網組織の4つになります。 1)の疎性結合組織は器官や上皮を保持し、コラーゲンやエラスチンを含む多様なタンパク質の線維を含んでいます。2)の密性結合組織は靱帯や腱を形成し、強力な伸長強度を示すコラーゲン繊維が詰め込まれています。コラーゲン繊維の配列に基づき、交織繊維性と平行繊維性の2種に分られます。3)の脂肪組織は脂肪細胞で構成され、緩衝材、断熱材、潤滑剤、エネルギー貯蔵の役割を果たします。4)の細網組織は細網繊維のネットワークであり、リンパ器官(リンパ節、骨髄、脾臓)を支持する軟骨格を形成します。細網線維は英語でReticular fiberとかレチクリンといいますがレチクリンは網状の繊維が細かい網になっているものも指します。III型コラーゲンで構成される結合組織の線維の種類です。細網線維は、網状の繊維が細かい網(レチクリン)を形成するために架橋しています。架橋とは離れているものに橋をかけて繋いだりまた繋いだ橋のことです。この網目は、肝臓、骨髄などの軟組織の支持網やリンパ系の組織や臓器の一部として機能します。細網線維と細胞質とともにその繊維周辺の組織を生成しているのが細網細胞であり、英語でReticular cellといいます。細網繊維は他の組織や他の細胞から繊維組織を分離(区別)させる役割もあります。細網細胞は、脾臓、リンパ節、リンパ小節を含む多くの免疫組織でも見られ、結合組織を構成する細胞の1つです。線維芽細胞(fibro-blast)は網状繊維のみならず、コラーゲンやエラスチンやヒアルロン酸といった真皮の成分を作り出します。線維芽細胞(fibro-blast)は細胞小器官が豊富であり、核小体が明瞭な楕円形の核を有し、細胞質は塩基好性を示します。細網線維を構成しているIII型コラーゲンは細網細胞により合成されます。細網細胞は、リンパ組織内で特定の部位にBリンパ球とTリンパ球を引き込みます。
特殊結合組織には3つあります。1)血液と 2)骨と3)軟骨の3つがあります。特殊結合組織の1)の血液は全ての血球を輸送します。血漿は血液の血球細胞の外にある細胞外マトリックスと言えます。血漿は栄養素、ホルモンやさらに重炭酸塩の形で溶解させた二酸化炭素を輸送しています。2)の骨は脊椎動物の個体の骨格全てを形成します。3)の軟骨は硝子軟骨、弾性軟骨、線維軟骨の3つに分けられます。軟骨魚綱の全ての骨格を形成します。脊椎動物では、軟骨の大部分は関節に認められ、緩衝材(クッション)として機能します。軟骨の細胞外マトリックスの大部分はコラーゲンです。コラーゲンは動物の結合組織を構成する主要なタンパク質であり、哺乳類では全タンパク質含有量の25%を占め、最も豊富な人体のタンパク質であります。
結合組織はイメージができにくい組織であることは始めに言いました。ちょうど上皮組織がイメージできないのと同じことです。最後に分かりやすく結合組織についてまとめておきましょう。線維芽細胞や軟骨細胞や骨芽細胞などの少数の細胞が、細胞のまわりに多量の物質を分泌しています。それらの分泌物を細胞外基質と呼び、英語でExtra-cellular matrixと書きます。matrix(マトリックス)というのは基質という意味です。細胞外基質は生体を構成する体細胞の外側にある線維状や網目状の構造体を作ります。コラーゲンやヒアルロン酸やプロテオグリカンなどが主な成分です。プロテオというのはタンパクのという意味で、グリカンはポリサッカライドの意味です。ポリは多いという意味で、サッカライドは糖という意味で、ポリサッカライドは多糖で英語でpolysaccharideといいます。ポリサッカライド(多糖)は、グリコシド結合によって単糖分子が多数重合した物質です。プロテオグリカンは英語でProteoglycanと書き、特殊な構造をもつ糖とタンパク質の複合体で、複合糖質の一種です。プロテオグリカンは細胞と細胞の間を満たし、生体組織を支持する結合組織を作るだけでなく、細胞の増殖や分化や形質発現の制御にも重要な役割を果たしています。組織全体として、組織の隙間を埋めたり、構造的な強度を発揮させる役割を持っています。結合組織を構成する線維芽細胞や軟骨細胞や骨芽細胞などの細胞の種類と、その細胞が分泌する細胞外基質との組み合わせで多種類の結合組織に分けられます。例えば、皮膚には、線維芽細胞とその細胞から分泌された膠原(コラーゲン)繊維が密に存在する結合組織の層があり、これが皮膚の真皮であります。
腱とは何でしょう?腱は膠原繊維ですが、一方向にびっしりと隙間なく配列し強い力で引っ張ることができる結合組織の1つです。軟骨細胞が、微細な線維とコンドロイチン硫酸など多量の基質(matrix)を分泌し、それらが弾力性に富んだかたまりを作るのが軟骨です。骨芽細胞が、微細な線維とカルシウム塩などの無機質を分泌して出来たのが骨です。結合組織には他に繊維性結合組織や脂肪組織や軟骨組織や骨組織も含まれます。脂肪組織が結合組織に含まれるのは不思議に思われるでしょう。脂肪組織は、脂肪細胞で構成された疎性結合組織の解剖学的用語です。脂肪組織の主な役割は脂肪としてエネルギーを蓄えることでありますが、外界からの物理的衝撃を吸収することで、重要な器官を保護したり、外界の温度変化から断熱して体温を保ったりする機能も持っているので支持組織(結合組織)に含まれるのです。
3)筋組織(筋肉器官) 筋の組織にも骨格筋があり、心筋があり、かつ平滑筋があります。これらの筋肉の成り立ちは全く違うと言ってもいいのです。果たして支持組織として心筋があるなどと言えば心臓が怒り出すはずです。確かに心筋と骨格筋は同じ横紋筋でありますが、収縮のメカニズムは全く違うのです、ましてや平滑筋は多くの臓器や血管の壁にある筋肉で、横紋がありません。この3種類の筋肉を同一の組織(器官)として扱うのは土台間違いです。したがってまず、筋肉の代表である骨格筋についてから話をしましょう。
骨格筋の筋肉は線維の束の多重構造になっています。 骨格筋の筋肉の最小単位は筋原繊維(myofibril)であります。これが束になったのが筋線維(muscle fiber)、さらにこの筋線維(muscle fiber)が束ねられて筋束(muscle bundle)になり、最後にこの筋束(muscle bundle)が束ねられたものが筋肉であります。もちろん筋肉の元は細胞でありますが、それでは筋の細胞というのは一体何なのでしょうか?筋細胞というのは様々な意味で極めて特殊なのです。答えから言うと筋の細胞は筋線維(muscle fiber)そのものなのです。皆さん、長い長い筋線維1本が筋肉の元である1個の細胞であるというのは驚きではありませんか?そうです。細胞である筋線維(muscle fiber)はとても大きく太さは10㎛からあり長さが数㎜からあり、その細胞の中に多数の線維が縦走している極めて珍しい細胞なのです。しかもこの細胞の核は複数の細胞が融合してできた多核細胞(multinucleated cell)で、しかも核は筋細胞の真ん中にあるのではなくて細胞質の周辺部に散在しているのです。なぜ皆さん筋細胞の細胞があらゆる他の細胞と著しく違っている理由がわかりますか?動物は植物と違って動けるから動物なのです。人間も自分の筋肉で移動し活動し運動もできるように機能単位である筋肉細胞をこのように複雑に進化させたのです。
筋線維(muscle fiber)である筋肉細胞は、筋内膜という丈夫な基底膜で裏打ちされ、その細胞が束になった筋束(muscle bundle)は筋周膜(peri mysium)という結合組織(支持組織)で束ねられています。筋肉の端から端までを1本の筋線維(筋細胞)で結びつけることができないくいので結合組織である筋内膜と筋周膜が1本の細胞である筋線維を強固にまとめ上げているのです。なぜ、支持組織(結合組織)といわれる筋肉を結びつけておくのになぜ新たなる支持組織(結合組織)が必要であるのか疑問に思うでしょう?この疑問に対する答えは後で答えを出しましょう。
この骨格筋という器官はもちろん特化した筋肉細胞から成り立っているのですが、この筋肉細胞がなんと筋線維(muscle fiber)なのです。この1本の筋線維(muscle fiber)が1個の筋細胞なのです。が、一番特殊であるのが1つの筋細胞に核がたくさんあることです。筋細胞は、筋細胞内に、アクチン、ミオシンという2つの蛋白質が配列した筋原繊維(myofibril)を大量にもち、それが伸び縮みすることで、細胞全体の長さを変えて収縮することができる細胞です。これの単位はサルコメアといいます。つまりサルコメアがたくさん集まって筋原線維を作っているのです。筋肉の最小単位は、筋細胞は1個1個が紡錘形の細胞で、筋繊維とも呼ばれます。筋細胞同士は、強い力を出せるように、強固に接着しています。大量のエネルギーを必要とするため血管が発達し、収縮の指令を伝えるための神経繊維が筋組織に密に入り込んでいます。生体の筋肉を構成するだけでなく、筋肉以外の器官にも、収縮する力が必要な全身の部位に広く存在しています。通常の筋肉を構成する筋組織は骨格筋と呼ばれ、心臓の壁の心筋と共に筋原繊維(筋細胞)の配列が規則的で、顕微鏡で横縞(よこじま)がみられるため横紋筋と呼ばれます。内臓や他の器官に広く存在する平滑筋と区別されます。平滑筋は英語でSmooth muscleと書き、横紋筋とは違いサルコメア(筋節)のない筋肉ですがアクチンやミオシンは少量存在します。サルコメア(筋節)とは筋原線維の構造および筋収縮の単位であり、アクチンが重合した細い線維(アクチンフィラメント)と、ミオシンが重合した太い線維(ミオシンフィラメント)によって構成されています。平滑筋は血管、膀胱、子宮など、管状あるいは袋状器官では壁にみられます。胃や小腸や大腸などの消化管では消化物を筋収縮により運ぶ役割を持ちます。
今日はここまで。2019/12/15
もう一度、ややこしい線維芽細胞と線維細胞の関係について勉強しましょう。活動期の線維芽細胞は、休止期の細胞とは形態が異なっています。線維細胞のイメージが明確ではなかったでしょう?組織学者の中には線維芽細胞という用語を活動期の細胞に用い、また線維細胞を休止期の細胞に適用する学者がいるぐらいに実はこの2つの細胞は1つの細胞であると考えている人もいます。線維芽細胞(fibro-blast)は未分化間充織細胞から局所的に発生し、その組織内に一生留まります。間充織細胞は中胚葉から生じる組織の細胞です。線維芽細胞は、コラーゲン(膠原)線維、エラスチン(弾性)線維、グルコサミノグルカン、プロテオグリカン、の他に基質の接着性糖蛋白を産生しています。糖蛋白は細胞小器官のゴルジ装置で産生され、膠原線維の新生に先立って分泌されます。こうして分泌された基質(マトリックス)はトロポコラーゲンの重合、すなわち線維形成が起こるための足場や媒質となります。トロポコラーゲンは英語でtropo-collagenと書き、コラーゲンは3本のペプチド鎖が螺旋状に巻き付いたトロポコラーゲンを構成単位にしています。骨や軟骨、真皮などではこのトロポコラーゲンが集まったコラーゲン繊維が縞模様のように張り巡らされ、その間に細胞(線維芽細胞)が配置されるような形になります。線維芽細胞が細胞外に分泌したⅠ型プロコラーゲンが切断されてできるトロポコラーゲンは会合して膠原原線維(コラーゲン細線維)となり、これが集まって膠原線維が作られます。
線維芽細胞には、2段階の活動段階(活動期と休止期)があります。活動期の線維芽細胞は、休止期の細胞とは形態が異なっています。線維芽細胞活動期の線維芽細胞は不規則に突起を伸ばした細胞質を有します。核は卵円形で大きく、明調で、細いクロマチンと明瞭な核小体を有します。細胞質は粗面小胞体に富み、ゴルジ装置がよく発達しています。休止期の線維芽細胞または線維細胞は活動期の線維芽細胞より小さく、普通は紡錘形をしています。また細胞突起が少なく、核は小型、暗調で、細長い、細胞質は好酸性で、粗面小胞体は少ないです。休止期の線維芽細胞は活動期の線維芽細胞が合成したマトリックス(基質)の中に存在します。また線維芽細胞は細胞の増殖や分化に関与する増殖因子の標的になっています。成人では結合組織内の線維芽細胞はほとんど分裂しません。傷の修復のような刺激を受け、線維芽細胞が必要となるようなときに、線維細胞は線維芽細胞に戻り、必要に応じて細胞分裂し、活発な代謝を営み、膠原繊維(コラーゲン)や弾性線維(エラスチン)を作り出します。産生能力が再び活性化するのです。線維芽細胞は修復を行う重要な要(かなめ)と言える細胞なのです。筋線維芽細胞は線維芽細胞と平滑筋細胞の両方の特徴を備えており、線維芽細胞と同じく創傷治癒の際に見られる細胞です。この筋線維芽細胞は線維芽細胞の形態を示しますが、細胞質には大量にアクチンフィラメントとミオシンを含み、平滑筋細胞のような運動を行います。組織が損傷を受けると、この働きにより傷口を閉じることができ、この過程は創傷収縮と呼ばれます。
今日はここまで。2019/11/29
4)神経組織は体の機能と活動を調整し制御しています。神経組織は中枢神経系(CNS)と末梢神経系(PNS)の2つから成り立っています。CNAは英語でcentral nervous system であり,CNSは脳および脊髄から成り立っております。PNSは英語でperipheral nervous system となり、PNSは分岐する末梢神経から成り立っています。神経系は神経細胞と言われるニューロン、神経膠細胞と言われるグリア細胞から成り立っています。神経細胞はインパルス(興奮)の信号を受けたり送ったりします。一方、神経膠(グリア細胞またはグリア)は神経インパルスの伝播を支援したり、ニューロンに栄養素を運びます。神経組織はさまざまな種類の神経細胞で構成されており、そのすべての神経細胞は軸索を持っています。軸索は神経細胞の長い茎のような部分で、興奮を次の神経細胞の神経樹状突起に伝えて活動電位を生じさせ、それが信号となって次の神経細胞に情報が送られます。軸索は束になって、PNSやCNS の神経通路となるのです。
下に神経軸索が3種類の束になって徐々に太い神経束になっていく絵図を掲載しておきます。内側の一番細い束をを束ねているのが神経内膜であり、次は神経周膜であり、最後の最も太い束を束ねているのが神経上膜です。一番細い神経は神経内膜を持っており、次に太めの神経は神経内膜まで持っており、一番太い神経は神経上膜まで持っています。

神経系の機能は、感覚入力の統合や筋肉と内分泌腺や外分泌腺の制御や恒常性を保ち、一番大切なのは精神活動を統括しています。神経組織は、すでに述べたようにニューロンとグリア細胞(神経膠細胞)で構成されています。CNSに見られる4種類のグリア(神経膠)は、星状細胞、小膠細胞、希突起膠細胞、および上衣細胞です。上衣細胞とは、英語でEpendymal cellsとか, Ependymaといい、脳室系の壁を構成する上皮細胞の一種です。脳室とは、脊椎動物の中枢神経系の内部に存在する脳脊髄液で満たされた空間であり、哺乳類の人間では前脳に存在する2つの側脳室、間脳に存在する第3脳室、小脳と脳橋の間に位置する第4脳室で構成されています。側脳室と第3脳室はモンロー孔でつながっており、第3脳室は中脳水道を介して第4脳室へ、さらに脊髄中心管へと続きます。上衣細胞は一般的に多数の運動性繊毛を有しており、脳室系の内腔表面を覆って脳室と脳実質組織の間の境界を形成し、脳脊髄液の循環に関与しています。
PNSに見られる2つのタイプの神経膠細胞は、神経衛星細胞とシュワン細胞です。神経衛星細胞は神経膠細胞(ganglional gliocyte)や 外套細胞や神経節膠細胞とも呼ばれます。脊髄神経節および自律神経系神経節の神経細胞体を取り囲む細胞が神経衛星細胞です。神経節膠細胞は神経細胞体への栄養供給および神経細胞体の保護の機能を有します。
中枢神経系(CNS)の組織タイプは、灰白質と白質の2つです。中枢神経組織は、中枢神経と神経グリア成分によって分類されます。あらゆる神経と同じく中枢のニューロンは、次のニューロンへの神経インパルスつまり活動電位を作ります。中枢のニューロンは、樹状突起と軸索と呼ばれる細胞突起を持つ大きな細胞体を持っています。樹状突起は、電気化学的シグナル伝達を行う神経伝達物質を受け取って神経細胞内の電圧に変化を生じさせ、活動電位を生み出す細い分岐突起です。軸索は、細胞体から次のニューロンに向かってこの活動電位を運ぶ長い突起です。軸索末端と呼ばれる軸索の電球のような端、シナプス間隙と呼ばれる小さな間隙(ギャップ)によって、次のニューロンの樹状突起から離れています。樹状突起で生じた活動電位が軸索終末に移動すると、神経伝達物質がシナプスから放出され、次の神経のシナプス後受容体に結合し、新しい神経に対して同じように神経インパルスを引き起こすのです。これを繰り返して興奮が神経から神経へと伝わっていくのです。ニューロンは機能的および構造的に分類されます。
ニューロン(神経細胞)は突起の数(構造)で4種類に分類されます。1つ目は多極性ニューロン、2つ目は双極性ニューロン、3つ目は偽単極性ニューロンの、4つ目は単極性ニューロン4つです。下図に大部分のニューロンのタイプである多極性ニューロンを図示しておきます。多極性ニューロンは1本の軸索と2本以上の樹状突起を持っていることがお分かりになるでしょう。

神経細胞は機能によって1)感覚ニューロン(求心性)と2)運動ニューロン(遠心性)と3)介在ニューロン の3つがあります。まず1)の感覚ニューロン(求心性)はPNS(peripheral nervous system)からCNS(central nervous system)への活動電位(神経インパルス)の形で感覚情報を中継します。PNSは末梢神経系でありCNSは中枢神経系であります。2)の運動ニューロン(遠心性)はCNSから活動電位を適切なエフェクター器官である筋肉や腺に中継します。3)の介在ニューロンはニューロン間の接続を担い、そのプロセスが脳または脊髄の単一の局所領域に限定される細胞です。

神経細胞は上で述べたように突起の数(構造)による分類もできます。大きく1)多極性ニューロンと2)双極性ニューロンと3)擬似単極性ニューロン(偽単極ニューロン)と4)単極性ニューロン(無極性ニューロン)との4つに分類されます。まず1)の多極性ニューロンはCNSの主要なニューロンタイプであり、介在ニューロンと運動ニューロンが含まれます。2)の双極性ニューロンは神経細胞体から出る膨大な数の樹状突起と1本の軸索を持っています。3)の擬似単極性ニューロン(偽単極性ニューロン)は2つの分岐に分かれて軸索と樹状突起を形成します。4)の単極性ニューロン(無極性ニューロン)は細胞体からの突起の数が一本です。皆さん、ニューロンの4つの種類の名称の中には極性という文字が含まれていますね。何故でしょうか?原子と原子が共有電子対を引きつける強さを電気陰性度といいます。その強さに差があると、分子全体としては電気的に中性でも、分子中でわずかにプラスの 部分とマイナスの部分が生じて、分子中に電荷の偏りが生じます。共有結合して いる2原子間に見られる電荷の偏りを結合の極性といいます。ニューロンは正にプラスとマイナスの電気(電子)を動かして情報をやり取りしているのです。まさに極性そのものです。神経細胞はまず中心となる細胞体があります。その細胞体からその細胞から2つの突起が出ています。1つが電気で情報を送るための軸索であり、2つ目が電気で情報を受け取る樹状突起であります。つまり樹状突起から神経細胞体に、かつ細胞体から軸索へと電気を流しているのでまさにニューロン全体は極性があるから仕事ができるのです。それでは1)多極性とか2)双極性とか3)擬似単極性(偽単極)とか4)単極性(無極性)とかの意味について説明しましょう。上の4種類のニューロンの図を見て下さい。まず1)の多極性の多というのは、細胞体から1本の軸索と2本以上の樹状突起が出ているので1+2は多いという意味です。次に2)の双極性の双というのは、細胞体から1本の軸索と1本の樹状突起を出しているので1+1=2ですから2つという意味の双がつくのです。その次の3)の擬似単極性(偽単極)の疑似とか偽の意味は、細胞体から1本の短い軸索が出ているのですが、その1本の軸索が2本に分岐しているので、実際は2本ですが実は細胞体から出ているのは1本のという意味で偽単極というのです。最後の4)の単極性(無極性)の細胞体からは1本の突起しか出ていないので単極性というのです。なぜニューロンに4種類もあるのかという詳しい根拠はどの本を読んでも出ていませんでした。
神経膠(グリア)は、神経細胞にさまざまな重要な支持機能を提供する神経組織内の非神経細胞を含みます。グリアはニューロンよりも小さく、機能によっても3つに分けられます。1つ目はミクログリア細胞(小膠細胞)でCNSの主要な免疫システムを構成する末梢免疫のマクロファージと似た機能を持つ小さい細胞です。2つ目は星状細胞(アストロサイト)でCNSに多くの突起が見られる星形の大きいグリア細胞です。脳内で最も多い豊富な細胞タイプであります。3つ目は乏突起膠細胞(デンドログリア)で非常に少ない突起を持っており、複数のニューロンに巻き付きニューロンの軸索上にミエリン鞘を形成します。ミエリン鞘は活動電位が軸索に伝わっていく速度を高める脂質で出来ている絶縁体です。4つ目にNG2グリアといわれる英語でneuron-glial antigen 2があります。NG2はアストロサイト、オリゴデンドロサイト、およびミクログリアとは異なり、オリゴデンドロサイトの前駆細胞として機能するCNS細胞のシュワン細胞と言えます。シュワン細胞はご存じのようにPNS(末梢神経系)の軸索を取り囲むミエリン鞘を形成していますね。ついでに言えば消化管内の腸管神経系にも腸管グリアがあります。シュワン細胞は日本語で、神経鞘細胞と訳します。1個のシュワン細胞は1節のミエリン鞘を作ります。1節のミエリン鞘というのはランビエ絞輪から次のランビエ絞輪の間を1節と言います。
中枢神経系の組織の構造は大きく灰白質と白質の2つに分けられます。灰白質には神経細胞体、樹状突起、多数の無髄軸索、原形質星状細胞(アストロサイトサブタイプ)、サテライトオリゴデンドロサイト(非髄鞘化オリゴデンドロサイトサブタイプ)、ミクログリア、およびごく少数の有髄軸索で構成されています。一方、白質は有髄軸索、線維性星状細胞、有髄オリゴデンドロサイト、およびミクログリアで構成されています。サテライトオリゴデンドロサイト(非髄鞘化オリゴデンドロサイトサブタイプ)とは何でしょう?まずサテライト細胞(衛星細胞)とは神経節に存在し、神経細胞の細胞体を取り巻くシュワン細胞などの神経膠細胞です。神経膠細胞は英語でganglional gliocyteと呼ばれ、脊髄神経節および自律神経系神経節の神経細胞体を取り囲む細胞であり、外套細胞とか衛星細胞(サテライト細胞)とも呼ばれます。外套細胞は、いわば末梢神経の神経節における中枢のアストロサイトでありアストロサイトと同じ機能を持っています。その機能は中枢におけるアストロサイトと同じく、神経細胞への栄養供給、構造支持、代謝調節であります。それではサテライトオリゴデンドロサイト(非髄鞘化オリゴデンドロサイトサブタイプ)はどんな仕事をしているのでしょうか?大脳の神経細胞の集まりである核にある神経細胞の神経細胞体への栄養供給、構造支持、代謝調節をしております。
核という言葉は色々な意味を持っています。まずあらゆる細胞が持っている遺伝子を入れている核は皆さんご存じでしょう。次に大脳皮質(灰白質)以外の中枢神経の白質内にみられる中枢神経細胞体を単に大脳核と言います。それでは大脳核を少し詳しい説明しましょう。大脳核は大脳の髄質にある神経細胞体が集まって灰白質になった部位のことです。例えば、視床の前外側に位置している、尾状核やレンズ核などが大脳核の例であります。ちなみに末梢神経系で神経細胞体の集まっている部位は神経節と言います。神経節は英語でganglionといい、中枢神経以外の末梢部において神経細胞が集合し、周囲から明確に判別される構造です。医学は難しいでしょう。だから面白いのです。
3種類の神経線維束(神経内膜、神経周膜、神経上膜)を下に掲載します。

末梢神経の基本的構造として、信号の伝達路である神経線維束とニューロンの乗換や交代箇所である神経節から成り立っています。末梢神経系の神経節組織は、神経細胞体、樹状突起、および神経細胞体を囲む衛星グリア細胞で構成されています。末梢神経は、有髄および無髄の軸索、結合組織に囲まれたシュワン細胞で構成されています。中枢神経のシュワン細胞は乏突起膠細胞(デンドログリア)でしたね。末梢神経(神経線維束)は各神経を取り囲む結合組織の3つの層から成り立っています。末梢神経の内側から外へ1)神経内膜と2)神経周膜 と3)神経上皮の3つの層から成り立っています。1)の神経内膜は神経軸索、神経線維を囲んでいます。これは、神経内膜管、あるいは神経内膜チャネル、または神経内膜シース(鞘)とも呼ばれます。これは、結合組織の薄くて繊細な保護層です。2)の神経周膜は神経の束を囲む結合組織です。神経の束は1つまたは複数の軸索を含んでいます。その神経の束は7層または8層の同心円状の層状配列を持つ結合組織である神経周膜によって囲まれています。神経周膜は神経線維の保護と支持させ非常に重要な役割を果たし、また、神経上皮から神経束への大きな分子の通過を防ぐのに役立ちます。次に説明する3)の神経上皮は末梢神経の束の全てを囲む密な結合組織の最外層であります。
なぜ神経に太い神経と細い神経があるのか?例えば、1m以上の神経の長さがあると言われる坐骨神経はなぜ太いのでしょうか?それは上の神経束の絵図に描いているように3種類の神経内膜、神経周膜、神経上膜で覆われた束になっているからです。まさに坐骨神経は太い線維の代表であります。ところが細い神経線維は神経線維が神経内膜に覆われているだけの線維束で作られているからです。さらに中程度の太さの神経と言われるのは、神経内膜と神経周膜の2つの膜で覆われた神経の束で覆われているからです。どのような神経が何種類の膜で覆われているか誰も研究していません。ちなみに神経内膜は英語でendoneuriumと言い、神経周膜はperineuriumといい、神経上膜はepineuriumといいます。
神経組織の機能は、神経組織全体に電気信号を伝えることにより、神経系の通信ネットワークを形成することです。有髄軸索は、無髄軸索よりも速くインパルス(興奮)を伝導できます。シナプスを多数持っているCNS(中枢神経系)の灰白質は、神経同士を結びつけることができ、まさに灰白質は様々な情報を処理する極めて大切な仕事をしております。一方、有髄軸索を含むCNSの白質は、灰白質領域間の神経インパルスを接続し、促進します。PNS(末梢神経系)では、神経細胞体と樹状突起から成り立っている神経節組織には、神経組織のインパルスの中継点となります。先ほど述べたように神経節とは末梢神経の途中で局部的に神経細胞が集合して太くなり,結節状をしている部分です。中枢神経では神経核と呼ばれます。自律神経系の神経節ではここでニューロンが替わりますが,感覚性の神経節の場合は,刺激がニューロンを替えることなく中枢神経に向います。
シュワン細胞に関する新しい発見がありますから追加しておきます。私はシュワン細胞は必ずミエリン鞘を作って有髄神経線維を作ると思い込んでいましたが、ミエリン鞘を作らない、つまり髄を作らないシュワン細胞があることがわかりました。本来、シュワン細胞は、中枢のオリゴデンドロサイトと共に、ニューロンの軸索の周りに存在するミエリン鞘を形成しています。軸索における活動電位の伝導は、ミエリン鞘に覆われることにより、より迅速になり、かつ外部から神経を保護することができます。中枢神経にあるオリゴデンドロサイトのように1 つの細胞が複数の軸索にミエリンを形成するのとは異なり、末梢神経の1 つのシュワン細胞は1 つの軸索のみを包んでミエリン鞘を形成します。ただし Remak bundle (レマック バンドル)を形成するシュワン細胞のように、ミエリンを形成しないシュワン細胞も存在します。このようなシュワン細胞を伴う軸索は、ミエリン鞘に覆われた軸索に比べて可塑性に富み、再生や分岐を容易に行うことができます。
今日はここまで。2019/12/11
下に人間の器官系とその働きとさらに器官系に含まれる器官の例とついでに他の動物の器官の例も掲載しておきます。
| 人間の器官系 | ||
| 器官系 | はたらき | 器官系に属する器官の例(カッコ内は他の動物) |
| 消化系 | 食物の消化と吸収 | 口腔、食道、胃、小腸、大腸、肝臓、すい臓 |
| 呼吸系 | ガスの交換 (CO2とO2) |
肺 (えら、気管、書肺、皮膚) |
| 循環系 | 体液(血液とリンパ)の循環 | 心臓、血管、リンパ管、リンパ節、 (腔腸動物の胃水管系) |
| 排出系 | 水と老廃物の排出 | 腎臓、ぼうこう 腎管、原腎管、マルピーギ管(クモ・ヤスデ・昆虫類) |
| 内分泌系 | ホルモンによる調節作用 | 脳下垂体、甲状腺、副甲状腺、副腎、膵臓、生殖腺 (大部分の昆虫類が持つアラタ体と前胸腺) |
| 感覚系 | 刺激の受容 | 目、耳、鼻、舌、皮膚 (平衡器、側線、触角) |
| 神経系 | 刺激の伝達と調節作用 | 大脳、間脳、中脳、小脳、延髄、脊髄、 感覚神経、運動神経、自律神経 |
| 運動系 | 運 動 | 四肢 (翼、ひれ、管足、べん毛、繊毛) |
| 生殖系 | 生殖作用 | 生殖腺(卵巣・精巣)、輸卵管、輸精管、子宮、胎盤 |
| 骨格系 | 体支持、器官保護、筋肉と共同作用、骨髄では血球生成 | 内骨格 (外骨格(皮膚骨格)) |
| 特殊器官 | 発電、発光、発音など | (発電器(シビレエイ・シビレウナギ)、発光器(ホタル)、発音器(ヒトの声帯,昆虫の鳴器)) |
カッコ内に書かれた他の動物の興味ある器官についても勉強しましょう。
呼吸器系の書肺はクモ類で見られます。呼吸器官によってクモ類を分類すると、1)書肺のみをもつものと、2)書肺と気管の両方をもつものと、3)気管のみをもつものの3つに分けられます。クモ類の大多数は、2)の書肺と気管をもつものであり書肺と気管をもつクモは、活発に活動を行うときなどには、書肺のほかに気管でも呼吸を行います。
呼吸器系のえら(鰓、腮、顋)とは、水中で生活する動物が、水中の溶存酸素を取りこみ、体内の二酸化炭素を排出して呼吸(ガス交換)を行うための器官です。元来、生命は海中で誕生しました。動物が小さくて動きも鈍いうちは皮膚から直接酸素を取り入れるだけで十分でしたが、やがて動物が大型化し、行動も活発になるにつれ、呼吸器としてえら(鰓、腮、顋)ができ、小さなえらで多くの酸素を一度に取り込めるように進化してきました。えら(鰓、腮、顋)は動物の種類によって様々な形があるが、糸状や葉状、弁状の器官がたくさん集まっているという構造は、より多くの酸素を取り入れるために表面積を増やすための共通の構造をとっています。他方、水中ではプランクトンや水中の懸濁物(けんだくぶつ、セストン)であるデトリタスなどを、濾過摂食や繊毛粘液摂食という方法で食べる動物はえらが摂食器官としての働きもあります。軟体動物である貝類、タコ、イカなどでは、外套膜に囲まれて外部に通じている外套腔内にえらがあります。魚類のえらはガス交換に加え、浸透圧調節、アンモニア排出の3つの役割を果たしています。
呼吸器系の皮膚呼吸(cutaneous respiration)は、体表を用いて行われる外呼吸です。内呼吸というのは、ミトコンドリアで酸素を用いてATPを作る呼吸です。元々、体表面というのは、酸素を通過させる機能を持っています。皮膚呼吸のみの生物は特別な呼吸器官は他には持っていません。例えば環形動物のミミズやヒルの小型の動物では皮膚呼吸だけで十分なガス交換ができます。両生類でも、サンショウウオの一部の種類は肺がなく皮膚呼吸のみで生きています。脊椎動物では両生類や爬虫類は肺で呼吸し、かつ皮膚や粘膜を利用した皮膚呼吸も行っています。ただし、全呼吸に占める皮膚呼吸の割合(酸素摂取量の割合)は、生物の種類や温度条件などによって異なっており、例えば、ウナギでは、温度が低いほど皮膚呼吸の割合は高く、10℃以下では皮膚呼吸による酸素摂取量の割合は全呼吸に対して60%以上に達することもあります。私は以前からウナギの産卵は海底の深い場所、例えばマリアナ海溝と言われていますが海底が深ければ深いほど皮膚呼吸がしやすいので産卵から孵化までに皮膚からの酸素呼吸によって大量のATPが必要とされるので深海に潜るようになったのではないかと考えています。カエルの場合は、冬眠中かそうでないかで異なり、普通の生活では皮膚呼吸が30~50%程度ですが、冬眠中は皮膚呼吸が70%になります。鳥類や哺乳類では、皮膚呼吸の割合は低く、例えばハトやヒトでは、1%以下です。
循環器系の腔腸動物の胃水管系は、腔腸(こうちょう)動物の別名、刺胞動物と言われるクラゲやイソギンチャクやサンゴなどの消化器官系と循環器官系を総称し胃水管系と言われます。ところが英語では、gastrovascular systemですから、この英語の日本語訳は胃血管系と訳すべきですから、最初に英語を日本語に訳した学者が間違いを犯したのです。胃血管系と訳すと、胃は水が入る臓器であり、血管は循環系の臓器となるのです。ところがクラゲやイソギンチャクやサンゴは血液がありませんから、実は間違っているのは英語なのです。ところがこの胃水管系で、食べ物の消化や呼吸や排出も行われているので、この器官の正しい英語は、gastro respiratory systemとなり、正しい日本語は、胃呼吸器系となるべきですね。アッハッハ!
排出系のクモやヤスデや昆虫類が持っているマルピーギ管(Malpighian tubule)について説明しましょう。実は私は中学の頃にマルピーギ小体を学んだことがあります。このマルピーギ管(Malpighian tubule)が腎小体(renal corpuscle )であることも知っていました。医学を勉強して腎臓の皮質中に100万個も散在する直径0.1~0.2mmの球形の小体であり,かつこの腎小体とそれに連なる尿細管の2つで腎単位、別名ネフロンが構成されていることも知りました。腎小体つまりマルピーギ管(Malpighian tubule)は,尿細管の末端が膨大したボーマン嚢と,毛細血管の塊である糸球体から成りたっています。ボーマン嚢は二重壁になっており,内外両葉の間をボーマン腔といい,糸球体の血管から出されるものが尿成分としてこのボーマン腔に受取られます。腎小体には血管極と尿管極とがあり,血管極では2本の細動脈が平行して腎小体に入り,尿管極は血管極の反対のところにあって,尿細管への出口になります。尿細管は複雑に屈曲して集合管に連絡し,最後にヘンレ係蹄をつくり,腎盂に連なっているのです。この人間の腎小体であるマルピーギ管(Malpighian tubule)を発見したのも17世紀の解剖学者マルチェロ・マルピーギです。
排出器系のマルピーギ管(Malpighian tubule)という器官は、昆虫、多足類、クモ、緩歩動物で見られる浸透圧調節や排出器官です。排出器官あるいは排出器とは、動物において体内の水分や老廃物をくみ出して体外へ放出する役割を担う器官であり、人間では腎臓であります。人間の腎臓と昆虫や多足類やクモと似ているのは多足類のムカデに親しさを感じますね。マルピーギ管は消化器から伸びる分岐した管から構成され、血リンパから水や代謝産物などを排出します。17世紀の解剖学者マルチェロ・マルピーギにちなんで命名されました。ちなみに緩歩動物(かんぽどうぶつ)は、緩歩動物門に属する動物の総称です。4対8脚のずんぐりとした脚でゆっくり歩く姿から緩歩動物と呼ばれますが、また形がクマに似ていることからクマムシ(熊虫、Water bear)とも呼ばれます。非常に強い耐久性を持つことからチョウメイムシ(長命虫)とも言われたこともあります。緩歩動物の最初の化石は、5億5000万年前のカンブリア紀の岩石から見つかっています。血リンパとは何でしょうか?開放血管系に流れている血液のことを血リンパ液といいます。それでは開放血管系とは何でしょうか?毛細血管を欠き、動脈を通過した血液がすべて組織間隙に流れ出し、組織にあるリンパ液がリンパ管がないために、血液もリンパ液も血管に流れている血管系を開放血管系といいます。したがって、血液とリンパ液が区別できないので血リンパ液と呼ばれます。節足動物、頭足類以外の軟体動物、脊索動物の尾索動物などの動物群に見られます。しばしば、節足動物でも心臓から血液を送り出す管を動脈、心臓に戻ってくる管を静脈と呼びます。一方、閉鎖血管系とは、脊索動物門の脊椎動物である人間に見られる動脈(細動脈)と静脈(細静脈)の末端が毛細血管でつながっている血管系です。血漿の一部とリンパ球などが組織液、リンパ液として組織間に浸出しますが、赤血球と大部分の血漿は常に血管内を循環しているのが人間の血管系です。
ヤスデとは、節足動物門の多足亜門のヤスデ綱に属する節足動物の総称です。多足亜門は4億年前の古生代のシルル紀に出現しました。シルル紀は陸上植物が出現した時代です。ヤスデは細く、短い多数の歩脚を持っています。ムカデと似ていますが、生殖口の位置や発生の様式、1体節あたりの歩脚の数などがムカデと異なります。ムカデが肉食性であるのに対し、ヤスデは腐植食性で毒のある顎を持たない。腐植とは、土壌中に集積した動植物の遺骸が腐敗分解して生じた物質であり、腐植食性とはこの腐植を食べる性質のことです。
内分泌器官系のアラタ体(corpus allatum)は、昆虫の頭部の脳の後方に存在する器官です。幼若ホルモンを合成、分泌する神経内分泌腺です。アラタ体から分泌される幼若ホルモンは昆虫を幼虫のままでいさせる働きがあります。そのため、幼虫からアラタ体を外科的に切除すると、体内の幼若ホルモンがなくなるため、通常より早く蛹化するという現象が見られる(早熟変態)。蛹化とは、サナギになるということです。蛹は訓読みで「さなぎ」と読みます。
内分泌器官系の前胸腺は、昆虫の胸部にある内分泌腺であり、エクジソンを合成、分泌します。エクジソンとは、昆虫の脱皮や変態を誘導するステロイドホルモンの一種である脱皮ホルモンであります。このエクジソンと頭部にある、今書いたばかりのアラタ体から分泌される幼若ホルモンが両方ある場合は、脱皮の際に変態は起らず、幼虫のまま大きくなります。蛹(さなぎ)になる直前の幼虫である終齢幼虫では、幼若ホルモンがなくなるため、蛹(さなぎ)へと変態します。
平衡器は、動物の組織で、重量や加速度を感知する受容器で、人間では半規管になります。平衡感覚器と同じです。
側線とは、魚類が水中で水圧や水流の変化を感じとるための器官です。魚の体の側面にあり、1対だけではなく、2対以上持つ魚もいます。側線鱗という鱗に覆われていて、側線鱗の孔によって、種(species)を区別することができます。また、甲殻類や頭足類も類似の器官を持っています。頭足類とは、軟体動物門の頭足綱に属する動物の総称であり、イカ、タコ、オウムガイ、コウモリダコや絶滅したアンモナイト等が含まれます。体は胴、頭、足に分かれていて、足も多数に分かれています。触角はありませんが、軟体動物の中でも特に目や神経系、筋肉が発達していて、運動能力が優れています。生物の分類は分類階級と呼ばれ、分類群(タクソン)の階層的な上位と下位の位置を示します。下位の階級の分類群は上位の階級の分類群に含まれます。しかし、時に分類体系によっては含まれる階級が逆転することもあります。なぜ生物の分類が必要なのでしょうか?それは進化と分類は深く関わりがあるからです。現在の分類方法では、同じグループに属するものは同じ起源を持つということが原則になっています。言い換えると、同じ分類のグループに属する生物は、進化の出発点は同じでありますが、進化の方向が違ったという意味を持っています。したがって、生物の進化を考える時に、その生物の進化の起源が同じであるかどうかを決めてくれるのは、生物の分類を見ればすぐにわかるのです。この意味はどの分類段階でも言えることであります。
上位の分類から下位の分類までの名称は、1)界(kingdom)、2)門(phylum)、3)綱(class)、4)目(order)、5)科(family)、6)属(genus)、7)種(species)の7つに分けられます。
もう少し詳しい分け方は、1)門(Division/Phylum)、2)亜門(Subdivision/Subphylum)、3)綱 (Class)、4)亜綱(Subclass)、5)目(Order)、6)亜目 (Suborder)、7)上科(Superfamily)、8)科(Family)、9)亜科(Subfamily)、10)族(Tribe)、11)亜族(Subtribe)の11階層になります。
もっと詳しい分け方は、1)帝(empire)、2)ドメイン(domain)、3)界(kingdom)、4)群(group)(ウイルスのみ)、5)門(phylum)(植物及び菌類ではdivision)、 6)群(section)(一部細菌のみ)、7)綱(class)、8)団(legion)、9)区(cohort)、10)目(order)、11)科(family)、12)族(tribe)(植物では連)、13)属(genus)、14)節(section)(植物のみ) 15)列、系(series)、16)種(species)の16階層になります。
ところが頭足類とかの類は何に当たると思いますか? 今の所、類は綱(class)と同じ意味を持つと考えておいてください。時に例外があります。例えば哺乳綱の真下の階級である目には、有袋目、食肉目、霊長目などがありますが、この目のレベルでも“霊長類”のように類と呼ばれることがあるので注意が必要です。私の知っている限り、目が類と呼ばれるのは霊長類だけで正しくは霊長目なのです。人間は霊長目に属していますね。
感覚器官系の触角は、節足動物などの頭部から突出している対になった器官のひとつで、主に感覚を司っています。
運動器系の管足は、棘皮動物に見られる器官であり、体表に多数あって、内部に液体が入って伸び縮みする。 運動や感覚などに関わっています。
運動器系の鞭毛は毛状の細胞小器官で、遊泳に必要な推進力を生み出します。構造的に1)真核生物鞭毛、2)細菌鞭毛、3)古細菌鞭毛の3つに分けられます。一方、運動器系の繊毛は、細胞小器官の一つで、鞭毛と同様、細胞の遊泳に必要な推進力を生み出します。構造的には鞭毛と全く同じですが、鞭毛運動に加えて繊毛運動が可能ある細胞小器官であります。短い毛が多数並んだものを繊毛と呼ぶのに対し、長短に関わらず本数が少ない場合は鞭毛と区別されることがあります。
今日はここまでです。2019/11/28
さて、寄り道が長くなりましたが、私が証明したいことは、オプジーボの副作用はキラーT細胞のPD-1にオプジーボがひっつくことによって、ガン細胞を殺すと同時に、ヘルペス感染細胞も殺してしまうので、人間の体を構成している最小単位である、機能的に分化した細胞も殺してしまう結果、細胞の働きがなくなり、細胞機能不全となり、さらに機能不全となった器官の機能も傷害され新たな病気が発生するのです。それでは一人の人間の個体は確かに60兆個の細胞で成り立っているのでありますが、60兆個の細胞が一つ一つ独立して機能を果たしているのではないということはご存知ですね。同じ形態や機能や役割を持った複数の細胞が集まり、その細胞の集合体が特定の役割を持った組織となり、さらにその組織がいくつか集合体となって1個の器官となり、最後にその器官の集まりが協力しあって1個体、英語でindividual、つまり1人の人間が出来上がるのです。このように、細胞という最小の1単位が徐々に集合して大きくなっていく階層構造(階級構造)を持って生物が出来上がっていく様子を体制、英語でorganizationと言います。政治でも同じですね。1個人が政治の最小単位であり、それが家族となり、学校となり、会社となり、そして最後には資本主義体制を構成する階層社会(階級社会)であることもご存知でしょう。その階層社会が革命によって潰れるのも体制崩壊と言われるのです。生物である人間が上に述べたような体制が潰れると死に至るわけです。皮肉な言い方をすれば、ガンは人体の体制を完全に崩壊させてしまう革命かもしれませんね。アハハ!またオプジーボも癌を殺すために人体内での間違った革命を起こしたために大混乱が人体に生じてしまったとも言えるでしょう。アハハ!
それではまず個体の下部の階層構造(階級構造)となる器官はいくつあるでしょう?それぞれの器官は一定の機能を果たすために協力して作業を営む一連の器官群があり器官系として配列されます。ただし、一つの器官が複数の働きを持っているときには、複数の器官系に属することもあります。器官系には大きく分類して、1)消化器系-消化管、2)循環器系、3)呼吸器系-発声器官、4)泌尿器系、5)生殖器系、6)内分泌器系、7)感覚器系、8)神経系、9)運動器系-骨、関節、靭帯、筋肉などに分けられます。
ここで人体の体制(organizion)の出来方をまとめておきましょう。まず生体内の構造の最小単位は細胞であり、多数の細胞の内、形態と機能が同じ細胞が集まって機能集団となり、その機能集団の機能を発揮させるために上皮組織、結合組織、筋肉組織、神経組織の4つが加わり器官が出来上がっています。さらにそれぞれの一定の器官は一定の機能を果たすために協力して機能を発揮するためのさらに大きな器官系が出来上がります。ただし一つの器官が複数の機能を持って場合は複数の器官系に配属される場合があることは既に述べました。最後は器官系が集まって1個体(一人の人間)の生物になるのです。組織と器官と臓器という言葉は、同じ意味合いで使われることがしばしばあります。組織は英語でtissueと書き、器官と臓器はともに英語でoganと書きます。したがって器官によって作られた人体の構成をorganizionと言うのです。いずれにしろ、最小単位である細胞が傷害を受けて、細胞の機能が発揮できなくなると傷害される細胞の数が多ければ多いほど、上にあげた4つの組織や器官の機能が果たせなくなり病気が顕現化してしまうのです。
ここで面白い話をしてあげましょう。昔から東洋医学では人体に存在する器官を五臓六腑と言っていました。五臓は肝臓、心臓、脾臓、肺臓、腎臓の5つを意味し、六腑とは胆のう、小腸、胃、大腸、膀胱、三焦の6つを意味していました。三焦というのは人間の体の中にある空間、つまり体腔のことです。体腔の腔の意味は袋状あるいは管状で内側の中空の部分です。東洋医学では解剖学ではなかったので実証は誰もしなかったのですが、この五臓六腑の中に一番大事な脳が含まれていなかったのです。なぜでしょうか?脳は五臓の1つである心臓に心があると考えていたからです。東洋医学の解剖学は概念だけで出来上がっていたのですが、病気が治す方法は知っていたのです。漢方煎じ薬が副作用もなく医食同源でしかも病気を治せるということを経験的に知っていたのです。漢方煎じ薬は今なお最高の治療薬として大当たりでしたね。漢方薬が免疫を上げることを知らなかったにもかかわらず、経験医学としての治療薬剤は永遠に燦然と輝き続けるでしょう。印刷術、紙、火薬、羅針盤の4つは古代中国の4大発明と呼ばれていますが、漢方煎じ薬も加えると5大発明になりますね。中国文明万歳!
ここで現代の解剖学と組織学との重大な誤りについて述べておかざるを得ません。以前からずっと疑問を感じていたのですが、今ここで長年気になっていた細胞と組織と器官との関係を明らかにしておきたいと思います。まず細胞と器官は直接関わりがあります。それは1つの機能としての器官というのは発生の時から細胞から成り立っていることをまず理解して下さい。人間は卵子と精子が受精して1個の受精卵という細胞が生まれます。形態的に1個の細胞にすぎない受精卵が卵割により細胞の数を増し,やがて外胚葉と内胚葉が分化し,さらに発生が進むと中胚葉が分化し,各胚葉がそれぞれに独特な細胞に分化し、最後に出来上がったのが分化した器官です。分化とは発生しつつある胚の各部分が形態的や機能的に特殊化していく過程であり、同時にそれらを構成する細胞にも分化が起きます。さらに細胞によって構成されている器官や組織がそれぞれ特異的な形態と機能を持つようになります。このように発生の過程では、1つの受精卵から分裂して分かれた胚細胞が、やがて筋細胞、神経細胞、上皮細胞、結合組織の細胞などのように異なった機能を持つ分化した細胞になり、細胞がさらに分化してしまうと特殊な機能を持った細胞になってしまい、他の別の機能を持った細胞になることはできなくなるのです。ちなみに一度分化した細胞が他の細胞にならないのは分化後の細胞に必要な遺伝子以外の不必要な遺伝子の塩基配列がメチル化されてしまい、一旦メチル化された塩基を持った遺伝子は特別な機能を持ったタンパクを発現できなくなるからです。iPSはむやみに訳も分からずに意味付けもなくメチル化が消されてしまったとんでもない細胞なのです。
ここで皆さんに知ってもらいたいのは分化したあらゆる器官は特化した独自の機能を有した細胞を持っており、他の器官の細胞とは交換できないという事です。ところが上で詳しく述べた1)上皮細胞や2)結合組織細胞や3)筋肉細胞や4)神経細胞(中枢神経を除く)の4つの組織の細胞はそれぞれ特化した細胞ではありますが、と同時に全ての器官が共通に持っている細胞も含まれているのです。というのはあらゆる組織の細胞は必ず表面、特に外部や管の表面を形成している細胞は1つ目の上皮細胞で必ず覆われています。次に全ての特殊な細胞は集団で機能を果たしますが、その細胞は隣に必ず細胞がありますからその細胞と細胞を結びつけ支持する細胞が2つ目の結合組織(支持組織)を作っています。言い換えると、細胞同士を支え合っている組織が結合組織とも言えるので、支持組織と言っても良いのです。次の3つ目の筋組織は骨格筋のように本来運動やるために特殊化した細胞組織もありますが、それ以外にあらゆる器官、例えば消化器官の蠕動も筋肉の働きですから、また分泌液を出すのも筋肉の働きですが、運動するために用いることはできません。4つ目の神経組織は脳細胞や脊髄細胞のように特化した神経細胞もありますが、他の神経以外の全ての特化した器官も神経がなければ働きようがないのです。このように器官と組織は重複して存在するのみならず、1つの器官が4つの支持組織を含んでいることもあるのです。無理矢理4つの組織と10前後の器官を漠然と区物する必要がないと考えられます。それではなぜ、このような混乱が起こるのでしょうか?答えは簡単です。細胞は1つ1つは分化して出来上がりますが、器官そのものは分化した器官ではなくて分化細胞が集まって出来た新しい機能を持っている細胞集団なのです。したがって質の違う細胞とその細胞が集まった結果出来上がった細胞集団を新たに組織や器官に無理に分けようとするので混乱が生じるのです。私が医学生の時に組織学を勉強しましたがその当時、組織学(Histology)とは、主に光学顕微鏡などを用いて人体の微細な細胞構造を観察し考察する学問と習いました。かつ解剖学の目的はメスを使って目で見るマクロの観察であり、組織学は顕微鏡で見るミクロの世界を観察するものでした。ここにギャップがあるのです。解剖学は目に見える大きな器官を対象にしているので器官学と言っていいのです。一方、組織学は顕微鏡でしか見られない組織を対象にしているので細胞学と言っていいのです。器官学と細胞学の大きなギャップを埋める学問が未だ生まれていないからです。というよりもギャップを埋めるのは4つの支持組織(結合組織)だと考えるとイメージしやすいのです。したがって分化した細胞から最終的に特化した機能を果たす器官が構成される人体の体制としては、器官と支持組織と細胞集団の3つだけでいいのではないかと考えています。つまり、1つ1つの器官を作り上げる細胞集団に対して4つの支持組織(支持器官)が支えているというイメージです。さらに論理を進めていくと支持組織の支持とはどう意味があるのでしょうか?結局は分化した細胞が分化の目的である機能、作用、役割を果たすためにその細胞を生かし続けるためのサポート(支持)、ヘルプ(手助け)をやるために支持組織ができたのです。したがって曖昧な組織の中に1)上皮組織、2)結合組織(支持組織)、3)筋組織、4)神経組織が分類されていますが、実は1)3)4)は2)の1つにまとめてしまえばいいのです。結合組織という意味は細胞と細胞を結びつけるだけの組織だと限定してしまったためにますます組織の意味全体が混乱してしまったのです。というよりも4つの組織を1つにまとめた支持組織を支持器官とすべきなのです。なぜかと言うと、1)の上皮組織も3)の筋組織も4)の神経組織も必ずそれぞれの組織の細胞を結びつける結合組織が必要であるからです。したがって人間の体制を階層化する時に、器官というのは同じ機能を持っている細胞の集まりですから、1)の上皮組織は上皮器官、3)の筋組織も筋肉器官、4)神経組織も神経器官に変えるべきなのです。最後の2)の結合組織も支持器官と変えるべきなのです。もちろん同時に曖昧な器官系という言葉も廃止して新たなる人間の体制(organization)を構築すべきです。松本式体制は非常に簡略になります。1番上は個体であり、その次の2番目は器官であり、最後は3番目は細胞である3つの階層(階級)を体制にするのです。新たなる主なる器官は9つの器官から成り立ち、1)中枢神経系器官、2)循環器器官、3)呼吸器官、4)消化器官、5)泌尿器官、6)生殖器官、7)内分泌器官、8)免疫器官、9)支持器官の9つに分けるのです。これらの器官はその器官の働きに相応しい分化をした細胞集団が集合したものであります。例えば3)の呼吸器官に関して言うと気管細胞と肺胞細胞と支持細胞の3つから出来ていると考えると非常にわかり安くなります。ただし、支持細胞が多様な仕事をすることになります。その支持細胞の働きについてはこれから下に詳しく書きましょう。
そんな訳で結合組織というのを支持組織と言い換える本もあります。結合組織と支持組織と言う観点でもう一度、支持組織かつ結合組織を勉強し直しましょう。支持組織である結合組織である、狭義の結合組織(Connective tissue)と、特殊に分化した結合組織である1)軟骨組織と2)骨組織と3)血液と4)リンパに分け支持組織と言います。広義に解釈し、支持組織のことを結合組織と言ってもかまわないどころか支持器官と言った方が理解しやすいのです。個体発生学的には中胚葉に由来し、身体の内部構造を保持する役割を持ちます。支持組織(支持器官)の細胞は、自身の作り出した豊富な細胞間質(細胞の間)に埋もれて散在しています。
結合組織(支持器官)を構成するものには1)の固定細胞には①線維芽細胞(Fibroblasts)と②細網細胞(Reticular cells)と③脂肪細胞(Adipose cells)の3つがあります。2)の自由(遊走)細胞には①マクロファージ(組織球または大食細胞は英語でMacrophages)や②肥満細胞(Mast cells)や③形質細胞 (Plasma cells)や④リンパ球(Lymphoid cells)や⑤顆粒性白血球(Granulocytes)の5つの免疫系の血球が含まれます。その次に3)の細胞外基質は英語でExtra-cellular matrixといいますが、①基質(Ground substance)と②線維状タンパク質の2つがあります。まず①の基質(Ground substance)は水和した多糖類のゲルであり、このゲルはさらに細かく3つに分けられます。基質は別の英語でmatrixともいいます。1つはヒアルロン酸やコンドロイチン硫酸などのGlycos-amino-glycans(GAG)と2つ目はProteo-glycansであり上のGAGと、コア(核)になるタンパク質が共有結合したものです。glycan(グリカン)はポリサッカライド(poly-saccharide)ともいいます。saccharide(サッカライド)は多糖の意味です。3つ目はGlyco-proteinsでFibronectinやLamininなどが含まれます。その次に②の線維状タンパク質には基質の中に埋め込まれていますが2種類あります。1つ目のコラーゲン(Collagen)にはtype Iとtype III があります。type I は膠原線維(Collagen fibers)であります。type III は細網線維(Reticular fibers)であります。2つ目のエラスチン(Elastin)は弾性線維(Elastic fibers)となります。
結合組織(支持器官)の分類をやりましょう。結合組織は大きく2つに分けられます。1)の固有の結合組織(線維性結合組織)と2)の非固有(変わり者)の結合組織の2つに分けられます。1)の固有の結合組織(線維性結合組織)は①疎性結合組織(Loose connective tissue)と②密性(強靭)結合組織に分けられます。密性(強靭)結合組織は線維の方向が平行のものをDense regular connective tissueといいます。線維が二次元・三次元に交錯するものをDense irregular connective tissueといいます。2)の非固有(変わり者)の結合組織は①膠様組織(Gelatinous tissue)と②細網組織(Reticular tissue)と③脂肪組織(Adipose tissue)に分けられます。
軟骨組織の分類をやりましょう。大きく1)硝子軟骨(Hyaline cartilage)と2)弾性軟骨(Elastic cartilage)と3)線維軟骨(Fibro-cartilage)の3つに分けられます。まず1)の硝子軟骨(Hyaline cartilage)は プロテオグリカンの集合やコンドロネクチンという糖タンパク質でできたき基質に、線維状タンパク質としてtype II collagenが埋まっています。この基質(マトリックス)は石灰化することもあります。基質(マトリックス)内にある軟骨小腔に軟骨細胞(chondro-cytes)という固定細胞があります。これら全体を軟骨膜(peri-chondorium)(外層はtype I collagen、内層はchondro-genic cells)が覆っています。2)の弾性軟骨(Elastic cartilage )は弾性線維の弾力のある軟骨です。3)の線維軟骨(Fibro-cartilage)は硝子軟骨と密性結合組織の中間型、type I collagenを含んでいます。
骨組織の説明をしましょう。ハイドロキシ-アパタイト(水酸化リン灰石)の結晶体で構成される硬い無機性基質とコンドロイチン硫酸(硫酸結合型プロテオグリカン)の粘液状の有機性基質とtype I collagenなどがハイドロキシ-アパタイト(水酸化リン灰石)に埋まってマトリックスを構成しています。基質に含まれる無機分子としてカルシウムとマグネシウムが重要です。骨組織の細胞としては、骨芽細胞(Osteo-blasts)と骨細胞(Osteo-cytes)があり、骨芽細胞(Osteo-blasts)は有機性骨基質を盛んに産生し、そこに石灰沈着が起こって層板状の無機性基質ができます。骨細胞は、骨芽細胞が自ら作った骨基質の中に埋まってもはや骨基質形成能を失ったものであり、骨小腔はBone cavities と言い、別名lacunae(空隙)と言われる腔内に骨細胞があります。もう1種の細胞として、多核で巨大な破骨細胞(Osteo-clasts)があり、これは骨基質融解を起こします。骨組織は軟骨組織と同様、結合組織である骨膜(perio-steum)に覆われていますが、これに含まれるシャーピー線維(Sharpey’s fibers)はtype I collagenで出来ており骨組織に密にくっついています。
支持組織の最後に血液とリンパについて勉強しましょう。驚くことに血液とリンパも支持組織の1つであり、結合組織の1つであるのです。もうすでにご存じのように血液とリンパ液には赤血球(Erythrocytes)と血小板(Blood platelets は別名Thrombocytes)と白血球(Leukocytes)の3種類があります。白血球は無顆粒白血球(Agranular leukocytes)と顆粒白血球(Granular leukocytes)の2つに分けられます。無顆粒白血球(Agranular leukocytes)にはリンパ球(lymphocytes)と単球(monocytes)の2つがあり、顆粒白血球(Granular leukocytes)には好中球(neutrophils)と好酸球(eosinophils)と好塩基球(basophils)の3つがあることは熟知されているでしょう。
さぁ以上で長い長い4つの1)上皮組織、2)結合組織(支持組織)、3)筋組織、4)神経組織の勉強と考察は終わっておきましょう。オプジーボの副作用の話に戻りましょう。 オプジーボの副作用が起こった組織や器官は全てで21あります。その21種類の全ての組織の多くの細胞に傷害が生じ組織に病気が生じたためです。それは細胞に感染したヘルペスをオプジーボがPD-1を発現した活性化キラーT細胞にオプジーボが結合することによってキラーT細胞がヘルペス感染細胞をも殺してしまったために殺された細胞の正常な機能が発揮できなくなったために生じた副作用が1400というこの世にある病気の全てを生み出してしまったのです。なぜこの1400という膨大な副作用が出たのかを説明するために実は詳しく詳しく詳しすぎる程に細胞と器官と上皮組織と結合組織と筋組織と神経組織について書いたのです。言うまでもなく、特化した細胞が生命を維持するのに絶対必要な細胞に感染したヘルペスウイルスをオプジーボを抗がん剤として使うことによってガン細胞もヘルペス感染細胞をも認識した数多くのキラーT細胞が両方とも殺してしまった結果、ガン細胞も減ったのですが、同時に特別な機能を持った様々な細胞が殺されすぎてしまった結果、副作用が出てしまったのです。オプジーボの投与によってキラーT細胞が殺したのは何も器官でもなく組織でもなく細胞そのものを殺したことによって副作用が出たのです。1400種類の副作用はまるで器官系による異常によって生じたと思う人もいますがそれは間違いです。生命にとって必須な細胞はいくつか潰れると最後は死ぬのは当たり前なのです。だから2014年7月4日から2019年9月30日までに117人もが死んでしまったのです。ところが、副作用が1400をも出たのはおかしいと思いませんか?だって人間の特化した器官は10何種類であり、かつ特化した組織は精々220種類であるにも関わらず、なぜ1400も副作用が出たのでしょうか?答えは簡単です。上述したように、支持組織(結合組織)というのはあらゆる器官に共通であるということを私は強調しました。つまり、別の器官であっても共通の支持組織が数多くの同じ役割を果たす細胞で出来ています。その共通な細胞にヘルペスウイルスが感染しているのでそれぞれの器官別の副作用はその共通な細胞がキラーT細胞によって殺されることによって支持細胞(支持器官)も崩壊し、器官が異なりますが同じ殺された支持細胞は同じ仕事をしていましたからそれぞれ器官別に同じ病名がつけられることになったためです。
今日はここまで。2019/12/3
なぜ遺伝する癌があるのでしょうか?なぜ癌が起こるのでしょうか?遺伝子のレベルで説明しましょう。
1)発癌性を獲得した癌原遺伝子(proto-oncogene)を癌遺伝子(oncogene)と言います。発癌性ウイルス(レトロウイルス)に含まれるのは癌原遺伝子(proto-oncogene)ではなくて正に癌原遺伝子(proto-oncogene)が癌遺伝子(oncogene)になってしまった遺伝子であります。
2)進化の中で人間に感染したレトロウイルスの oncogeneが人間の遺伝子に入り込んで遺伝する癌遺伝子(oncogene)を持ってしまったためです。
3)あるいは、人体の遺伝子が突然変異で癌遺伝子(oncogene)になってしまった人体に感染したレトロウイルスが人間の遺伝子からこの癌遺伝子(oncogene)を持ち出して発癌性レトロウイルスになってしまった可能性があります。この発癌性ウイルス(レトロウイルス)を獲得した遺伝子が再び正常な人体の遺伝子に取り込まれた可能性もあります。レトロウイルスによる発癌の分子機構については後で詳しく書きます。
4)遺伝する癌と言う言い方はおかしいのです。遺伝するのは癌そのままではなくて癌になりやすい性質(cancer susceptibility )なのです。この癌になりやすい性質を持って生れた人の遺伝子に複数の突然変異が加わって癌になるのです。例えば、癌が発症するのに3個の突然変異が必要であれば、遺伝する癌、正しくは高発癌性遺伝性疾患については3個の突然変異のうち、1個だけが親から子に伝わるので癌になりやすり性質(cancer susceptibility )を持って生れてくるということです。
5)いわゆる遺伝する癌は癌全体の1%を占めます。最初に見つかったのは網膜芽細胞腫の遺伝子であり、網膜芽細胞腫は英語でretino-blastomaであり、略語でRbと言われる癌でありますが、この遺伝性腫瘍の原因となる遺伝子はRb1という遺伝子です。Rb遺伝子は癌抑制遺伝子の一つであり、細胞周期がS期へ移行するのを抑制している他、現在では多くの癌の発症に関与しているのです。S期とは英語でsynthetic phaseと書き、S期は核のDNAの複製がおこる時期のことです。癌を抑制するRb遺伝子はS期に癌遺伝子が含んだDNAの複製の際に癌になる遺伝子を複製してしまうと癌細胞が増えていきます。癌遺伝子の複製を抑制するための遺伝子ですからRbを癌抑制遺伝子というのです。
いわゆる遺伝する癌であるRbの遺伝様式には他の遺伝子の遺伝とは違った興味ある特徴があります。突然変異したRb1アレル(対立遺伝子)をaとし、突然変異をしていないRb1アレル(対立遺伝子)をAとすれば患者の遺伝形質はヘテロのAaになります。本来、突然変異したaは機能的には劣性なのですが優性遺伝をするのです。つまりヘテロであれば劣性遺伝子であるaが癌細胞という表現形質になるのはaaのホモになるべきなのですが遺伝しやすい癌の性質を持っているaは、aが1個でもあれば癌のリスクは高まり癌になってしまうのでaの伝わり方は優性遺伝子となってしまうのです。しかし、発癌に至るにはもう片方のAが欠失してAa(ヘテロ)がaになるか、または突然変異してAa(ヘテロ)がaa(ホモ)になる必要があります。遺伝子の組み合わせがこの2つがホモ接合性のaaになることをヘテロ接合性の喪失といい、英語でloss of hetero-zygosityといい、略語でLOHといいます。このLOHは、癌抑制遺伝子全般に見られる共通の性質であります。
それでは全ての癌抑制遺伝子はLOH(ヘテロ接合性の喪失)が起こっているのでしょうか?まず癌が起こるためには2種類の遺伝子の突然変異が絶対に必要なのはご存じでしょう。1つ目は細胞の増殖(遺伝子の複製)の機能を持ちすぎてしまって細胞を増殖させる遺伝子の突然変異が起こり、かつ、2つ目にその過剰な増殖(遺伝子の複製)の機能にストップをかける機能を持っている抑制遺伝子の突然変異が同時に起こる必要があるのです。遺伝子の複製を無限にさせる癌遺伝子(oncogene)が増え続けようとしても抑制癌遺伝子が正常である限りは絶対に癌細胞は生まれません。なぜならば増殖が抑制されるからです。一方、抑制遺伝子が突然変異を起こして抑制する機能が喪失しても、土台、増殖しない限りは元々抑制遺伝子は不必要な遺伝子であるからです。この論理を進めていくと癌抑制遺伝子さえ正常であり続ければ癌細胞(癌)が生じたり増えたりすることは絶対にないのです。というのは、よく言われることでありますが、癌は自動車のアクセルとブレーキとして次のように表現します。自動車のアクセルを踏みつけることが癌の増殖遺伝子の働きであり、一方自動車のブレーキは癌を増殖させない抑制遺伝子の働きに例えられます。このたとえは実はまちがっているのです。というのは自動車のアクセルというのは自動車を動かすときにアクセルを踏みます。止めるときにブレーキを踏みます。それでは人間の細胞は必要に応じで正常に増殖を繰り返しているだけですから、細胞に異常が起こらなければ抑制遺伝子が働く必要はありません。しかしながら自動車は正常な運転を行うときでも踏み続ける必要があります。自動車を止めるときにはブレーキが必要です。アクセルの異常があるからブレーキを使っているのではありません。つまり、細胞の抑制遺伝子は異常があって初めて働き始めるのです、しかし正常な自動車を動かす必要がなくなるので自動車を止めるためにブレーキを使っているだけなのです。言い換えると、細胞に異常がない限りは絶対に抑制遺伝子はいらないのです。ところが自動車は正常であるためにはアクセルもブレーキも必ずいつも必要なのです。
だからLOHというのは細胞が異常になったときに初めて必要となるのです。癌の発生の2段回説はある意味では言い得て妙でありまして、ガンになるのはまず1段階目のむやみに増殖するという段階だけでは癌にならないことを意味しています。癌になるためには2段階目のがん抑制遺伝子の働きが絶対いります。この2段階目の抑制遺伝子が同時に働らかなくなって初めて癌になるのが癌の2段回説といってもいいのです。ところが実は正しくは癌の1段階説というべきです。癌はがん抑制遺伝子が異常になった時のみ生じるからです。論理的には癌抑制遺伝子が正常である限りはガンは起きないからです。したがって私はこの説を松本式癌の1段階説と名づけています。アハハ!
LOHというのは、簡単に言うと原因はともかく増殖しすぎた癌細胞が増えないようにするがん抑制遺伝子が抑制する能力を失ったことを意味します。LOHというのはloss of hetero-zygosity(ヘテロ接合性の喪失)であり、遺伝子の対立遺伝子(アレル)のレベルの観点で見た話ですがこの対立遺伝子の機能と言う観点からは癌細胞の増殖を防ぐ機能を失ったということですから、もっとわかりやすく英語で書けばloss of tumor suppressor gene functionとなり、日本語ではがん抑制遺伝子機能喪失と書くべきなのです。この機能が失われたら増殖遺伝子の異常を持った細胞は全て癌になるのでがん抑制遺伝子が異常になった時にのみ全ての(大多数の)がん抑制遺伝子に共通する機能喪失がLOHとして見られるのです。最後にまとめるとLOHは、ヘテロ接合性の喪失であり機能的にはガン増殖を抑えることができなくなり、癌が出現するのです。
がん抑制遺伝子であるのにLOH(loss of hetero-zygosity)が見られずに片方の突然変異だけで機能を失うことがあるのです。がん抑制遺伝子の代表格はTP53であり、このTP53が作らせるタンパクはかの有名な転写因子であるp53であります。全ての癌を合わせたうちの約半数はTP53の突然変異を伴っています。なぜ、このような現象がよりによってがん抑制遺伝子の変異によって作られたp53に起こるのでしょうか?それはp53がサブユニットが4つ集まった四量体で1個の機能単位であるためにサブユニットの1個に異常があるだけで転写因子としての機能を失うからです。このような性質をドミナントネガティブといいます。英語でdominant negativeといい、日本語で優性阻害と訳します。遺伝学の用語で遺伝子に変異が起こった際に、変異型の遺伝子産物であるタンパク質などが正常型の遺伝子産物よりも量が多かったり、または正常型の産物を阻害する働きを持つなどの理由で、変異型の遺伝子産物の働きが優性になることです。特に、例えば転写因子のp53の変異型の遺伝子と正常型の遺伝子の産物が複合体を形成する場合に起こるのです。このドミナントネガティブはLOHとは全く異なる作用を示すのです。
ここで遺伝子が突然変異をして発癌を生じる3種類のタイプをまとめておきましょう。遺伝子のミューテーション(突然変異)が癌の原因であると常々言っていますが、どのようにして遺伝子の変わり方の3つのタイプを書きましょう。まずⅠ)遺伝子の機能を失わせる変異が起こった時、Ⅱ)遺伝子の機能を変化させてしまう変異が起こった時、Ⅲ)タンパク質の過剰生産を起こす変異が生じた時の3つです。
Ⅰ)の遺伝子の機能を失わせる変異が起こった時は3つの場合があります。
1)欠失。遺伝子の欠失とは、遺伝子の一部または全部を失う変異であり、これを遺伝子の欠失といい、英語でgene deletionと言います。欠失(Deletion)とは、染色体または、DNAの塩基配列の一部が失われることであります。多くの遺伝病の原因の一つであり、また原癌遺伝子や癌抑制遺伝子に起きれば、異常たんぱくが多量に産生され癌となります。欠失部分のため、減数分裂において、完全に対合することが出来なく、はみ出したループをつくり、対合出来なくなると、染色体の一部が欠損することによって生じる染色体欠失症候群となり、重度の先天奇形と有意な知能および身体障害が生じる可能性のみならず、先天性心疾患を合併し、胸腺低形成・無形成による免疫低下、口蓋裂・軟口蓋閉鎖不全、鼻声、低カルシウム血症などを合併することがあります。
2)ナンセンスコドン。ナンセンスコドンはアミノ酸を指定しないので意味のないコドンと言う意味で意味なしコドンといい、このコドンでアミノ酸の転写は終わってしまうので終止コドンともいいます。4つの塩基(A、T、G、C)のどれかが変化してしまうと終止コドンが生じることがあります。終止コドンとは、遺伝暗号を構成する64種のコドンのうち、対応するアミノ酸がなく、最終産物である蛋白質の生合成を停止させるために使われているので終止コドンといいます。コドンと言うのは3つの塩基(三つ組みの塩基)で1つのアミノ酸を決める暗号です。核ゲノムから転写されるmRNA上のコードでは、UAA、UAG、UGAの3種があります。
3)フレームシフト突然変異というのは、塩基の欠失または挿入が起こり、三つ組みの読み枠(コドンの枠)がずれた時に三つ組みの塩基が変わってしまうのでその結果生じる突然変異です。これは塩基対置換よりも影響が非常に大きいのです。塩基対置換とは、あるヌクレオチド(塩基)が別のヌクレオチド(塩基)に置き換わる遺伝子の配列の1つの塩基だけが変わるので点突然変異(point mutation)とか1塩基置換とも言われます。一つの塩基対の一箇所が変化したDNA分子を生じるので、違ったアミノ酸ができ、違ったタンパク質が作られ、タンパク質の機能が失われることになります。というのも、大幅に遺伝暗号(三つ組みの読み枠)がずれ、アミノ酸が変わるだけでなく、終止コドンなどもずれてしまうためなのです。
Ⅱ)の遺伝子の機能を変化させてしまう時の変異には2種類あります。
1)ミスセンス変異。ミスセンス突然変異とはコドン内の塩基の置換によって異なったアミノ酸残基が合成中のポリペプチド鎖に入り、異常蛋白質が産生されます。1点の塩基が変わるだけなので点突然変異の一つです。このミスセンス変異の代表が鎌状赤血球貧血症であります。鎌状赤血球貧血の原因は、遺伝子点突然変異により、11番染色体にあるヘモグロビンβ鎖の6番目のアミノ酸に置換が生じるためです。そこには本来はグルタミン酸が入るのですが、バリンがその代わりに入ってヘモグロビンが合成されます。鎌状赤血球症は遺伝性の貧血病で、赤血球の形状が鎌状になり酸素運搬機能が低下して起こる貧血症です。ほとんどが黒人に発症し主にアフリカ、地中海沿岸、中近東、インド北部で見られます。常染色体不完全優性遺伝をします。不完全優性(incomplete dominance )とは、完全優性に対し,対立遺伝子間の優劣関係が明瞭でなく,不完全な場合をいいます。ヘテロ (Aa) でも,一方の形質 (a) が完全に隠されてしまうことはなく,しかし他方のホモ (AA) の場合よりも,形質 (A) の発現が劣り,中間形質になり,中間雑種と呼ばれます。遺伝子型がホモ接合型の場合、常時発症しているのでたいていは成人前に死亡するのですが、遺伝子型がヘテロ接合型(Aa) の場合、低酸素状態でのみ発症するので通常の日常生活は営めます。
2)染色体の転座による変化させる変異
人間は父親と母親からそれぞれ23対の染色体にのった遺伝子を2セット受け継ぎます。ところが、染色体に突然変異が起こることがあります。
突然変異 ~染色体突然変異 染色体突然変異は染色体異常 (chromosome aberration) と呼ばれ、下の図の模式図に示されたようにAの正常な1対の黒い染色体2本と1対の白い染色体2本を見て下さい。黒い棒の2本は1対の正常な染色体であり、白い棒は別の1対の正常な染色体です。さらにアルファベットの小文字のa、b、c、d、e、f、g、h、iは正常な遺伝子座(違った遺伝子がある場所)を示しています。Aの図は正常な染色体を示していますが、残りのB、C、D、E、Fは染色体の構造的異常かつ、形態的異常を持った例であります。はところがBの欠失の2種類の白と黒の2種類の染色体はAの正常とは異なっているのはお分かりでしょう。染色体の構造的、形態的異常としてB、C、D、E、Fがあるのです。正常なAと比較しながらB、C、D、E、Fを観察して下さい。まずBの欠失 (deficiency)は染色体の一部が消失した図です。1つの白い染色体はh、iを欠如していますね。次のCの重複 (duplication)は白い部分の繰り返しが起った重複 (duplication)を示しています。つまり白いi、hが2回繰り返していますね。次にDの相互転座 (reciprocal translocation)は2本の染色体がそれぞれ切断して切り目同士がつなぎ目同士になって遺伝子座が変ってしまった転座 (translocation)の例です。というのは切り目の黒いcが白いgと結びつき、白い切り目のfが黒い切り目のbと結びついていますね。Eの逆位 (inversion) は白い染色体が2か所で切断されて、その中間部分が逆になって再結合した逆位 (inversion)です。というのも元の白いf、g、hはh、g、fとなっていますね。最後のFの切断 (breakage) は白い染色体のfとgの間が切れて切断されたままの状態ですから切断 (breakage) の例であります。皆さん、どうしてこのような事態が起こると思いますか?なぜ、このような染色体異常が出現するのでしょうか?一言でいえば、生殖細胞である精子と卵子が受精する際に減数分裂(miosis)という特別な遺伝子の複製と細胞分裂を行うからです。この特別な減数分裂をする時に相同染色体が対合する時に遺伝子(遺伝子座)同士を乗り換えをするときに生じるのです。この話について書けばいくらでも書けますが皆さんには難しすぎます。無茶苦茶面白いのでいずれチャンスがあれば書くつもりです。

以上、5つの染色体異常の中で発癌に関係する一番大きな染色体異常は相互転座です。この相互転座をやることによって生まれた染色体をフィラデルフィア染色体といい、慢性骨髄性白血病や急性リンパ性白血病に見られる染色体の異常であります。フィラデルフィア染色体は英語でPhiladelphia chromosomeといい、略してPh染色体といいます。22番染色体と9番染色体間での相互転座によって、c-ablとbcrという遺伝子が融合し、異常なタンパク質を生じます。造血幹細胞を無制限に増殖させます。c-ablとbcrという遺伝子が融合してしまうと、以前は急性リンパ性白血病や急性期転化した慢性骨髄性白血病の強力な予後不良因子でありましたが、現在は一部の点突然変異を起こしたものだけが予後不良とされています。というのは、この染色体により作られる酵素(abl-bcrチロシンキナーゼ)の働きを特異的に抑える分子標的薬が開発されているからです。
もう少しフィラデルフィア染色体について詳しく説明しましょう。ヒトの染色体は23対46本ありますが、フィラデルフィア(Ph)染色体は9番目と22番目の染色体が途中から切れて入れ替わり、つながって相互転座したためであることは既に説明しました。22番染色体と9番染色体間の2つの染色体がつながるとき、それぞれの切り口にあるBCR遺伝子とABL遺伝子が融合し、BCR-ABL遺伝子が新しく生じます。BCR-ABL遺伝子によってつくられるBcr-Abl蛋白(チロシンキナーゼ)は、白血病細胞を増やす指令を絶え間なく出し続けるため、体内で白血病細胞が増え続けるのです。このような転座型融合遺伝子産物であるBcr-Abl蛋白(チロシンキナーゼ)によって引き起こされたのが白血病であります。
Ⅲ)タンパク質の過剰生産を起こす変異による発癌

1)染色体の転座によって遺伝子の調節因子が入れ替わることがあるのです。タンパク質の過剰生産を起こす変異は染色体転座が原因であるのが多いのです。転座によってプロモーターなどの調節因子などが別のものに入れ替わってしまうだけなので、遺伝子の翻訳領域では変異が起こらないことが多いのです。原癌遺伝子で癌が多いのはⅡ)の遺伝子の機能を変化させてしまう時の変異と、Ⅲ)のタンパク質の過剰生産を起こす変異のタイプの2つです。癌原遺伝子はがん抑制遺伝子よりずっと種類が多く、その中でⅢ)のタンパク質の過剰生産を起こす変異が圧倒的に多いのです。染色体転座で生じる血球の癌である白血病と固形腫瘍と染色体転座で生じる血球の癌である白血病の違いについて述べておきましょう。固形腫癌に比べて血球の癌である白血病は少ない遺伝子変異の回数で発症します。その白血病で多く見られる異常のひとつが既に説明した染色体転座です。染色体転座の結果、あるタンパク質が異常な量で合成されたり、あるいはまったく新しいタンパク質(融合タンパク質)が合成されたりします。これらのタンパク質が細胞内の秩序を乱すことが、細胞の癌化につながるのです。
癌が一番起こりやすいのは実はこのⅢ)によるタンパク質の過剰生産か、まったく新しいタンパク質(融合タンパク質)が合成されて生じる癌なのです。ちなみに難しい話になりますが、フィラデルフィア染色体は22番染色体と9番染色体間での相互転座によって新しい融合タンパク質であるBcr-Abl蛋白(チロシンキナーゼ)によって引き起こされたのが急性リンパ性白血病(ALL)です。同じことがサイクリンD1というタンパクの過剰発現が非常の多くの癌細胞で認められます。サイクリンD1というのは元々癌原遺伝子として見つかったものであります。かつて白血病の原因遺伝子がBCL1とか、あるいは副甲状腺腫の原因である遺伝子がPRAD1であるとされていたのですが、実はサイクリンD1の遺伝子であることが分かったんです。サイクリンD1は英語でCyclin D1と書き、ヒトではCCND1遺伝子によってコードされるタンパク質です。ですから現在でもBCL1という遺伝子の名前はCCND1遺伝子の別名として使われています。
遺伝性腫瘍の原因遺伝子とその他のできやすい癌をまとめて表にしましょう。遺伝性腫瘍(遺伝する癌)は全体の癌の1%を占めます。機能的には劣性なのに優性遺伝をします。LOH(loss of hetero-zygosity)は既に述べましたが、がん抑制遺伝子全般に共通する性質です。
| 疾患名 | 原因遺伝子 | その他のできやすい癌 |
| Ⅰ.がん抑制遺伝子の異常 | ||
| 1)家族性大腸腺腫症 | APC | 胃癌、十二指腸癌、デスモイド腫瘍 |
| 2)網膜芽細胞腫 | RB | 骨肉腫、肉腫 |
| 3)ウィルムス腫瘍 | WT1 | |
| 4)リィーフラウメニ症候群(骨軟部肉腫) | TP53 | 乳癌、急性白血病、脳腫瘍、副腎皮質腫瘍 |
| 5)神経線維腫症1型 | NF1 | |
| 6)神経線維腫症2型 | NF2 | |
| 7)フォン・ヒッペリンドー病(脳腫瘍) | VHL | 網膜血管腫、小脳血管芽細胞腫、のう胞、腫瘍 |
| 8)家族性悪性黒色腫 | p16 | 膵癌 |
| 9)家族性皮膚基質細胞癌症候群 | PTC | |
| 10)外発性外骨腫 | EXT1 | |
| EXT2 | ||
| 9)Ⅱ.癌遺伝子の異常 | ||
| 1)多発性内分泌腺腫症 | ret | 甲状腺髄様癌、副甲状腺機能亢進症 |
| Ⅲ. DNA修復遺伝子の異常 | ||
| 1)遺伝性乳癌、卵巣癌(HBOC) | BRCA1 | 前立腺癌、膵臓癌 |
| 2)遺伝性乳癌(HBOC) | BRCA2 | 前立腺癌、膵臓癌 |
| 3)リンチ症候群(家族性非腺腫大腸癌) | MCH2 | |
| MLH1 | 子宮癌、卵巣癌、胃癌、 | |
| PMS1 | 小腸癌、卵巣癌、腎盂、 | |
| PMS2 | 尿管癌 | |
| GTBP | ||
| 4)ウェルナー症候群 | WRN | 骨肉腫、髄膜腫 |
| Ⅳ.その他 | ||
| 1)多発性内分泌腺腫症1型 | MEN1 | 下垂体・膵ランゲルハンス島・副甲状腺腫瘍 |
Ⅰ)の1)のがん抑制遺伝子の異常で生ずる家族性腺腫性ポリポーシスは、腫瘍抑制遺伝子であるAPCは英語でAdenomatous Polyposis Coli(大腸腺腫様ポリポーシス)遺伝子と書き、このAPC遺伝子が変異を起こしています。家族性腺腫性ポリポーシスの患者さんは、一般に20歳以降、数百~数千の結腸ポリープができます。結腸ポリープは、大腸癌に変化する可能性のある 良性腫瘍です。家族性腺腫性ポリポーシスの患者さんは、腹腔内デスモイド腫瘍(軟部組織腫瘍の一種)が高頻度で発生します。デスモイド腫瘍は英語でdesmoid tumorと書き、別名デスモイド型線維腫症ともいいます。デスモイドという名前の由来は、ギリシア語のdesmos(腱のような)から来ており、筋線維芽細胞が主体である黄白色で硬い外観の腫瘍の特徴を表しています。筋線維芽細胞は炎症によりαアクチンを発現するようになり、免疫応答をかねそなえた平滑筋様の細胞へと変化します。創傷治癒機転や組織の線維化に関わっています。デスモイド腫瘍の好発年齢は15~60歳です。遠隔転移を起こすことはありませんが、分類上は良性と悪性の間の中間群腫瘍とされています。デスモイド腫瘍はその発生様式から、90%を占める散発性のものともう1つは家族性腺腫性ポリポーシス(familial adenomatous polyposis; FAP)に関連するデスモイド腫瘍で発生部位は腹腔内が大半を占めます。
眼の構造と物が見えるしくみの絵図

2)の網膜芽細胞腫について説明します。網膜とは眼底(がんてい)と呼ばれる眼の奥一面に広がっている薄い膜状の組織であり、フィルムのような役割を果たしています。角膜を通って瞳孔(どうこう)から眼球内に入った光は、レンズの働きをする水晶体により屈折した後、硝子体(しょうしたい)という卵の白身のような粘り気のある透明の物質を通り、網膜に映し出されます。このとき網膜で感じ取った光の刺激が視神経を通って脳に伝わり、「見える」と認識されます。左図に眼の構造と物が見えるしくみを掲載します。網膜芽細胞腫は網膜に発生する悪性腫瘍(しゅよう)で、網膜芽腫と呼ばれることもあります。乳幼児に多い病気です。網膜に腫瘍ができると視力が低下しますが、乳幼児はまだ、ものが見える、見えないという状態がよくわからず、その状態を伝えられないことから、発見されたときには進行している場合も少なくありません。ある程度進行すると、光が腫瘍に反射して夜のネコの眼のように白く光って見えたり、左右の眼球の向きが合っていない斜視になったりします。その他、まぶたの腫(は)れがみられることもあります。こうした症状に家族が気付いて受診する場合が多く、95%が5歳までに診断されます。早く治療が行われれば生命に関わることは少なく、治癒(ちゆ)させることができます。全国登録の結果では、約9割の患者が、がんの治癒の目安である治療後5年の経過以降も生存しています。遺伝・遺伝子について この腫瘍は、特定の遺伝子(RB1遺伝子)の異常です。たまたま網膜の細胞の遺伝子が傷ついて腫瘍が発生したときは、必ず片眼性であり遺伝することはありません。 体の全ての細胞にこの遺伝子の異常がある場合は原因となる遺伝子が子どもに引き継がれることがあり、その子どもも網膜芽細胞腫にかかる可能性があり、両眼性網膜芽細胞腫の全てと片眼性の10~15%に見られます。またRB1遺伝子の異常は、将来、骨肉腫など別の悪性腫瘍を引き起こす可能性もあるため、注意深く観察する必要があります。
Ⅰ)の3)のウィルムス腫瘍は英語でWilms腫瘍で腎芽腫と呼ばれる小児腎腫瘍の1つです。小児腎腫瘍の中では最も頻度が高く90%を占め、全小児悪性腫瘍においても6%をしめる代表的な腹部悪性腫瘍です。神経芽腫、肝芽腫と並び、小児の3大固形悪性腫瘍のひとつです。WT1遺伝子の片側に変異が生じると腎不全と仮性半陰陽を認めるFraiser症候群をおこし、両側に変異を起こした場合に腎芽腫が発生します。がん抑制遺伝子であるWT1遺伝子、WT2遺伝子が責任遺伝子です。
Ⅰ)の4)のリィーフラウメニ症候群である骨軟部肉腫)は、細胞が癌化を防ぐのに役立つ遺伝子である腫 瘍 抑 制 遺 伝 子 のp53の変異で起こる家族性の遺伝子異常です。この稀なリィーフラウメニ症候群の患者さんは、悪性軟部肉腫を含む様々な悪性腫瘍が発生しやすくなります。
Ⅰ)の5)の神経線維腫症1型は英語でneuro-fibromatosis type1で縮めてNF1と書き、別名レックリングハウゼン病と言われ、カフェ・オ・レ斑と神経線維腫を主徴とし、その他、骨、眼、神経系、副腎、消化管などに多彩な症候を呈する母斑症であり、常染色体性優性の遺伝性疾患です。NF1遺伝子に変異を来した神経線維腫症1型では、Rasの恒常的な活性化のため、Ras/MAPK経路の活性化とPI3K/AKT経路の活性化を生じ、神経線維腫が出現します。1型神経線維腫症(NF1)遺伝子は,Ras 蛋白によって変換されるシグナルを抑制する蛋白であるニューロフィブロミンをコードしています。ニューロフィブロミン(neuro-fibromin)は、Ras蛋白の機能を制御して細胞増殖や細胞死を抑制することにより、腫瘍の発生と増殖を抑制します。皮膚の神経線維腫は思春期頃より全身に多発します。この他末梢神経内の神経線維腫(nodular plexiform neurofibroma)や、び漫性の神経線維腫(diffuse plexiform neurofibroma)がみられることもあります。悪性末梢神経鞘腫瘍は末梢神経から発生する肉腫で患者の2~4%に生じます。その他、多様な症候が見れます。
Ⅰ)の6)の神経線維腫症2型は英語で neuro-fibromatosis type2と書き、略してNF2です。この病気の責任遺伝子はmerlin2のタンパクを作り出す遺伝子で、merlinは腫瘍抑制因子として働きます。神経線維腫症2型では、merlinの遺伝子に異常が生じ、正常なmerlinができないために発症します。神経線維腫症2型の発症年齢は様々ですが、10~20代の発症が多いのです。両側聴神経鞘腫と多数の神経系腫瘍が生じ、最も多い症状は、聴神経鞘腫による難聴・ふらつきで、脊髄神経鞘腫による手足のしびれ・知覚低下・脱力もおこる。その他に、頭痛、顔面神経麻痺、顔面のしびれ、歩行障害や小脳失調、痙攣、半身麻痺、視力障害、嚥下障害や構音障害などの様々な症状を伴うことがあります。
Ⅰ)の7)のフォン・ヒッペリンドー病(脳腫瘍)は英語でvon Hippel-Lindau病と書き、略してVHLになります。小脳や脊髄,脳幹部の血管芽腫に,網膜の血管芽腫,腎嚢腫や腎細胞癌,膵嚢腫,副睾丸嚢腫などのいくつかが合併すればフォン・ヒッペル・リンドウ病と呼ばれる珍しい遺伝性疾患です。
Ⅱ)の1)の多発性内分泌腺腫症は英語でMultiple endocrine adenomatosisとなり、略してMENです。MENは複数の内分泌臓器および非内分泌臓器に良性、悪性の腫瘍が多発する症候群で、MEN1とMEN2の2疾患に分けられます。MEN1では副甲状腺機能亢進症、下垂体腺腫、膵内分泌腫瘍が三大病変であり、他に副腎や皮膚、胸腺などにも腫瘍が発生します。MEN2は甲状腺髄様癌、副腎褐色細胞腫、副甲状腺機能亢進症が三大病変で、MEN2Bとよばれる亜型では眼瞼や口唇、舌に粘膜神経腫を合併します。MEN1(多発性内分泌腫瘍症1型)の大部分は腫瘍抑制遺伝子MEN1のRETの変異とMEN2(多発性内分泌腫瘍症2型)は癌原遺伝子 RETの変異に起因します。RETの遺伝子についてはすぐ後で書きます。ただしこうした遺伝子変異によって特定の臓器に腫瘍が形成される機序はいまだ不明な点があります。最近MEN1の一部症例の原因としてCDKN1B(サイクリン依存性キナーゼ阻害因子1bのp27やKip1)やCDKN2C(サイクリン依存性キナーゼ阻害因子2Cのp18やCDK4を阻害)遺伝子の変異によるものです。MEN2およびFMTCはfamilial medullary thyroid carcinomaで日本語で家族性甲状腺髄様癌は,いずれも常染色体優性遺伝疾患であり,原因遺伝子はRETと名づけられた遺伝子(RET遺伝子)です.RET遺伝子は,染色体 10q11.2 に位置しています。10q11.2 は10番染色体の領域が1のバンドの1の2の意味です。これについては遺伝子が染色体のどの場所にあるかを明示する表示法です。後で詳しく書きます。このRET遺伝子はグリア細胞株由来神経栄養因子、英語でglial cell line-derived neurotrophic factorと書き、略してGDNFをリガンドとするチロシンキナーゼ受容体をコードしています.このGDNF(グリア細胞株由来神経栄養因子)は、ヒトではGDNF遺伝子によってコードされるタンパク質で、かつ多くの種類のニューロンの生存を強力に促進するにもかかわらずタンパクとしては小さなタンパク質の1つです。
Ⅲ)の1)の遺伝性乳癌、卵巣癌があり、英語でhereditary breast and ovarian cancer syndrome であり、頭字語で略してHBOCです。HBOCはBRCAの生殖細胞系列の変異に起因する乳癌および卵巣癌をはじめとする遺伝子性癌の症候群であり,HBOC は遺伝性乳癌卵巣癌とも呼称され、常染色体優性遺伝形式を示します。HBOC の原因遺伝子はBRCA1やBRCA2の変異した遺伝子です。BRCA1やBRCA2は損傷したDNAの修復を担うタンパク質を生成する癌抑制遺伝子です。これらの遺伝子の仕事はDNA 二本鎖切断の相同組み換えによる修復やチェックポイント機能(後述)による細胞周期(後述)を制御したり,多くの転写因子の補助因子としての機能もあり、さらに細胞死(アポトーシス)をもたらします。BRCA1 とBRCA2 の構造と機能における共通点は、1)精巣と胸腺で強く発現し、かつ乳腺や卵巣でも発現しています。2)核内でBRCA1とBRCA2 によるDNA 損傷修復に関与しています。3)細胞分裂の制御にも関与しています。BRCA1とBRCA2 の相違点は、1)BRCA1 は,ユビキチンリガーゼ(E3)(後述)活性を持っています。BRCA1 はBARD1(後述) とともにヘテロダイマーを形成して,ユビキチンリガーゼを構成する。この活性が,乳癌発生抑制を行います。2)BRCA1 は,p53 やRNA ポリメラーゼII に結合し,転写制御に関与しています。3)BRCA1は,M期に中心体に局在する。BRCA2 は,G1 後期からM 期前期にかけて中心体に局在し,ヌクレオフォスミン,ROCK2,γ—チュブリン,プレクチンなど多くのタンパク質と相互作用して,中心体の複製やポジショニングを制御するのです。4)BRCA1 は,クロマチンリモデリングに関わります。
細胞周期とは、英語でcell cycleといい、1個の細胞が増殖する時に、つまり2倍になるときに1個の細胞がたどる一連の順序立った出来事です。 チェックポイント機能、別名、細胞周期チェックポイントと言います。細胞が増殖する時にDNAを複製する必要があります。このDNAがダメージを受けた時にDNAが正常になるまで細胞周期の進行を一時的に中止するための仕組みです。チェックポイントとというのは異常があるかないかの監視する所です。
ユビキチンは76個のアミノ酸からなるタンパク質で、他のタンパク質の修飾に用いられ、タンパク質分解、DNA修復、翻訳調節、シグナル伝達などさまざまな生命現象に関わり、至る所にあるのでこの名前が付きました。というのはubiquitous(ユビキタス)という英語で「いたるところ」という意味があるからです。進化的にあらゆる種が持っているという保存性が高く、すべての真核生物でほとんど同じアミノ酸配列をもっています。
ユビキチンリガーゼ(E3)は別名E3ユビキチンリガーゼといい、英語でubiquitin ligaseと書きます。リガーゼ(ligase)はシンテターゼと呼ばれ、ATPなどの高エネルギー化合物の加水分解に共役して触媒作用を発揮して新たなる化合物を合成する酵素であります。ユビキチンリガーゼ(E3)はユビキチンが結合したE2ユビキチン結合酵素を呼び寄せ、タンパク質の基質を認識し、E2から基質へのユビキチンの転移を助ける合成酵素です。もしくは直接的に触媒する合成酵素タンパク質です。E3リガーゼは、48番のリジン残基を介して連結されたユビキチンの鎖を基質に付加してポリユビキチン化し、プロテアソームによる破壊の標的になります。しかしながら、他の多くのタイプの連結も可能であり、それによってタンパク質の活性、相互作用、または局在が変化します。E3リガーゼによるユビキチン化は、細胞の移動、DNA修復、シグナル伝達など多様な活動を調節しており、細胞生物学において極めて重要な作用です。また、E3リガーゼは細胞周期の制御においても主要な因子であり、サイクリンやサイクリン依存性キナーゼ阻害因子の分解に関与しています。ヒトゲノムには600種類以上のE3リガーゼがコードされており、とてつもない基質多様性が可能となっています。
BARD1は英語でBRCA1-associated RING domain protein 1と書きます。遺伝性乳がんの感受性遺伝子BRCA1とBRCA2は、組換え型DNA修復の初期段階に機能します。BRCA1はBARD1と共に一本鎖DNAの形成を助け、次に、そこに別の複合体であるBRCA2–PALB2が結合して、中心的なDNA鎖交換因子RAD51の装填を促進します。Partner and localizer of BRCA2の頭字語略がPALB2です。PALB2はBRCA2のパートナー(相手)およびローカライザー(局在化)は、ヒトではPALB2遺伝子によってコードされているタンパク質です。
ヌクレオフォスミンは英語でNucleo-fos-minで略してNPMです。NPM(ヌクレオフォスミン)は核小体に存在し、増殖や細胞分裂の制御に関係するリン酸化蛋白(キナーゼ)です。リボソーム生合成、中心体複製、細胞周期、アポトーシス、細胞分化などの機能を有した核タンパク質です。
ROCK2はRho associated coiled-coil containing protein kinase 2と書きます。ROCK2は遍在的に発現するセリンスレオニンキナーゼであり、核に局在化し、細胞質分裂、平滑筋収縮、アクチンストレス線維や接着点形成、c-fos血清応答配列の活性化を制御します。Rhoは低分子量GTP結合蛋白質の一つで、GTPを結合した活性化型とGDPを結合した不活化型の間を往復して細胞内の分子スイッチとして働いています。Rhoは細胞質分裂、細胞移動、神経突起の退縮、平滑筋の収縮、細胞周期のG1-S期進行、細胞の癌化などに働きます。Rhoの本質的な機能は、細胞のなかで時空間特異的にアクチン細胞骨格を形成し、他の分子が働く舞台を提供することです。
γ—チュブリンは真核生物の細胞内にあるタンパク質であり、微小管や中心体を形成しています。また中心体にはγ-チューブリンがあって微小管形成において重要な役割を演じています。
プレクチンは英語でplectinと書きます。ほぼすべての哺乳類の細胞に見つかる巨大なタンパク質で、細胞骨格の3つの主要な構成要素である1)アクチンマイクロフィラメント、2)微小管、3)中間径フィラメントの3つの要素の間の連結部として機能します。1)のアクチンマイクロフィラメント は別名アクチンフィラメントとかマイクロフィラメントと呼ばれます。さらにプレクチンは、異なる細胞を構造的に連結している細胞膜のジャンクションと細胞骨格をも結合します。
最近若い女性で乳癌が増え出しています。さらに詳しくBRCA1とBRCA2の遺伝子について詳しく勉強していきましょう。特に2013年5月14日付けのNYタイムズに掲載された両乳房の切除手術をかの有名な女優のアンジェリーナ・ジョリーのニュースに震えた若い女性が沢山いたはずです。がん発生のリスクを抑えるために予防として両乳房の切除手術を受けたというのだ。乳がんと卵巣がんの発生率が高くなるBRCA1という遺伝子に異変があることに気付きました。医師によると、彼女が乳がんになる確立は87%で、卵巣がんになる確立は50%だと言われたそうです。今回の手術により、彼女のがんの発生率は5%以下になったのです。アンジェリーナは、母親を56歳の時に乳がんで亡くしています。このようにBRCA1やBRCA2の遺伝子変異が遺伝性のものであることが全世界に報道されたのです。さらに若い女性に乳癌が増えているのでもっと分かりやすく詳しく遺伝性癌である乳癌について解説しましょう。
遺伝性癌であるHBOCがどのようにして遺伝性癌になるのか説明しましょう。
HBOC(hereditary breast and ovarian cancer syndrome)にみられるBRCA1遺伝子とBRCA2遺伝子の病的な変異は、親から子へ2分の1(50%)の確率で受け継がれます。BRCA遺伝子のアリルに変異があっても、もう一方のアリルに変異が起こらなければ乳癌や卵巣癌にはなりません。BRCA1遺伝子は17番染色体に存在し、BRCA2遺伝子は13番染色体に存在しています。下の図を見てください。

BRCA遺伝子が結婚した父と母から子に伝わり、かつ生まれた子供が新たに結婚した後にどのように孫まで伝わるかを下に示します。変異のある遺伝子というのは癌遺伝子に変異したBRCA1かもしくはBRCA2を持っています。ご存じのように黄色い2本の棒は父親からもらった染色体と母親からもらった染色体を示しています。子供は父と母から1本ずつの染色体を受け継ぐのでその組み合わせは2×2で4種類ができますね。この図では結婚しているのは3人だけですね。この図は要するに変異したBRCAが伝わる確率は2分の1であると示しているだけです。子供は4人生まれた時の変異したBRCAが伝わるのが2分の1であるということを1例として示しているのです。

それでは正常なBRCA遺伝子はどんな働きを持っているのでしょうか?
BRCA遺伝子は、誰もが持っている遺伝子の1つで、DNAの傷を修復して、細胞が癌化することを抑える働きがあります。このような働きを持つ遺伝子を癌抑制遺伝子といいます。からだの設計図であるDNAは、紫外線や化学物質やレトロウイルスやヘルペスウイルスなどによって日常的に傷つけられています。HBOC の方では、生まれつき2本の染色体にある1つのBRCA遺伝子の働きが失われているため、もう一方のBRCA遺伝子も傷つけられてしまうとDNAの正常な修復が妨げられ、乳がんや卵巣がんになるのです。このようにHBOCのように、遺伝的な要因が原因であるものを遺伝性乳癌といいます。もちろん、遺伝性の乳がんがすべてHBOCが原因であるわけではありません。実は乳がんと関連がある遺伝子 遺伝性の乳がんがすべてHBOCというわけではありません。乳がんに関連のある遺伝子としては次のようなものが知られています。これらの遺伝子は癌原遺伝子と言われる細胞を無限に増殖させようとしている遺伝子と異常に増殖することをさせまいとするがん抑制遺伝子のどちらかであります。乳癌に関わる遺伝子はほとんどが癌抑制遺伝子であります。したがって乳癌は遺伝性癌と言えます。

Ⅲ)の3)のリンチ症候群は別名、家族性非腺腫大腸癌といわれ、大腸がんの5~10%は、遺伝的な要因が強く関与しています。遺伝性大腸がんの中でよく知られているのが、家族性大腸腺腫症(Familial Adenomatous Polyposis、略してFAP)がありますが、最も頻度が高いものがリンチ症候群です。家族性大腸腺腫症(FAP)は、通常大腸に100個以上の腺腫が見られるため、臨床的に診断されやすい遺伝性腫瘍です。一方、リンチ症候群は、発症する個々のがんに臨床的に識別できるような明確な特徴が少ないのです。リンチ症候群では、大腸がん以外の子宮内膜がん(子宮体がん)や卵巣がんの発症リスクが高くなります。リンチ症候群は、常染色体優性遺伝形式をとるので、原因遺伝子にリンチ症候群の病的変異がある時は、その人のこどもには性別に関わらず1/2(50%)の確率で同じ病的変異が受け継がることはすでに上の絵で述べました。 Ⅲ)の4)のウェルナー症候群は英語でWerner syndrome と書き、常染色体劣性の遺伝性疾患であり、思春期以降に発症し、白髪、白内障などさまざまな老化徴候が出現し、代表的な早老症候群の一つであります。ウェルナー症候群(Werner syndrome)は若くして白内障や白毛、脱毛などの老化が見られるので早老症と呼ばれます。がんや動脈硬化のため40歳半ばで死亡します。日本の推定患者数は約2,000名であり、世界で一番多く6割が日本人であります。原因遺伝子が第8染色体短腕上に存在するRecQ型のDNAヘリカーゼ(Werner syndrome protein、略してWRNヘリカーゼ)のホモ接合体変異です。1994年に同定されましたが、早老機序は未解明で根治療法もなく、難治性皮膚潰瘍に伴う下肢切断や悪性腫瘍、糖尿病のため、重篤な後遺症に苦しんでいます。症状は20歳代以降、白髪や脱毛などの毛髪変化、白内障、高調性の嗄声、腱など軟部組織の石灰化、皮膚の萎縮や角化・潰瘍、四肢の筋・軟部組織の萎縮、高インスリン血症を伴う耐糖能障害、性腺機能低下症が見られ、低身長である場合が多いのです。 Ⅳ)の1)多発性内分泌腺腫症は英語でMultiple Endocrine Neoplasiaと書き、略してMENであり,MENには1型と2型があります。Neoplasiaは腫瘍と訳し、tumorと同じ意味です。MEN1型は3種類の腫瘍である1)副甲状腺の過形成またはときに腺腫,2)膵島細胞および、3)下垂体の3つの腫瘍を同時に持っている遺伝性症候群です。多発性内分泌腺腫瘍症1型ではメニン(MENIN)と名づけられた遺伝子に変異があります。メニンという名前はMENと言う癌を起こす変異した遺伝子ですからメニンと名づけられたのです。メニンは癌抑制遺伝子に分類されます。十二指腸ガストリノーマ,前腸のカルチノイド腫瘍,良性副腎腺腫,および脂肪腫も起こします。最も多い臨床的特徴は,副甲状腺機能亢進症と亢進した副甲状腺が作らせるカルシウムが血中に増える高カルシウム血症です。遺伝子スクリーニングがキャリアの検出に使用される。診断はホルモン検査および画像検査による。可能なときには腫瘍を外科的に切除する。MEN 1の遺伝子の変異は500種類もあります。メニンはがん抑制遺伝子です。 ちなみに多発性内分泌腺腫瘍症2型(MEN2)でエムイーエヌツーと読みます。レット(RET)と名づけられた遺伝子に変異が認められます。レット(RET)は癌遺伝子に分類されます。MEN2は主に内分泌臓器(ホルモンを作る臓器)が冒される病気です。MEN2の患者は甲状腺や副腎、副甲状腺に腫瘍ができたり機能亢進(必要以上にホルモンを産生・分泌する状態)が起きたりします。
さあ、ここでさらに難しいオプジーボの副作用について解明せざるを得ません。オプジーボの点滴静注によって引き起こされる副作用にとんでもない副作用があります。22種類のオプジーボによる副作用で最も説明が困難である14番目の良性、悪性および詳細不明の新生物(嚢胞およびポリープを含む)が58種類もあることです。癌を治すために使ったオプジーボが新たなる癌を作るなどというのは驚天動地の出来事ですね。まず、この癌(良性腫瘍も含む)や癌に関わる病気の全てを列挙しましょう。次に58種類の癌の中で聞きなれない興味ある副作用としての癌の実態をまず勉強しましょう。なぜこのような不可解な癌が生じるのかについて最後に考察しましょう。
1)急性白血病、2)急性前骨髄球白血病、3)成人T細胞リンパ腫・白血病、4)膀胱癌、5)乳癌、6)慢性骨髄性白血病、7)結腸癌、8)胃癌、9)皮膚血管腫、10)頭蓋内腫瘍出血、11)ケラトアカントーマ、12)喉頭癌、13)結膜の悪性新生物、14)悪性腹水、15)メラノサイト性母斑、16)骨転移、17)肝転移、18)肺転移、19)リンパ節転移、20)骨髄異形成症候群、21)悪性新生物、22)膵癌、23)悪性心膜炎、24)真性多血症、25)化膿性肉芽腫、26)直腸癌、27)直腸S状結腸癌、28)皮膚乳頭腫、29)皮膚有棘細胞癌、30)腫瘍性塞栓症、31)腫瘍フレア、32)腫瘍疼痛、33)子宮平滑筋腫、34)筋転移、35)腫瘍出血、36)肝癌破裂、37)悪性新生物進行、38)腹膜転移、39)髄膜転移、40)腫瘍熱、41)癌性リンパ管腫、42)腫瘍壊死、43)出血性腫瘍壊死、44)癌疼痛、45)中枢神経系転移、46)腫瘍随伴症候群、47)唾液腺癌、48)悪性肺浸潤、49)尿管新生物、50)アポクリン腺乳癌、51)肝脾T細胞リンパ腫、52)腫瘍破裂、53)腫瘍周囲浮腫、54)肝癌、55)リンパ腫性乳頭状嚢胞腺腫、56)腫瘍偽性進行、57)腫瘍空洞形成、58)腫瘍のハイパープログレッション
11)のケラト-アカントーマとは、偽癌性軟属腫とも呼ばれ、急速に成長する直径2cm程度の腫瘍です。有棘細胞癌という皮膚悪性腫瘍と似ていますが、自然退縮傾向のある良性腫瘍です。ケラトアカントーマは,硬い円形の結節で,境界部には急な傾斜があり,中央には角質塊を入れた特徴的なクレーター(噴火口に似た形状のくぼみ)がみられます。自然消退するものですが,高分化型の有棘細胞癌である時もあります。大半の専門医は,この種の病変は消退傾向を示す高分化型の有棘細胞癌であると考えています。発生は急速であり、1~2カ月以内に最大まで成長し,その大きさは典型例では1~3cmでありますが,ときに5cmを超えることもあります。好発部位は露光部,顔面,前腕,および手背です。数カ月のうちに自然消退が始まることもありますが,必ず消退するというわけではありません。先程、ケラト-アカントーマは高分化型の有棘細胞癌であると考えている専門医が多いと書きましたが、それでは分化とか未分化とは何でしょうか?まず細胞は、増殖する時に自分のDNAと全く同じDNAを複製(コピー)するのみならず、DNA以外の細胞小器官の全てを複製した後に細胞を分裂させ全く同じ細胞を作ります。これを死ぬまで規則正しい周期を守り繰り返すのです。これを細胞周期といいます。この細胞周期が正しく繰り返されるように監視する機構があり、これを細胞周期チェックポイントといいます。遺伝子や染色体に異常な変化が生じた場合,細胞は複製あるいは分裂をはじめる前に一時的に細胞周期を停止しその修復をやります.損傷が修復出来た場合は複製の後、分裂を再開しますが,修復不可能な場合は細胞死を誘導することにより,損傷細胞を組織から除去する作業が行われます.最近、細胞の腫瘍化はこのような細胞周期におけるチェックポイントを構成する分子の機能不全が原因となって生じることが明らかになりました.癌細胞は細胞増殖が極めて活発に速く行われるために、かつ細胞周期のチェックポイントも働かなくなるため、新しい細胞が十分に成熟することができない幼若化した細胞が多くみられます。この結果、低分化細胞や未分化細胞と言われる未熟な細胞が見られるようになりました。一般に成熟度が高い癌細胞は成熟し切っているのでこれ以上の変化が必要ないので分化度が高い癌細胞はそれ以上成長のための変化がないので比較的悪性度が低いのです。ところが反対に、成熟しきっていない分化の度合いが低い癌ほどこれから変化が大きくなる可能性が高くなるので悪性度が高く、かつ転移や再発が多く見られる傾向があります。
13)結膜の悪性新生物 眼部は、眼球と眼付属器の眼瞼(がんけん)や結膜や眼窩(がんか)や涙腺などがあり、それぞれ異なった多種多様の腫瘍が生じますが、小さな領域で頻度も低いものです。結膜腫瘍は白目に生じる腫瘍で、良性と悪性があります。腫瘍の種類により、年齢、好発部位、性状に特徴がみられます。隆起が表面に露出しているものや、透明な結膜下に透けて見えるもの、赤いもの、黒いものなどなどさまざまです。良性と悪性の判別は、ある程度推測が可能ですが、確定診断には病理診断が必要になります。手術は局所麻酔下で片眼約20分程度です。白目と言われる結膜にも癌ができることを知っておいてください。言い換えると、人体を構成する60兆の細胞の全てに癌ができると考えて下さい。癌の原因はたばこであるとか放射線であるとか紫外線であるとか言われますが、ニコチンも放射線も紫外線も届かないところで癌が生じます。癌学者は異口同音に細胞の遺伝子の突然変異によるものだと言います。私はこの突然変異が起こすのは全ての人が罹患しており、殺しきれなくてかつ全ての細胞に感染する事ができるヘルペスが遺伝子に引き起こすトランスフォーメーション(遺伝子形質転換)によるものだと考えています。今私がオプジーボが起こす癌についてこのように詳しく勉強しているのはあらゆる癌はヘルペスによって起こされることを証明するための第一段階にすぎないのです。
14)の悪性腹水は英語でmalignant ascitesであり、悪性腫瘍の影響によって生じた腹腔内の異常な液体貯留です。悪性腹水の原因となる癌種としては、卵巣癌が多く、大腸癌、胃癌、膵臓癌、子宮体癌、乳癌、原発不明癌などです。腫瘍細胞から産生される増殖因子である血管内皮増殖因子、英語でvascular endothelial growth factor(VEGF)などによって起こされる腹膜血管新生や血管透過性亢進や肝転移や合併する肝硬変による門脈圧亢進と腫瘍などがリンパ管閉塞を起こすためです。全腹水患者の10%程度が悪性腹水です。悪性腹水を合併した場合、平均予後4か月未満と言われますが、卵巣癌やリンパ腫が原因である場合には、化学療法が効果的でより長い予後となる場合もあります。腹膜血管新生や透過性亢進による腹水では浸出性腹水によるものであり、門脈圧亢進の場合は滲出性腹水が、リンパ管閉塞による腹水では乳び性の腹水となります。腹水の原因病態の頻度は、腹膜播種(53%)、多発肝転移(13%)、腹膜播種+多発肝転移(13%)、乳び腹水(6.7%)と報告されています。 乳び腹水は癌摘除術の際のリンパ節廓清術後の乳糜腹水は手術操作で太いリンパ管や乳糜槽を損傷することにより腸管から吸収された高濃度の脂肪やタンパク質、免疫グロブリンを含むリンパ液(乳糜)が腹腔内に流出する疾患です。
乳糜は英語でchyleといいます。脂肪あるいは遊離脂肪酸が乳化しリンパ液に混ざった乳白色の体液が乳糜です。乳糜は、脂肪を多く含む食事が小腸で消化される際に形成されるもので、乳糜管と呼ばれるリンパ管に取り込まれる脂肪や遊離脂肪酸です。
15)メラノサイト性母斑はほくろの医学専門用語です。ほくろは医学的には、色素細胞母斑(しきそさいぼうぼはん)とか色素性母斑(しきそせいぼはん)とか母斑細胞母斑(ぼはんさいぼうぼはん)などと呼ばれます。ほくろは、色素細胞(メラノサイト)というメラニン色素をつくる細胞が変化した母斑細胞と呼ばれる細胞のかたまりです。最近はダーモ-スコピーという拡大鏡での診断が有用です。ただほくろ自体は良性ですが、皮膚の悪性腫瘍のなかでも悪性度が高い悪性黒色腫(メラノーマ)と見分けがつきにくいものも時々あります。とくに日本人で悪性黒色腫の発生が多いのは、成人の手のひらや足の裏です。いずれにしろ白人に比べて極めて少ないのがメラノーマです。
23)悪性心膜炎 進行癌患者にまれに合併するのが癌性(悪性)心膜炎であり予後が悪い癌です。特に進行性の癌が心嚢(または心膜腔)に達すると心嚢液が増加し、初期は無症状でありますが,次第に心嚢液が増え,右心室が圧迫され循環障害が現れます。すると患者は身の置き所のない倦怠感に苦しむようになります。これが癌性の心タンポナーデであり,心嚢液を取り除かないと循環不全で死にます。心タンポナーデとは、心臓を取り巻く2層の袋(心内膜と心外膜)の間に体液などの血液が貯留し、心臓が圧迫され、血液を送り出す心臓のポンプ機能が阻害されて循環不全となります。心膜穿刺で心嚢液を体外に排出すると立ち所に軽快するため,心膜穿刺は他の如何なる循環器治療よりも患者から感謝されます。
24)真性多血症は、血液細胞の増殖に重要な役割を担っているJAK2という遺伝子に異常が起こることで、赤血球などの血液細胞が過剰に増殖し血液が濃くなる病気です。JAK2(Janus Activating Kinase 2)とは、血液細胞の増殖や分化を調節するサイトカインシグナルの伝達を担う細胞質型チロシンキナーゼです。タンパク質のリン酸化されるアミノ酸残基はチロシン,セリン,スレオニンの3つでありますが,チロシン残基を特異的にリン酸化する酵素をチロシンキナーゼと呼びます。チロシンキナーゼは細胞の多様なシグナル伝達に関与しますが,細胞膜表面に存在しリガンドが結合することによって活性化する受容体型と細胞内に存在する非受容体型に大きく分類され、非受容体型を細胞質型チロシンキナーゼと呼びます。アミノ酸残基とはたんぱく質分子上で、そのたんぱく質を構成しているアミノ酸の1単位に当たる部分です。もっと詳しく言うとペプチド(タンパク質)は,一般に(a)が連続的にn個つながっている式で表されますが,このアミノ酸由来の構成単位(b)をアミノ酸残基といいます.アミノ酸残基というのはアミノ酸そのものではなく,アミノ酸から水を除いた残りという意味で残基と言います.CについているRは側鎖という意味のResidueの略語です。


上にα-アミノ酸の構造を図示します。タンパク質を構成するアミノ酸は、アミノ基(-NH2)とカルボキシル基(-COOH)が同一の炭素原子に結合したα-アミノ酸です。Rは側鎖を表します。このアミノ酸が隣のアミノ酸のアミノ基とカルボキシル基が結合して水を失ってペプチド結合が連続的につくられるのです。上の図のアミノ残基がnが10個以内であればペプチドといい、10個以上であればタンパクというのです。
本論に戻りましょう。血液が濃くなると、血管内で血の塊(血栓)ができやすくなるため、血栓症を発症しやすくなります。 心筋梗塞や脳卒中を発症して初めて真性多血症と診断されることもあります。真性多血症は英語でPoly-cythemia veraといい、骨髄増殖性腫瘍(MPN)のひとつで、造血幹細胞の後天的な遺伝子異常、つまり先ほど述べたようにJAK2に異常が起こり、そのために過剰増殖によって血液中の赤血球数および循環血液量の絶対的増加をきたす疾患であり、また同時に白血球や血小板も増加し全血球が増加していることが多いのです。Poly-cythemia veraは略してPVと言われ、赤血病とも呼ばれます。vera はラテン語 verus = trueの意味でcythemia は血血症(ちけっしょう)という意味であり、Poly は多いという意味で多血症となります。絶対赤血球量の著明な増加が起こります。年間発症率は10万人あたり0.2-2人程度の稀な疾患であり、患者の多くは中高年男性であるが、少ないながらも若年者や女性も発症します。私の患者さんは中年女性です。2005年にJAK2キナーゼに関わる遺伝子の変異が発見され、2011年現在ではJAK2キナーゼに関わる遺伝子の変異によるエリスロポエチン受容体の異常が原因とされています。エリスロポエチンは英語でErythro-poietinで略はEPOで、赤血球の産生を促進する造血因子の一つで造血ホルモンや造血サイトカインとも言われます。受容体の異常が原因であるために、他の多血症とは違い、赤血球を増やす因子であるエリスロポエチンの血中濃度は逆に低値であることが多いのです。血球が増え血液の粘度が高まることで様々な症状が現れ、無治療で放っておくと診断後の平均寿命は18ヶ月程度でありますが、瀉血を中心にして抗がん剤や抗血小板剤を適宜使用する治療によって、多くの患者では通常の生活を送り永らえることができます。コントロールは比較的容易な疾患であるが、根本的な治療法はないと言われていますがこれも骨髄でヘルペスウイルスが赤血球の幹細胞に入り込んでJAK2遺伝子を異常にしたためです。したがって大量に抗ヘルペス剤を投与しかつ漢方煎じ薬を大量に飲めば根治可能なのです。
25)化膿性肉芽腫は、最も微細な血管である毛細血管が異常増殖することで発生する隆起した腫瘍で、周囲の組織に腫れが生じます。患部は肉質で湿っているか、かさぶた状になっており、わずかに盛り上がり、鮮やかな赤または赤褐色に変色しています。 この隆起は、通常は皮膚にけがをした後に急速に現れます。この化膿性肉芽腫もヘルペスが原因ですから典型的には、直径約0.5~2センチメートルで、皮膚の表面から盛り上がります。痛みはありませんが、ほぼ全体が毛細血管でできているため、押したりひっかいたりするとよく出血します。毛細血管とは英語でcapillary vesselといい, 太さは5〜20μm、細動脈と細静脈とを結ぶ網目状の血管で最も細い血管(5〜20μm)であり、多くは7μm前後で赤血球がようやくすり抜けられます。毛細血管は内皮細胞と基底膜のみからなり、平滑筋はありません。毛細血管壁の内皮細胞と基底膜のすきまを通して、血管内の血液中と組織間で、栄養素、酸素、二酸化炭素、老廃物などの全ての物質交換が行われます。基底膜は英語でbasement membraneといい、血管の内皮細胞を含む上皮細胞層と間質細胞層などの間に存在する薄い膜状をした細胞外マトリックスであり、基底膜には細胞はありません。膜といっても、生体膜とは異なり脂質は含まれていません。細胞側から順に、透明板、緻密板、線維細網板の3層構造から成り立っています。化膿性肉芽腫の原因も不明とされていますが、実は化膿性肉芽腫も毛細血管の内皮細胞に感染したヘルペスによるものです。
28)皮膚乳頭腫というのは所謂イボです。イボは、皮膚の表面から盛り上がった小さなできものに対して用いられる名称でイボの中で最も多いのは、ウイルス感染でできるイボで、ウイルス性疣贅(ゆうぜい)と呼ばれます。ウイルス性疣贅にもいくつかのタイプがありますが、最も頻繁に見かけるのが表面のざらざらしたイボで、尋常性疣贅(じんじょうせいゆうぜい)と呼ばれるものです。ほかに、皮膚からほとんど盛り上がらない青年性扁平疣贅(せいねんせいへんぺいゆうぜい)などがあります。手足にできるイボはあまり盛り上がらないので、タコや魚の目と見分けがつきにくいです。今述べたようにイボの原因はヒト乳頭腫(にゅうとうしゅ)ウイルスが皮膚に感染してできます。小さな傷などからウイルスが入り込むためです。感染した細胞がどんどん増えて、皮膚の表面に盛り上がってきたものがイボです。周囲の皮膚にうつりますし、人にも伝染する原因となります。ちなみにタコ、うおのめは両方とも足底、手足の指の間、足関節など一定の場所に摩擦や圧迫などの刺激が繰り返し加わることにより、角質が増殖して皮膚が厚く硬くなる病気です。たこは圧迫の加わる場所が盛り上がっているもので胼胝(べんち)と呼ばれるのに対して、うおのめは、平らで魚の目のように見えるもので俗に鶏眼(けいがん)と呼んでいます。
29)皮膚有棘細胞癌 有棘細胞癌は 日本人に多い皮膚癌の1つです。皮膚は表面に近い部分から表皮、真皮、その深部の皮下組織の3つの層から出来ています。表皮はさらに表面側から順に、角質層、顆粒層(かりゅうそう)、有棘層(ゆうきょくそう)、基底層(きていそう)の4層に分けられます。表皮最下層である基底層は真皮と接しています。真皮には、血管、神経、毛嚢(もうのう)、脂腺、汗腺、立毛筋などの組織(器官)があります。有棘細胞癌は、表皮の中間層を占める有棘層を構成する細胞から発生する癌です。 皮膚癌(皮膚悪性腫瘍)は、このような皮膚を構成する細胞から発生する癌です。発生した場所や癌細胞の種類によって区分されます。有棘細胞癌の誘因は紫外線です。特に中波長紫外線(UV-B:ultraviolet B)は皮膚がんの発生の原因であります。短期間に大量の紫外線を浴びたり、子どもの頃からの紫外線の影響でも癌が発生します。高齢化に伴って、顔や首、手の甲など日光のあたる部分の有棘細胞癌は増えています。先ほど述べたヒト乳頭腫ウイルスは子宮頸癌などの原因でありますが、皮膚の有棘細胞癌の発症にも関わっています。有棘細胞癌になる前病変として、日光角化症、ボーエン病があります。
31)腫瘍フレアは英語でTumor flareと書き、flareというのは元来病気などが突発するという意味であり、病気の突発とか激発とか急性増悪とか発赤という意味です。したがって腫瘍フレアというのは腫瘍の状態が急激に増悪するという意味です。どのような時に腫瘍が増悪するのでしょうか?例えば、抗腫瘍剤として用いる抗エストロゲン剤や抗アンドロゲン剤やその他のホルモン剤の治療を開始したことで直接関係して生じる一連の悪化徴候および症状を特徴とする状態を腫瘍フレアといいます。症状や徴候には腫瘍痛、眼に見える部位にある腫瘍の炎症、高カルシウム血症、び漫性の骨痛、他の電解質異常などが含まれます。言うまでもなく腫瘍痛とか骨痛はヘルペスによるものですがほとんどの腫瘍フレアというものはヘルペスが関与しています。腫瘍フレアの急性増悪の度合いを段階的にGradeとして1から5まで分けています。Grade1は軽度の疼痛はありますが機能障害はありません。Grade2は中等度の疼痛のために機能障害はありますが日常生活には支障がありません。Grade3は高度の疼痛により機能障害があり日常生活にも支障があります。Grade4は活動も動作も不能です。最後はGrade5で死亡となります。高カルシウム血症とは,血清総カルシウム濃度が10.4mg/dL(2.60mmol/L)を上回るか,または血清イオン化カルシウム濃度が5.2mg/dL(1.30mmol/L)を上回った状態です。主な原因には副甲状腺機能亢進症,ビタミンD中毒,癌などがあります。臨床的特徴には多尿,便秘,筋力低下,錯乱,昏睡が高カルシウム血症でみられます。
それでは癌で高カルシウム(Ca)血症は起こるのでしょう?高カルシウム(Ca)血症は癌患者の約20-30%に見られ予後が不良であることを示します。固形腫瘍患者にも血液腫瘍患者にも認められます。癌に関連した高Ca血症は骨吸収が増加し、骨からカルシウムが血中に放出されるからです。骨吸収は、骨組織の吸収、つまり破骨細胞が骨の組織を破壊してミネラル(カルシウム)を血中に放出するプロセスであり、骨組織から血液にカルシウムが移動します。破骨細胞は、多数のミトコンドリアとリソソームを含む多核細胞です。これらは骨の吸収に関与する細胞です。破骨細胞は通常、骨膜のすぐ下の骨の外層に存在します。
なぜ癌に際して骨吸収が増えるのでしょうか?4つのメカニズムがあります。高カルシウム血症のメカニズムには1)局所性骨溶解性高Ca血症(local osteo-lytic hyper-calcemia:LOH)、2)腫瘍随伴性体液性高Ca血症(humoral hyper-calcemia of malignancy:HHM)、3)腫瘍によるPTH非依存性1,25-dihydroxy-vitamineD 、4)異所性PTH産生の4つです。まず1)の局所性骨溶解性高Ca血症(local osteo-lytic hyper-calcemia:LOH)は、骨融解型転移悪性腫瘍による高Ca血症であり、悪性腫瘍における高Ca血症の原因の20%を占めます。この機序で高Ca血症を起こす固形腫瘍として最も多いのが乳がんであり、肺がんにおいてもしばしば認められます。骨溶解性の転移で認められる骨破壊は最初は破骨細胞によって引き起こされ、腫瘍細胞の直接作用ではないが、腫瘍細胞は破骨細胞の産生や活性を促進する様々な因子を分泌します。次に2)の腫瘍随伴性体液性高Ca血症(humoral hyper-calcemia of malignancy:HHM)は、腫瘍性高Ca血症の原因として80%と最も多いのです。腫瘍が産生するpara-thyroid hormone-related protein(PTHrP)により、骨吸収亢進と腎からのカルシウム再吸収亢進の両者がおこります。肺、頭頸部などの扁平上皮癌や腎細胞がん、膀胱癌、乳癌、卵巣癌などに多いのです。まずPTHとはpara-thyroid hormoneとも言われ、パラトルモン(parathormone)(パラソルモン)とは副甲状腺とか上皮小体といい、英語でpara-thyroidといいます。副甲状腺(上皮小体)から分泌される84アミノ酸から構成されるポリペプチドホルモンであります。 副甲状腺ホルモンは英語でpara-thyroid hormoneで略してPTHといい、上皮小体ホルモンとも呼ばれます。パラトルモンは、血液のカルシウムの濃度を増加させるように働き、逆に甲状腺から分泌されるカルシトニンはカルシウムを減少させるように働きます。パラトルモンは、血中のカルシウム濃度を増加させますが、パラトルモン受容体(PTH受容体)は骨、腸、腎臓の3箇所の臓器に発現が見られます。副甲状腺ホルモンのパラトルモンに類似した物質に副甲状腺ホルモン関連ペプチド(Parathyroid hormone-related peptide, PTHrP)があります。これは141個のアミノ酸からなる蛋白質でありますが、アミノ末端の13残基中6個がパラトルモンと同一であるために生物作用がパラトルモンときわめて類似しています。正常な生体内にも存在するが、悪性腫瘍によって大量に産生されると副甲状腺機能亢進症と類似した症状をきたします。悪性腫瘍による高カルシウム血症の80%以上がPTHrPが原因となります。次に3)の腫瘍によるPTH非依存性1,25-dihydroxy-vitamine D(活性型ビタミンD)の産生が高カルシウム血症の原因であります。ビタミンD(vitamin D)は, カルシフェロールと呼ばれ、脂溶性ビタミンの一種で、抗くる病因子です。活性型ビタミンDは小腸からのカルシウムとリンの吸収を促進するとともに、骨からの骨塩の溶出を促します。また、腎臓ではカルシウムとリンの再吸収を促進し、生体のカルシウムとリンの恒常性の維持に寄与しています。活性型ビタミンDは骨芽細胞を介して骨吸収(骨からのカルシウムの吸収)を司る破骨細胞の形成と分化を促進します。また、表皮細胞、造血細胞など種々の細胞の増殖と分化に関わっています。ビタミンDの欠乏症として小児ではくる病、成人では骨軟化症があります。ビタミンDの腎臓での活性型への変換には、活性型濃度が高くなりすぎないように維持するフィードバック機構が存在するため、極めて大量を連日投与しないかぎり過剰症は起らないが、骨粗鬆症治療薬として用いられている活性型ビタミンDでは、この機構が働かないので、過剰症に注意する必要がある。主な症状は、食欲不振、嘔吐、異所性の石灰化などです。最後の4)の異所性PTH産生腫瘍には肺小細胞癌,卵巣淡明細胞癌、肺扁平上皮癌,甲状腺乳頭癌などがあり、異所性PTH産生機構についても不明です。

PTHは副甲状腺ホルモンのことで、英語で Parathyroid hormone のことです。
高カルシウム血症の症状は、軽度の血清カルシウム値の上昇が12 mg/dLまでは特に慢性的に上昇している場合には無症状です。中等度の血清カルシウム値の上昇が12-14 mg/dLの場合は、多尿、多飲、食欲不振、嘔気、 便秘の症状を呈することがあります。血清カルシウム値が上昇するにしたがって、症状は さらに重篤になり、筋力低下、集中力低下、混乱、 昏迷、昏睡などが出現します。血清総カルシウム濃度の正常範囲は,8.8~10.4mg/dLです。血中総カルシウムの約40%は血漿タンパク(主にアルブミン)と結合しています。
32)腫瘍疼痛
痛みの性質や痛みによる分類は以前詳しく書きました。復讐のつもりで痛みの神経学的分類を表1に示します。特に神経障害痛はヘルペスによって痛覚神経が気づいたためであることはすでに詳しく述べました。さらに侵害受容性疼痛と言われる体性痛や内臓痛にも神経障害痛が関わっていることを知っておいて下さい。というよりも切る、刺す、叩くなどの機械的刺激以外は全てヘルペスウイルスによるものです。しかも侵害受容性疼痛の中の体性痛という語句の体性という意味が明確に定義されていないのが問題です。だから、多くの体性痛というのは正しくは支持器官(組織)や癌の臓器を支配する痛覚神経がヘルペスによって傷害されて生じたものですから神経障害性疼痛にも含まれるべきなのです。とりわけ癌による疼痛は全てヘルペス性神経障害性疼痛なのであります。
なぜ癌の痛みはヘルペスによる痛みなのでしょうか?癌になる人は癌になるまでの長い人生においてストレスが強すぎて免疫を抑え続けている間にヘルペスを他の誰よりも定量に増やし続けた結果です。癌だと宣告されてますますストレスがかかる上に免疫を抑える抗がん剤や放射能を治療で受けている間にもストレスがかかり、ヘルペスがあちこちの細胞に感染し続けます。痛覚を支配する神経細胞にすでに感染していたヘルペスもさらに新たなる神経細胞に増え続け、NK細胞が殺しにかかるとそれが傷として増えていきます。その傷の痛みが正に癌の断末魔の痛みとして全身に感じられるので、その痛みを消すためにモルヒネが必要となるのです。

随伴症状の関連痛とは、病巣の周囲や病巣から離れた場所に発生する痛みを関連痛と呼びます。内臓の癌においても病巣から離れた部位に関連痛が発生します。内臓が痛み刺激を入力する脊髄レベルに同様に痛み刺激を入力する皮膚の痛覚過敏、同じ脊髄レベルに遠心路核をもつ筋肉の収縮に伴う圧痛、交感神経の興奮に伴う皮膚血流の低下や立毛筋の収縮が見られます。上腹部内臓のがんで肩や背中が痛くなること、腎臓と尿路の異常で鼠径部が痛くなったり、骨盤内の腫瘍に伴って腰痛や会陰部の痛みが出現することなどです。私はこの関連痛はヘルペス性神経傷害性関連痛というべきであって最初に痛みが出現するのはやはり神経障害性疼痛によるものです。というのは、腫瘍癌治療は全て免疫を低下させるものですから、その間にあちこちの痛覚神経に増殖します。その後わずかでも免疫が上昇してしまうと神経に増殖しずぎたヘルペスをNK細胞が殺そうとしたときに傷が生じ、その傷を疼痛として感ずるからです。
ちなみに椎体症候群と呼ばれる特徴的な関連痛が、癌の骨転移やとくに脊椎の転移において発生します。頸椎の転移では後頭部や肩甲背部に、腰椎の転移では腸骨や仙腸関節に、さらに仙骨の転移では大腿後面に痛みが見られるのは、これらの後頭部や肩甲背部や、さらに腸骨や仙腸関節や、さらに大腿後面の骨の骨膜には極めて敏感な痛覚神経が存在しているので上述した機序によるヘルペスウイルスとNK細胞との戦いによって痛覚神経が傷が生じたためであります。これらの椎間椎体症候群と呼ばれる関連痛が異性痛(allo-dynia),痛覚過敏(hyper-algesia),痛覚増幅(hyper-pathia)な どと呼ばれものです。この種のいつまでも続く慢性痛が生ずるのは1)の外傷による神経痛,2)の炎症による神経痛、3)の変性による神経痛などによって生じる神経傷害(neuro-pathy)なのであります。これらは全てヘルペスウイルスが関わっていると考えられます。
33)子宮平滑筋腫は、一般に言われる子宮筋腫のことです。子宮は妊娠と出産のための生殖臓器であります。そこで胎児の発育に伴い大きく伸展し、また妊娠出産の際には胎児を押し出すために強い収縮(陣痛)が必要であります。そのため子宮の上方(子宮体部)は伸展性に優れる平滑筋の層で作られています。子宮筋腫はその平滑筋に発生する良性腫瘍の平滑筋腫であり、決して癌ではありません。そして発生や増大には女性ホルモンであるエストロゲンが必要で、閉経前には症状が強かった場合でも閉経後には著明に縮小し問題にならなくなります。同じホルモン依存症の腫瘍でありながら自律的に増殖することのできる悪性の腫瘍である子宮体癌や乳癌とは大きく異なります。
35)腫瘍出血 けがなどで出血をすると、血液中のフィブリノゲンと呼ばれるタンパクが集まって塊(かたまり)を形成して止血します。これをフィブリン塊と呼びます。がんが増殖するときも同様で、癌が周囲の血管を破壊して出血が起こると、血液中のフィブリノゲンが集まり、フィブリン塊をつくります。通常、けがや梗塞(こうそく)、急性炎症などでフィブリン塊ができると、2週間程度で溶けて消失します。それに対し、がんの増殖・出血・フィブリン塊形成という悪性凝固サイクルは、癌がある限り無症状で永続的に起こります。つまり、不溶性フィブリン塊が無症状でずっと存在するのはがんに特徴的です。
36)肝癌破裂 原発性肝臓癌の95%を占める肝細胞癌は初期は無症状ですが破裂した時の突発する激痛も慢性肝炎や肝硬変の方は注意が必要です。肝臓癌には、大腸癌や胃癌などが肝臓に転移した転移性肝臓癌と、肝臓から発癌した原発性肝臓癌とありますが、これらは全く病気の性質が異なり治療法も大きく異なります。原発性肝臓癌には肝細胞がんや胆管細胞癌など数種類に分類されますが、原発性肝臓癌の約95%が肝細胞癌という種類の癌です。肝細胞癌には他の癌にはない特徴があります。特徴として、1)ほとんどが慢性肝炎や肝硬変の肝臓に発癌します。2)一度発癌すると再発を繰り返します。初期は無症状ですが破裂した場合は突発する激痛も症状としては腹痛、黄疸などですが、これらの症状はかなり進行して末期状態にならないと出現しません。比較的初期の段階では全く症状が出現しないため、後述する検査を定期的に受ける必要があります。なお、肝細胞がんは急速に増大すると表面からおなかの中に多量の出血を突然起こすことがあります(肝がん破裂)。その場合は急に激しい腹痛が出現します。 慢性肝炎や肝硬変の方は要注意 肝細胞癌は慢性肝炎や肝硬変に発癌することがほとんどです。そのため肝細胞癌発癌の高リスク群は慢性肝炎や肝硬変の方となり、フォローが大切です。画像検査としては、腹部超音波検査、CT検査、MRI検査が主なものです。これらの画像検査に加え肝細胞癌に特異的な腫瘍マーカーであるAFP、AFPレクチン(L3)分画、PIVKA Ⅱの測定を行います。ただし腫瘍マーカーは必ずしも異常値を呈するとは限らないため、画像検査と腫瘍マーカーとの総合的な診断が必要になります。肝細胞癌は慢性肝炎や肝硬変の肝臓に生じますので、肝細胞癌が発見された時には肝機能は低下しています。そのため肝細胞癌を治療する際には、がん病巣の広がりだけではなく肝機能が問題になります。例えば極めて小さいサイズ(1~2cm)で肝細胞がんが発見されても、肝機能が極めて悪いと最も成績の良い治療法の手術はできません。肝臓癌の治療法は、手術、ラジオ波焼灼療法(RFA)、肝動脈化学塞栓術(TACE)・肝動注化学療法(TAI)、放射線治療、分子標的薬内服などが代表的です。
38)腹膜転移 腹膜播種、播種は種を播くということです。胃や大腸の壁を突き破って癌が顔を出し、そこからお腹の中に直接癌細胞がぱらぱらと散らばってしまい、種を播いたように腹膜に転移巣が形成されるのです。腹膜播種は、腹部超音波検査やCT検査をしてもなかなか最初のうちはわかりません。小さな転移巣が散らばって存在するために、画像上しこりとして全く捕らえられないのです。また、見つかったとしても、治療は困難です。しこりが散らばっているために手術で切除するなどということが不可能なことがほとんどだからです。また、抗がん剤が一旦は効いたとしても再度大きくなってきてしまいます。播種が起こると、腹水がたまることが多いのですが、最も治療が困難なのは腸閉塞です。あちこちにしこりがあるために、腸を閉塞する場所も一箇所では無いことが多いからです。
今年はここで終わります。2019/12/27
39)髄膜転移は脳神経外科の病気です。癌性髄膜炎や髄膜癌腫症の症状は神経障害、頭痛、膀胱・直腸障害 慢性頭痛などでありますが、手術はできないのでQOL英語でquality of lifeで日本語で生活の質の改善しかありません。髄腔内に播種された細胞は髄液循環に乗り、中枢神経系に着床した癌細胞は神経や脳、脊髄で増殖し実質内に進展して種々の脳神経障害や脳症状、脊髄・末梢神経症状を発症させます。Neuro axisに沿って多彩な神経症状を呈するとともに、最終的には体位の問題から延髄近傍の脳槽に細胞が集積、増殖して延髄を傷害して死に至らしめます。Neuro axisとは神経軸と訳し、中枢神経系の軸となるものです。これは、中枢神経系の中での中心から末梢への発生医学的な方向を示します。発生学的発達中、神経軸はさまざまな屈曲によって曲がり、脳と脊髄の成熟した構造を作っていくのです。脳神経の胚発生は、より複雑な構造を構築できるフレームワークを確立していくので、出来上がった成人の脳の構造の理解に役立ちます。症状は以下のとおりです。 12脳神経の単一あるいは複数の神経障害が見られ、例えば複視、末梢性顔面神経麻痺、聴力低下・耳鳴り、嚥下障害が多いのです。さらに髄膜刺激症状である頭痛や四肢の運動障害や知覚障害、神経線維性けいれん、膀胱・直腸障害 造影MRIによる脳・脊髄の髄膜の増強効果、髄液所見(一般所見と細胞の有無を診る)で診断します。髄液細胞診は1度で陰性であっても(陽性率50%)、2度(陽性率80%)、3度(100%)と試みることが重要で、そのたびに陽性度が高くなっていきます。
40)腫瘍熱、はじめに腫瘍熱に遭遇する状況は既に悪性腫瘍の診断がついている場合と、そうでない場合の不明熱の二つがあります。不明熱の原因としては感染症、結合織病・膠原病・血管炎症候群、悪性腫瘍とカテゴリーは様々で、原因疾患も多岐にわたる。血管炎症候群は英語でVasculitis Syndrome であり、自己免疫疾患の一群で、主として血管に炎症の主座がある症候群です。血管炎の分類は障害される血管の大きさによって1)大血管炎と2)中血管炎 と3)小血管炎の3つがあります。1)の大血管炎には高安動脈炎(TA)、巨細胞性動脈炎(GCA)があります。大血管炎の合併が多いコーガン症候群ではいずれのサイズの血管でも病変を起こします。コーガン症候群(Cogan’s syndrome)とは、内耳障害と眼症状を主とする自己免疫性慢性炎症性疾患のひとつです。2)の中血管炎は 中小動脈が傷害されます。結節性多発動脈炎(PAN)、川崎病(KD)、中枢神経限局性血管炎、別名、原発性中枢神経系血管炎(primary angiitis of central nerve system略してPACNS)などがあります。3)の小血管炎にはANCA関連小血管炎(anti-neutrophil cytoplasmic antibody略してANCA、日本語で抗好中球細胞質抗体といいます。)や好酸球性多発血管炎性肉芽腫症、別名アレルギー性肉芽腫性血管炎とかチャーグ・ストラウス症候群(CSS)や多発血管炎性肉芽腫症(granulomatosis with polyangiitis略してGPA)旧称ウェゲナー肉芽腫症(WG)や顕微鏡的多発血管炎(microscopic polyangiitis略してMPA)などがあります。さらに免疫複合体性小血管炎や小動脈、小静脈などの主に小血管の血管壁に免疫グロブリンや補体成分の沈着を伴う血管炎である抗GBM抗体関連疾患(anti-glomerular basement membrane antibody disease日本語で抗糸球体基底膜抗体、略して抗GBM 抗体)旧称 Goodpasture症候群やクリオグロブリン血症性血管炎(cryoglobulinemic vasculitis、略してCV), IgA血管炎(IgAV)(旧称 Henoch-Schonlein紫斑病), 低補体蕁麻疹様血管炎(抗C1q血管炎)があります。クリオグロブリンとは、37℃以下で凝集しそれ以上の温度で溶解する性質をもつ免疫グロブリンのことであり、クリオグロブリン血症性血管炎は、クリオグロブリンによる血栓症およびクリオグロブリンが血管壁に沈着して補体が活性化されることにより生じる免疫複合体性血管炎を主徴とします。
不明熱の中でも腫瘍熱は最後に残る除外診断となります。ところが最近では、地球環境の変化、新興・再興感染症(チフスやマラリアなど)、人口の高齢化、免疫不全宿主の増加、市中感染(市中感染症とは、社会生活をしている健康人に起こる感染症)から院内感染(免疫が落ちた入院患者に生じる弱毒病原体による院内感染症)へのシフト、病気の診断技術の発達と普及(微生物の遺伝子診断、画像診断、臨床検査の効率化など)、新しい疾病単位の確立、医原性要因 (藥物の種類と服用量の増加など)などの新たなる複雑な状況も加わり、不明熱の鑑別診断は膨大なものとなっています。日和見感染症とは、宿主の感染に対する防御能が何らかの原因によって低下した時に、通常ではほとんど病気をおこさないような病原体(弱毒微生物、被病原微生物、平素無害菌)によって引き起こされる感染症であります。日和見感染症を引き起こす要因として、広範な火傷や外傷、中心静脈カテーテル等の器具の使用等の局所的障害、癌・白血病・悪性リンパ腫など悪性腫瘍、膠原病、AIDSなどの疾患、抗腫瘍剤、副腎皮質ステロイドやその他の免疫抑制剤の使用、抗菌剤の長期連用、臓器移植や放射線治療等の医療行為などが挙げられます。日和見感染症は、免疫能が正常である患者に生じる感染症とは異なり、難治性で、しばしば重症化して致死的である場合もあります。日和見感染症を引き起こす病原体としては、メチシリン耐性黄色ブドウ球菌(MRSA)、バンコマイシン耐性腸球菌(Vancomycin Resistant Enterococci略してVRE)等の薬剤耐性菌、緑膿菌、セラチア、クレブシエラ、エンテロバクター等のグラム陰性桿菌、結核菌等の細菌、カンジダ、アスペルギルス、クリプトコッカス、ニューモチスティス等の真菌、トキソプラズマ等の原虫、ヘルペスやサイトメガロ等のウイルスがあります。これらの病原体は、通常は私達の体に常在していて正常な免疫状態では感染症を引き起こさないものであったり(細菌やカンジダ等)、環境中には多数存在しいつも暴露されていますが、健常人では正常な免疫能があるので発病に至らないものであったり(真菌のアスペルギルス等)、過去に不顕性感染し潜在化したが、宿主の免疫能が低下したため増殖して発病するのです。例えば結核菌、ヘルペスやサイトメガロウィルス(CMV)等ですが、このうち、細菌や真菌の感染症は癌化学療法や血液幹細胞移植などによる好中球減少時に起こることが多く、ニューモチスティス肺炎やCMV感染症等は、移植患者や免疫抑制剤の使用による免疫低下状態になると発生しやすくなります。
さてそれでは腫瘍熱はどうして発生するのでしょうか?腫瘍自体から産生されたり、また腫瘍壊死物質を貪食した好中球やマクロファージが産生したインターロイキン1(IL-1)、インターロイキン6 (IL-6)、腫瘍壊死因子(TNF)、インターフェ ロン(IFN)などの発熱性サイトカインが視床下部近傍の血管網の内皮細胞に運ばれ、そこで発熱物資であるプロスタグランジンE2(PGE2)の産生と分泌が促されます。それが体温調節中枢(Pre-optic Anterior Hypothalamus-Poah:PAHP) に行き、セットポイントが上昇する。この結果、血管収縮により熱放散が抑制され、筋収縮や shivering による熱産生が促進され、発熱を起こすと言われている。PoahはPre-optic Anterior Hypothalamusの略であり、PAHPはPre-optic Anterior Hypothalamus-Poah の略語であります。Pre-optic Anterior Hypothalamusの日本語の訳は視索前野・前視床下部であり、Pre-optic Anterior Hypothalamus-Poahという書き方はおかしいのです。というのは最後のPoahというのは Pre-optic Anterior Hypothalamusの頭字語であるからです。つまりPre-optic Anterior HypothalamusとPoahは同じ英語を繰り返しただけです。したがってPre-optic Anterior Hypothalamusは略語でPoahといいます。
それではさらに腫瘍熱で見られる体温調節障害はどうして起こるのでしょうか?体温調節障害には2つあります。1つはhypothermiaであり日本語で低体温と訳します。もう1つはhyperthermiaで高体温と訳します。体温調節中枢は,視交叉の直上あたりの視床下部の前部 the preoptic area and anterior hypothalamus 略してPOとAHにあります。深部脳温度と末梢温度受容器からの体温情報を処理して、自律神経を介して体温調節をする機能をもっているところです 視床下部からの体温の調節は,1)骨格筋の代謝,2)皮膚の小動脈の収縮能,3)汗腺の機能の3つで行われます。高体温症でもなくて低体温症でもなくて,体温が外気と同じように高低してしまうのが視床下部性の体温調節障害です。変温動物と同じように体温調節ができない変動体温となります。視床下部にある体温を調節する自律神経の働きが低下することによって生じます。低体温の方が多いです。外気温が低いと34℃くらいの体温になってしまって眠りますから部屋を暖め,外出時にはムクムクに着込んで外へ出ます。外気温が高いと38℃を超える高熱になってしまいますから,エアコンとかで温度調節して冷やします。日常生活がとても不便で外出が難しくなります。残念ながら薬物治療は知られていません。
41)癌性リンパ管腫 転移性癌がリンパ管に入り込み、増殖したためリンパ管がふさがれてリンパの流れが妨げられている状態です。肺のがん性リンパ管症では呼吸困難感などの症状があらわれます。合併頻度が高い原発巣は、肺、乳腺、消化管、前立腺などです。がん細胞のリンパ管への進展様式には3つあります。1つ目は血行性に肺転移したがん細胞が血管に近接するリンパ管に直接浸潤する「血行進展」と、2つ目は縦隔・肺門リンパ節転移巣からリンパ管内に進展する「逆行性リンパ行性進展」と、3つ目は胸膜・胸膜下結合組織への転移巣から順行性にリンパ管に進展する「順行性リンパ管進展」です。がん細胞のリンパ管への進展により、肺内のリンパ流が阻害されリンパの流れが阻害され肺水腫が起こることがあります。
46)腫瘍随伴症候群とは,腫瘍から離れた部位やまたは腫瘍転移巣から離れた部位で生じる1群の症状です。発生機序は依然として明らかにされていないが,これらの症状は,腫瘍から分泌される物質によって二次的に発生したり,腫瘍を標的とした抗体が他の組織と交差反応した結果として発生したりすると考えられています。私はすべてヘルペスウイルスが原因であるのです。つまりオプジーボを投与するとヘルペス感染細胞とヘルペスが感染している癌細胞をキラーT細胞が殺してしまったので、あらゆる細胞の機能障害が起こり、様々な病変が出てしまうのです。まさに腫瘍随伴症候群はオプジーボ性細胞殺戮症状なのです。腫瘍随伴症状は,いずれの臓器または器官系でも発生することがあります。癌患者の最大20%で腫瘍随伴症候群がみられます。腫瘍随伴症候群に関連する癌として特に多いのは,1)最も多い肺癌、2)腎癌、3)肝細胞癌、4)白血病、5)リンパ腫、6)乳房腫瘍、7)卵巣腫瘍、8)神経悪性腫瘍、9)胃癌、10)膵癌などです。全身の腫瘍随伴症状は発熱,盗汗,食欲不振,および悪液質が生じます。これらの症状は,炎症または免疫応答に関与するサイトカインの腫瘍壊死因子α(TNF-α)から生じたりする場合もあります。肝機能障害や癌のストレスに耐えるための大量のステロイド産生が原因となることもあります。腫瘍随伴症候群は1)皮膚、2)内分泌系、3)消化管、4)血液、5)神経系、6)腎臓、7)リウマチ性の腫瘍随伴症候群などの7種類に分けることができます。
まず1)の皮膚の腫瘍随伴症候群について詳しく説明しましょう。多くの皮膚症状がみられます。そう痒(痒み)は,癌患者の白血病やリンパ腫で経験する最も一般的な皮膚症状です。紅潮が出るのは腫瘍により産生された循環血中の血管作動性物質のプロスタグランジンが関連しています。色素性皮膚病変または角化症が現れることがあり,消化管癌 に見られる黒色表皮腫やリンパ腫,黒色腫,肝細胞癌に見られる全身性皮膚黒色症や肺癌,消化管癌,泌尿生殖器癌見られるボーエン病があります。ボーエン病は、有棘細胞癌と同様に表皮の有棘層の細胞が癌化し、その増殖は表皮の中だけに留まり(表皮内癌と呼ばれています)、真皮に及んでいない状態です。黒色表皮腫が見られることがあります。黒色表皮腫(AN)は皮膚の粗造,肥 厚,角質増生,色素沈着を特徴とする 皮疹です。当然、帯状疱疹も見られます。癌患者は免疫系の機能低下または機能障害があるので,潜伏ヘルペスウイルスが再活性化することによって発生することもあります。
2)内分泌系の腫瘍随伴症候群は癌によって増えたヘルペスが感染している内分泌系の細胞がヘルペスによる細胞変性死かもしくはキラーT細胞やNK細胞によって破壊され,その結果に内分泌系の細胞が障害されることがあります。クッシング症候群(コルチゾール過剰による高血糖,低カリウム血症,高血圧,中心性肥満,満月様顔貌)は,ACTHまたはACTH様分子の異所性産生によって発生する場合があり,小細胞肺癌で最も多くみられます。一般に小細胞肺がんはしばしばさまざまなホルモンの異所性産生をおこすのが知られており,臨床的にもACTH産生による続発性Cushing症候群やADH不適合分泌症候群(SIADH)のような腫瘍随伴症候群をひきおこす原因となっています.なぜでしょうか?それは小細胞肺癌は恐らくヘルペス性ウイルスによる遺伝子の突然変異によって生じたのですが、同時に細胞分化の途中でACTHやコルチゾールや他のホルモンを作らせないメチル化が同時に解除されたと考えられます。水・電解質の平衡異常(低ナトリウム血症を含む)は,小細胞および非小細胞肺癌からのADH(抗利尿ホルモン)および副甲状腺ホルモン様ホルモンの産生によって発生する場合もります。低血糖は,インスリン様成長因子(IGH)の産生または膵島細胞腫瘍もしくは血管周囲細胞腫による インスリン産生によって発生する場合もあります。この理由も先ほど述べたように、本来、肺細胞でインシュリンは細胞分化の途上でメチル化を作らないようになったのですが、遺伝子が突然変異して癌細胞ができたようにメチル化が解除されてしまったためにインシュリンもインスリン様成長因子(IGH)も作られてしまったのです。難治性の高血糖は,グルカゴン産生膵腫瘍に起因して発生する場合もあります。高血圧は,アドレナリンおよびノルアドレナリンの異常分泌(褐色細胞腫)またはコルチゾールの過剰(ACTH分泌腫瘍)によって発生する場合もあります。その他の異所性に産生されるホルモンとしては,副甲状腺ホルモン関連ペプチド(PTHRP)が肺扁平上皮癌,頭頸部癌,膀胱癌から,さらにカルシトニンが乳癌,小細胞肺癌,甲状腺髄様癌から,さらに甲状腺刺激ホルモンが妊娠性絨毛癌から分泌されることがあります。カルシトニン(calcitonin)とは、甲状腺の傍濾胞細胞から分泌される32個のアミノ酸残基を持つペプチドホルモンです。濾胞傍細胞(parafollicular cell)は、甲状腺の濾胞や濾胞細胞の間に存在する細胞でC細胞(calcitonin cell)とも呼ばれます。C細胞のCはcalcitoninの頭字語です。カルシトニンは血中のカルシウム濃度の上昇により分泌が促進され、カルシウム濃度が低下するとカルシトニンの分泌が抑制されます。カルシトニンは破骨細胞に存在するカルシトニン受容体に作用して骨からのカルシウムの放出を抑制し、骨へのカルシウムとリン酸の沈着を促進します。カルシトニン受容体は細胞膜上にある膜7回貫通のGタンパク質共役受容体で、Gs(Gタンパク質サブユニット)を介してアデニル酸シクラーゼと結合しており、カルシトニンが結合することで細胞内のcAMPが増加します。カルシトニン受容体は破骨細胞や前破骨細胞に発現しています。カルシトニンと正反対の仕事をする副甲状腺ホルモン関連ペプチド(PTHRP)は,高カルシウム血症および血中のカルシウムが高くなると見られる多尿,脱水,便秘,筋力低下を引き起こします。カルシトニンは,血清カルシウム濃度の低下を引き起こし,筋攣縮および不整脈の原因となります。PTHRPは、英語でParathyroid hormone-related Peptide の略であり、副甲状腺ホルモン関連蛋白と訳し、PTH(副甲状腺ホルモン)様作用により高カルシウム血症をもたらします。副甲状腺ホルモン(parathyroid hormone, PTH)はパラトルモン(parathormone)(パラソルモン)や上皮小体ホルモンとも言われます。それは副甲状腺は別名、上皮小体とも言われるからです。PTHは84個のアミノ酸から構成されるポリペプチドホルモン(ペプチドホルモン)であります。ペプチドはタンパク質,ポリペプチドならびにアミノ酸を含みます。ペプチドホルモンの大部分は親水性ホルモン分子であり、標的細胞の細胞膜受容体に結合します。
ペプチドホルモン (peptide hormone) は、タンパク質のように、細胞の核内のDNAの鋳型から作られるmRNAの鋳型によって作られたアミノ酸を組み合わせて出来上がるのがペプチドホルモンです。次に、ペプチドホルモン先駆体(プレ・プロホルモン)はいくつかの段階で処理され、まず小胞体では、N末端シグナル配列の取り外しや時に糖鎖付加が行われて、プロホルモンが出来上がります。これらのプロホルモンには活性型の形状を持つペプチドホルモン分子に直接折り畳む指示に必要なアミノ酸残基を含んでいますが、ホルモンを折り畳む機能は持っていません。プロホルモンが血流に放出される直前に細胞の中の特定のエンドペプチダーゼがプロホルモンを分割して、分子の成熟したホルモン型を生成します。そして、成熟したペプチドホルモンは血液を通し体の細胞のすべてに拡散して、それらのホルモンの標的細胞の表面で固有の受容体と相互作用して機能を発揮します。 代表的なペプチドホルモンを列挙しましょう。1)視床下部・脳下垂体ホルモンには、バソプレッシン(抗利尿ホルモン)、オキシトシン、成長ホルモンがあります。2)膵臓ホルモンには、インスリン、グルカゴンがあります。3)消化器系(胃・十二指腸)ホルモンには、ガストリン、コレシストキニン、セクレチンがあります。4)循環器系(心臓)・泌尿器系(腎臓)には、心房性ナトリウム利尿ペプチド (ANP)(心房性ナトリウム利尿因子(ANF)) があります。5)には多くの神経伝達物質があり、ペプチドホルモンと同様に分泌され、放出されます。
3)消化管の腫瘍随伴症候群を起こす腫瘍には,膵島細胞腫瘍などがあります。カルチノイド腫瘍は,セロトニン分解産物を産生し,紅潮,下痢,および呼吸困難を引き起こします。タンパク漏出性胃腸症は,腫瘍塊の炎症(特にリンパ腫に伴うもの)によって発生することがあります。これらの症状はすべてヘルペスによるものなのです。
4)血液の腫瘍随伴症候群 癌患者は,赤芽球癆,慢性疾患に伴う貧血,白血球増多症(類白血病反応),血小板増多症,好酸球増多症,好塩基球増多症,および播種性血管内凝固症候群を発症することがあります。さらに,免疫性血小板減少症および溶血性貧血がリンパ系癌およびホジキンリンパ腫の経過を複雑にすることがあります。赤血球増多症は,エリスロポエチンまたはエリスロポエチン様物質の異所性産生によって様々な癌、特に腎癌と肝細胞癌で生じることがあり,ときに単クローン性免疫グロブリン血症がみられます。腫瘍産生物質が血球系列の発生に必要な正常な内分泌シグナルを擬態または遮断する現象や,受容体または細胞系と交差反応する抗体の産生などがあります。
5)神経系の腫瘍随伴症候群は,1)の末梢神経障害と2)の小脳症候群の障害と3)の中枢神経系障害の3つに分けられます。すべてヘルペスが原因です。
.jpg)
1)の末梢神経障害は,最も一般的な神経系の腫瘍随伴症候群です。通常は,軽度の筋力低下,感覚消失,および遠位反射消失を引き起こす感覚運動性の遠位型多発神経障害です。この症候群は,多くの慢性疾患に併発するものと鑑別できません。なぜならば神経に関する病気は慢性疾患に併発する障害であろうが、腫瘍随伴症候群に伴う末梢、中枢神経障害であろうが、すべてヘルペスが原因であるからです。亜急性感覚神経障害は,より特異的です。後根神経節の変性と運動失調を伴う進行性の感覚消失が生じますが,神経の変性による障害ですから筋力低下はほとんどありません。ところが長期に続くとこの疾患により活動不能になることがあります。一部の肺癌患者の血清中に自己抗体である抗Hu抗体がみられます。それでは抗Hu抗体とは何でしょうか?悪性腫瘍に随伴するニューロパシーの原因として腫瘍と正常神経組織の共通抗原による自己免疫機序が重要視されており,Ri,Hu,Yo抗体などの抗神経自己抗体と言われるものの1つが抗Hu抗体なのです。もちろん自己免疫疾患は存在しないのでたまたま患者血中に存在するBリンパ球が作った数十億の抗体がたまたま人工的検査試薬である抗原と反応しRi抗体,Hu抗体,Yo抗体が高値であっただけであります。このRi抗体,Hu抗体,Yo抗体は脳脊髄液中に存在しているのは当然のことです。ギラン-バレー症候群は,別の上行性の末梢神経障害であり,一般集団ではまれな所見で,ホジキンリンパ腫患者でよく見られます。ギラン-バレー症候群は,別名、急性特発性多発神経炎や急性炎症性脱髄性多発根神経炎といわれます。根神経とは何でしょうか?根神経とは後根神経節であり、英語でdorsal root ganglion(DRG)のことで、上の絵に描いてあるように脊髄後根(背根)にある神経節であり、末梢からの感覚情報の中継点として機能する神経細胞の集団で、背根神経節ともいいます。したがって脱髄性多発根神経炎と言うのは、脊髄に侵入していく多数の後根神経節を覆っている髄鞘が炎症を起こしたという意味です。前根にはなくて後根(背根)のみに神経節が存在することから、根の名を付さずに脊髄神経節とも呼ばれます。急速に進行しますが自然治癒する炎症性多発神経障害であり,筋力低下および軽度の遠位部感覚消失が特徴です。なぜならば原因は後根を取り巻いている髄鞘のシュワン細胞に感染したヘルペスをキラーT細胞(CTL)やナチュラルキラーT細胞(NKT)が殺そうとしたときに症状が出現し、後で免疫を上げてヘルペスを潜伏感染にしてしまえば症状がなくなるからです。しかもギラン-バレー症候群は脱髄性の多発根神経炎ですから髄鞘を作るシュワン細胞にヘルペスウイルスが感染した細胞がキラーT細胞やNKT細胞が殺したためにその害が多発根神経炎に過ぎないのですが、世界中の医者は自己免疫性であると言い囃していますがそもそも自分の免疫が自分を攻撃する自己免疫疾患などないのですから恐ろしい嘘ですね。私の1人の力ではこの嘘を正すことができないことが残念でなりません。次にイートン-ランバート症候群は,免疫媒介性の筋無力症様症候群で,通常は四肢に筋力低下を来しますが,外眼筋および球筋は障害を免れます。前シナプス性で,神経終末からのアセチルコリン放出が障害を受けることに起因する。IgG抗体が関与している。この症候群は,癌の診断に先行することも,同時に発現することもあり,後になって発現することもある。
ランバート・イートン症候群またはランバート・イートン筋無力症候群は、英語でLambert-Eaton myasthenic syndrome、略してLEMSは傍腫瘍性神経症候群であります。傍腫瘍性神経症候群は英語でpara-neoplastic neurologic syndrome、略してPNSは,腫瘍随伴症候群の一つで,癌患者の自己免疫学的機序により生じる神経障害であり,特徴的な抗神経抗体が検出されることがあります。自己免疫疾患はないのでLEMSはやはりヘルペスによる神経傷害性症状であります。腫瘍に先立ち発見されることもあり,診断補助として有用です。また,抗神経抗体が検出される例では腫瘍の自然 退縮を生じることがあり,PNSと腫瘍とヘルペスに対する免疫学的な証拠が示されています。傍腫瘍性神経症候群は英語でpara-neoplastic neurological syndrome、略してPNSとは、悪性腫瘍の遠隔効果による神経筋疾患であると言われていますが、遠隔の正常な神経細胞に感染したヘルペスが免疫が増えらている間に細胞変性死を起こしたか、さらにオプジーボを用いることによってヘルペスを認識したキラーT細胞がNK細胞によって殺された結果、遠隔細胞の機能障害を起こしたために傍腫瘍性神経症候群の症状が出たのです。
電位依存性カルシウムチャネルとは何でしょうか?電位依存性カルシウムチャネルは英語でvoltage-gated calcium channel略してVGCCといいます。VGCCは別名voltage-dependent calcium channelといい、略してVDCCともいいます。VGCCには5種類のタイプの1)L型カルシウムチャネル、2)P型カルシウムチャネル、3)N型カルシウムチャネル、4)R型カルシウムチャネル、5)T型カルシウムチャネルがあることをまず知っておいて下さい。最初に説明したいのは電位依存性カルシウムチャネルのメカニズムについてであります。時間があればタイプについては後で説明します。
今日はここまで。2020/1/8
電位依存性カルシウムチャネルとは何でしょうか?
カルシウムイオン(Ca2+)透過性を有する電位依存性イオンチャネル(VGCC)のグループは5種類あることは述べました。このVGCCは興奮性細胞(筋肉、グリア細胞、神経細胞など)の膜に存在しています。VGCCはわずかにナトリウムイオン(Na+)も透過させるためCa2+-Na+チャネルとも呼ばれることがありますが、正常な生理的条件下ではカルシウムの透過性はナトリウムよりも約1000倍高いので電位依存性イオンチャネルと言うのです。さらに生理的な静止膜電位下では、通常VGCCは閉じているので、カルシウムイオンは出入りしていないのです。刺激によって興奮した細胞(筋肉、グリア細胞、神経細胞など)の膜電位の脱分極によって活性化されてチャネルが開くので電位依存性という名称がつけられています。通常、細胞外のCa2+(カルシウムイオン)の濃度は細胞内よりも数千倍高いため、VGCCの活性化によって細胞外からCa2+が細胞へ流入し、細胞の種類によってカルシウム感受性カリウムチャネルの活性化、筋収縮、神経の興奮、遺伝子発現のアップレギュレーション(亢進)し、ホルモンや神経伝達物質の放出などが引き起こされます。VGCCは正常なもしくは過形成をきたした副腎の球状層(zona glomerulosa)にもアルドステロン産生腺腫にも局在しており、後者においてはT型VGCCのレベルは患者の血漿アルドステロンレベルと相関しています。VGCCの過剰な活性化は細胞内のカルシウムレベルの過度な上昇によって細胞構造を分解する酵素群が活性化されます。VGCCは、α1、α2δ、β1-4、γという数種の異なるサブユニットの複合体として形成されています。α1サブユニットはイオン透過チャネルを形成し、そこに結合するサブユニットは開口の調節などいくつかの機能を持っています。
80~90%にP/Q型電位依存性カルシウムチャネル自己抗体(抗P/Q型VGCC抗体)が検出される神経筋接合部かつ自律神経疾患でもあり血漿交換やステロイド治療に反応します。そもそも自己免疫疾患はないので、しかもステロイドに反応するという事は免疫が落ちてヘルペス感染細胞を殺すことができるキラーT細胞やNKT細胞の働きがなくなるのでステロイド治療で見かけは良くなるのです。過半数の症例(50~60%)で肺小細胞癌(small cell lung cancer略してSCLC)を合併し、肺癌の治療によりLEMS(Lambert-Eaton myasthenic syndrome)自体も寛解します。なぜ寛解するのか分かりますか?それは癌治療は全て免疫を抑えるからです。キラーT細胞やNKT細胞の働きがなくなるからです。
LEMS(Lambert Eaton myasthenic syndrome)の病因自己抗体は抗P/Q型VGCC抗体と考えられていますがこれは間違いです。なぜならば、そもそも自己免疫疾患は存在しない病気であります。病因自己抗体がどのように作られるかについては世界中の自己免疫疾患論者は誰も証明していないからです。腫瘍に対する免疫反応を契機に産出された自己抗体が神経終末のVGCCに対して交叉反応を起こすとされていますが、この文章を書いた医学研究者はそもそも抗体がどのようにしてできるのか全く理解していません。
交差反応性とは、抗体または抗体の集団が、その抗体産生を引き起こした抗原以外の抗原のエピトープに結合することを指しますが、果たして交叉反応が新たなる病気を作るかを検討しましょう。例えば、最初に作られた抗体aは抗原Aに対して作られたとします。この抗体aが別の抗原Bに対して反応することが交叉反応です。それではなぜ、初めから抗原Bに対して抗体bが作られ、かつ抗体bが別の抗原Aと反応する現象が起こらないのでしょうか?これに対しては世界中の医学者は回答を用意してくれていません。交叉反応によって自己免疫疾患が起こるとすれば、このような種は絶滅してしまっているでしょう。免疫学の根本原理は「特異的な抗体が、特定の抗原と結合し、唯一無二のユニークな組み合わせによって抗原抗体複合体を形成する」ということである上に、抗原抗体複合体の反応によって生み出された各免疫グロブリン(Ig)がそれぞれの抗原に対して分子レベルで極度の特異性を示すことによって成り立っていますから、なんとなく特定されなかった別の抗原に対して特定の抗体と結びついて自己免疫疾患を起こすことは原理的には有り得ないことだし、あってはならないので人類は生き延びたのです。仮に、交差反応性、つまり抗体、その抗体産生を引き起こした抗原に対して作られた抗体がその抗原以外の別の抗原のエピトープに結合したとしても、抗体の結合活性または特異性が低いので永続的に自己免疫疾患が起こる可能性が低い上に、元の抗体を起こす病気がなくなれば、その可能性もなくなるので自己免疫疾患は起こりえないのです。しかも現代の病気の原因は化学物質とヘルペスしかないので、そもそも自己免疫疾患というのは化学物質とヘルペスが原因であるのにもかかわらず、世界中の医学界は認めないのでますます交叉反応による自己免疫疾患というのはありえないのです。
さてLEMS(Lambert Eaton myasthenic syndrome)の説明に戻りましょう。LEMSでは 80~90%にP/Q型電位依存性カルシウムチャネル自己抗体(抗P/Q型VGCC自己抗体)が検出される神経筋接合部かつ自律神経疾患でもあるので、その結果、カルシウムチャネル量が減少し、カルシウムイオンの流入が減少することで神経終末からのAch(アセチルコリン)の放出が抑制され筋力低下や自律神経症状といったLEMSの症状が出現すると推察されています。これも正しくは、神経筋接合部かつ自律神経細胞に感染したヘルペスウイルスによる細胞変性死による神経細胞機能障害によって起こるのです。VGCCはvoltage-gated calcium channelの略語です。
小脳失調症の合併もLEMSは起こりやすいのです。これは傍腫瘍性小脳変性症、(paraneoplastic cerebellar degeneration)を合併したLEMSとも言われ、小脳失調症を合併したLEMSを英語でparaneoplastic cerebellar degeneration-Lambert Eaton myasthenic syndromeといい、略してPCD-LEMSといいます。PCD-LEMS、ほぼ全例でSCLC(small cell lung cancer、小細胞肺癌)を合併し、数週間から数ヶ月以内にLEMS症状とPCD症状が混在します。抗P/Q型VGCC抗体はLEMS単独群と比べて高値を示します。VGCCはvoltage-gated calcium channelの略語です。免疫学的な治療はLEMSの症状は改善させるがPCDに対しては難治性であるといった特徴があります。それは小脳の細胞がヘルペスによって潰されると二度と再生できないからです。LEMSの症状は90%以上は体幹、四肢筋、特に下肢の筋力低下で発症し歩行障害が生じます。なぜならば、LEMSは筋細胞にヘルペスが感染しているか、筋細胞を支配する運動神経にヘルペスが感染しているためにヘルペスによる細胞変性死によってLEMSの症状が出現するからです。下肢の筋力低下は筋の強収縮後の筋力改善(post-tetanic potenciation)がみられ、歩行開始時には下肢筋力低下がみられますが、歩いているうちに改善します。眼球運動障害と眼瞼下垂の頻度は低く、重症筋無力症、英語でMyasthenia gravis、略してMGのように眼症状のみが出現することは殆ど無いのです。それはたまたまその周辺にヘルペス感染がないからです。口渇、散瞳、膀胱直腸障害などの自律神経障害や小脳失調もあります。LEMSの増悪時は球症状を示しクリーゼに至ります。球症状は別名、球麻痺といい、英語で bulbar palsy と書きます。bulbar は延髄という意味もあるので本当は球症状は延髄症状であり、球麻痺は延髄麻痺と言った方がわかりやすいのです。延髄の下位運動ニューロンまたは脳幹外部の下部脳神経の損傷によって生じる第IX~XIIまでの脳神経の機能障害による症状を指します。延髄神経細胞にヘルペスが感染すると即死することがありますが、延髄の周辺の神経細胞にヘルペスが感染しているので球麻痺程度で終わるのです。なお、「球」とは延髄の慣用語で、延髄を外から見るとボールのように丸いために延髄のことを球と呼ぶのです。高齢で悪性腫瘍を随伴する症例では自律神経障害が重篤になります。なぜならば、高齢者になればなるほどあらゆる神経細胞に感染しているヘルペスが増えてしまうからです。重症筋無力症(Myasthenia gravis、略してMG)では深部腱反射の低下は起こりませんがLEMSでは深部腱反射が低下します。LEMSに特異的な所見として、減弱している腱反射は、反復運動後はかえって亢進します。これを促通現象といいます。胸腔内腫瘍を有する男性(70%は小細胞または燕麦細胞肺癌)で最も多くみられます。症状および徴候には,易疲労性,筋力低下,四肢近位筋の疼痛,末梢錯感覚,口腔乾燥,勃起障害,眼瞼下垂などがあります。深部腱反射は,減弱または消失します。
6)腎臓の腫瘍随伴症候群は結腸癌,卵巣癌,およびリンパ腫の患者では,循環血中に癌抗原に対する免疫複合体が存在するので、膜性糸球体腎炎が生じることがあります。
7)リウマチ性の腫瘍随伴症候群は自己免疫反応ではなくて免疫抑制の結果、ヘルペスが関節の神経に感染して痛みを伴うリウマチ性疾患が腫瘍随伴症候群として現れることもあります。さらにリウマチ性多関節炎や多発筋痛などの関節症や全身性強皮症が造血器腫瘍の患者や結腸癌,膵癌,または前立腺癌の患者で発生することがあります。また全身性強皮症やSLEが肺癌および婦人科癌の患者で発生することもあります。肥大性骨関節症は,一部の肺癌で顕著にみられ,滲出液およびときにばち状指を伴い,膝関節,足関節,手関節,肘関節,中手指節関節などの関節の有痛性の腫脹として見られます。 続発性アミロイドーシスは,骨髄腫,リンパ腫,または腎細胞癌とともに発生することがあります。アミロイドーシス(Amyloidosis)とはアミロイドと呼ばれる蛋白が全身の臓器の細胞外に沈着する疾患で、日本では特定疾患(難病)に指定されています。難病特定疾患とされる難病の原因はすべてヘルペスなのです。正にアミロイドーシスもヘルペスが人体の様々な細胞に感染して細胞変性死によるタンパクの残骸がアミロイドなのです。とりわけ人体はタンパクで作られており、タンパクの残骸この細胞変性死が脳に起こればアルツハイマーになり、その他のあらゆる神経変性疾患の原因となっているのです。ところが残念ながら世界中の医者はヘルペスについては口を閉ざしてしまうのです。
それではアミロイドはタンパク質なのでありますから、タンパクとは何かを復習しましょう。カラダを構成する成分には、65%を占める水分と20%を占めるタンパク質以外に0.5%との炭水化物や脂質などがあります。人間のカラダを構成するタンパク質は、約10万種類もあります。20種類のアミノ酸が複雑に組み合って、タンパク質が出来ています。20種類あるアミノ酸ですが、そのうちの9種類は体内で作り出す事の出来ない必須アミノ酸と、体内でも作り出す事の出来る11種類の非必須アミノ酸に分けられます。
タンパク質の立体構造は、一次構造であるアミノ酸配列によってすべて決定されています。つまり遺伝子の配列で決められています。高次構造は、いずれもアミノ酸配列である一次構造で決定されます。二次構造はαヘリックスとβシートやループやターンなどであります。αヘリックスもβシートもペプチド結合の全ての水素供与基、水素受容基が水素結合に関わっています。例えば Glu(グルタミン酸)、Ala(アラニン)、Leu(ロイシン) が連続するとαヘリックス構造をとりやすく、またIle(イソロイシン)、Val(バリ)、Met(メチオニン)はβシート構造をとりやすくなります。また各構造の継ぎ目の鋭角なターンの部分には Gly(グリシン)、Pro(プロリン)、Asn(アスパラギン) が見られます。二次構造の要素は、常にループやターンなどを介してコンパクトに折り畳まれているのです。さらに三次構造の形成は、疎水性残基が水と反発してタンパク質の中に潜ろうとする力によって進み、水素結合、イオン結合、ジスルフィド結合などによっても構造が安定化される。三次構造には、二次構造に含まれなかった全ての非共有結合が含まれ、タンパク質全体の形を決定しています。疎水性アミノ酸残基同士は引き合って疎水結合をしやすくなり、Cys(システィン) 同士はジスルフィド結合(SS結合)を形成して高次構造を安定化させます。四次構造はペプチド結合のいくつかの鎖の相互作用で形成されます。それぞれの鎖はサブユニットと呼ばれ、それぞれのサブユニットは共有結合で結合している必要はなく、ジスルフィド結合(SS結合)などでも良いのです。さらに全てのタンパク質が四次構造を持つわけではなく、単量体(モノマー)で機能を持つタンパク質もあります。2つ以上のポリペプチドからなる複合体は多量体(ポリマー)と呼ばれます。特にサブユニットが2つの場合は二量体(ダイマー)、3つの場合は三量体(トリマー)、4つの場合は四量体(テトラマー)と言われます。また同じサブユニットだけから構成されているものはホモ(ホモテトラマーなど)、別々のサブユニットから構成されているものはヘテロ(ヘテロダイマーなど)と呼ばれます。
次にタンパク質の構造と機能についてみましょう。タンパク質の機能は上記の立体構造である三次構造と四次構造によって決定されます。これは、同じアミノ酸の配列からなるタンパク質でも、立体構造(畳まれ方)によって機能が変わるということです。たとえば牛海綿状脳症(Bovine Spongiform Encephalopathy、略してBSE)の原因となるプリオンは、正常なプリオンとは立体構造が違うだけです。それではプリオン、英語でprionといいますが、プリオンと言う言葉はどのようにして出来たのでしょうか?プリオンの英語であるprionという言葉は、まずタンパク質性のという意味する英語のproteinaceousと感染性のを意味する英語のinfectious の頭文字に加えて、ウイルスの感染粒子であるビリオンの英語のvirionとの類似から派生して造られた3つの言葉の合成語であるタンパク質から成る感染性因子とされていますが、どうして立体構造が異なるだけで感染病原体と同じようにどんどん増えていくのでしょう?この答えはまだ誰も出していません。DNAは遺伝子であることを見つけたクリックは、タンパク質からタンパク質、RNA、DNAへ一次構造情報が伝わることはないとしたように、プリオンが病原体でないことは確かなのです。したがって、他の感染性因子と異なり、DNAやRNAといった核酸は含まれていないのは当然なのです。DNAの塩基配列が翻訳されてプリオンタンパクが作られた直後の一次構造のプリオンは、アミノ酸が数珠つなぎになったひも状を呈しているが、何らかの理由で誤った、一次構造が規定する高次構造を作るときに折り畳まれて(フォールディング)、特有の立体構造となります。この何らかの理由と言うのは、8番目のヘルペスウイルスやトランスポゾンが関わっており、高次構造が出来上がるまでにこの例外的な高次構造をとったプリオンタンパクが増えやすくなり、他の正常なタンパクを排除する結果となり、見かけは感染病原体のように観察されてるにすぎないと私は考えています。現代のところ、一般的にはプリオンとは理論上の感染単位を示唆しています。科学的表記でPrPCは英語でcellular prion proteinであり、したがって略としてはPrPCよりもCPrPとなるべきものです。PrPCは多くの組織に認められる内因型のプリオンタンパク質PrP(prion protein)を指し、他方、PrPSCは神経変性を惹起するアミロイド斑形成の原因となるミスフォールド型のPrPを指す。プリオン(prion)の語は、「タンパク質性の」を意味するproteinaceousと「感染性の」を意味するinfectious の頭文字に加えて、ビリオン(virion)との類似から派生して造られた合成語である。 現時点でこの性質を有する既知因子は、いずれもタンパク質の誤って折りたたまれた(ミスフォールドした)状態を伝達することにより増殖します。と言うよりも他のタンパク質よりも多く作られてしまうのです。ただし、タンパク質そのものが自己複製することはなく、この過程はプリオンが存在する生物内のポリペプチドの存在に依存しています。プリオンタンパク質のミスフォールド型は、ウシのウシ海綿状脳症(BSE、狂牛病)や、ヒトのクロイツフェルト=ヤコブ病(CJD)といった種々の哺乳類に見られる多くの疾患に関与しています。既知の全プリオン病は脳などの神経組織の構造に影響を及ぼし、現時点でこれらは全て治療法未発見の致死的疾患です。
プリオンは仮説によれば、異常にリフォールド(ミスフォールド)したタンパク質の構造が、正常型構造を有するタンパク質分子を自身と同じ異常型構造に変換する能力を持つことで伝播、感染するとされています。既知の全プリオンはアミロイドと呼ばれる構造体の形成を誘導します。すでに述べたようにアミロイドとは、タンパク質が重合することで密集したβシートから成る凝集体であり、この変形構造は極めて安定で、プリオン感染組織に蓄積することにより組織損傷や細胞死を引き起こします。プリオンはこの安定性により化学的変性剤や物理的変性剤による変性処理に耐性を持ち、除去や封じ込めは難しいのです。私は8種類全てのヘルペスウイルスは殺すことはできず、ヘルペスがエピソームの潜伏感染の状態で絶対に感知されなくて、よほど免疫が落ちてIFN-αやIFN-βが感染している細胞が作ることができなかった時だけヘルペスが増殖し細胞のアミノ酸やATPをしてしまうので正常な高次構造が取れないタンパクが出現してしまい、その結果細胞が作るタンパクが異常となり変性であるプリオンタンパクが出来てしまうのではないかと考えています。このような怖がりのヘルペスウイルスが8番目のヘルペスウイルスではないかと考えています。
ちなみに多くのタンパク質では、熱や圧力を加えたり、溶液の pH 値を変えたり、変性剤を加えるなどの操作により二次構造以上の高次構造が変化し、その機能(活性)を失うのです。タンパクの機能が一次構造であるアミノ酸の並び方によって決まるのではなくて、高次構造である形によって決まるのです。言い換えるとタンパクの命は立体構造であると言ってもいいのです。ところがこのタンパクの命が阻害されることをタンパク質の変性といいます。変性したタンパク質においては、疎水結合、水素結合、イオン結合の多くが破壊され、全体にランダムな構造が増加したペプチド鎖の緩んだ状態になることが知られています。タンパク質の変性は、かつて絶対的な不可逆な過程であると考えられてきましたが、現在では多くのタンパク質において、変性は可逆的な過程である事がわかっています。なお、変性したタンパク質を人工的に元の高次構造に戻す操作をタンパク質の再生といいます。タンパク質の再生は、原理としては、畳み込まれたペプチド鎖を一旦完全にほどき、数時間かけてゆっくりと畳み込むよう条件を細かく調整したり変化させたりすることで行われています。ところがヘルペスによって変性した細胞は実際的には元の高次構造に戻すことができないのです。その結果、変性細胞は機能が果たすことができないどころか、死滅することもあり器官を構成する特異的な細胞の集団が変性してしまうと目に見える病気になってしまうのです。結果としての病気を定義をすれば、細胞の機能がなくなることが病気と言えるのです。その機能の中心にいるのがタンパク質であるのです。
それではついでにタンパク質の機能について詳しく見ましょう。タンパク質は生物に固有の物質であり、遺伝子の中によってタンパク質の設計図が半永久的に保存されており、その合成は生きた細胞の中で行われ、合成されたものは生物の構造そのものとなり、あるいは最も大事なタンパクである酵素などとして生命現象の発現に利用されます。人間は生きたタンパク産生工場であり続けるのは、この生きた工場が正常に稼働するためにはタンパクである酵素がなければ絶対に稼働し続けることはできないのです。したがって遺伝子はタンパクである酵素を作るために生まれたと言ってもいいのです。また、類似のタンパク質であっても、生物の種が異なれば一次構造が異なるのは当然であるのです。なぜならば種の違いはタンパクの違いであるからです。しかも一次構造が高次構造を規定しているからです。タンパク質はアミノ酸が多数結合した高分子化合物でありますが、人工的な高分子のように単純な繰り返しではなく、順番がきっちりと決定されています。それは、20種類のアミノ酸の種類と順番がDNAに暗号で記述されているからです。遺伝子暗号は表現形質に関係するタンパク質の設計図であり、これは一遺伝子によって一酵素が決まると言われています。共産主義を唱えた科学者でもあるエンゲルスは「生命はタンパク質の存在様式である」とまで言い切りましたが至言です。
タンパク質の生体における機能は酵素タンパクを作るだけではなく多種多様であり、8種類あります。1)酵素タンパク質、2)構造タンパク質、3)輸送タンパク質、4)貯蔵タンパク質、5)収縮タンパク質(モータータンパク質)、6)防御タンパク質(免疫タンパク)、7)調節タンパク質(転写調節タンパク)、8)受容体タンパク質の8種類です。
1)の酵素タンパク質は、代謝などの化学反応を起こさせる代謝酵素であり触媒の仕事をします。この代謝酵素がなければ生きた化学工場である人体は簡単に死んでしまいます。例えば実際人体の酵素は人体の代謝反応を少なくとも10万倍短縮できます。具体的には27時間かかる化学反応を1秒に短縮できるのです。酵素によっては1010倍以上加速させることができます。細胞内で外からの情報を素早く伝達する役目の多くを担います。球状タンパク質が多いのです。
2)の構造タンパク質は、生体構造を形成するタンパク質でケラチン、コラーゲン、アクチンなどを作ります。ケラチンはK、爪を作ります。コラーゲンは結合組織を作ります。アクチンは細胞骨格や筋肉を作ります。
3)の輸送タンパク質は、小さな分子や生体分子を運ぶ機能を持っています。酸素を運ぶ赤血球中のヘモグロビンや血液中の脂肪酸を運ぶ血清アルブミンや脂質やコレステロールを運ぶリポタンパク質や鉄を運ぶトランスフェリンなどがあります。
4)の貯蔵タンパク質は、小分子を貯蔵します。フェリチンタンパクは鉄を貯蔵し、カゼインタンパクはイオンとアミノ酸を貯蔵し、筋肉のミオグルミンは酸素を貯蔵します。
5)の収縮タンパク質(モータータンパク質)は、アクチンやチューブリンのような構造タンパクと相互作用して運動を行うモータータンパク質がミオシン、キネシン、ダイニンなどで、これらのモータータンパク質はATPアーゼの酵素活性を持っています。ATPアーゼとは別名、ATPエースとかATPaseともいい、ATPアーゼの役割はエネルギーが関与する全ての反応に寄与しています。アデノシン三リン酸 (ATP) の末端高エネルギーリン酸結合を加水分解する酵素群の総称がATPアーゼです。ATPは生体内のエネルギー通貨であるから、エネルギーを要する生物活動に関連したタンパク質であれば、ATPアーゼの酵素活性を持っています。
6)の防御タンパク質(免疫タンパク)は、免疫機能に関与し抗体とも言わます。この抗体はB細胞によって作られ免役グロブリンであります。
7)の調節タンパク質(転写調節タンパク)は、DNAのエンハンサーと結合して遺伝発現を調整するタンパク質や、細胞内でカルシウムを使って他のたんぱく質の働きを調整するカルモジュリンなどです。
8)の受容体タンパク質は、ホルモンや神経伝達物質などによる細胞外からのシグナルを受け取るタンパクです。1)イオンチャネル型受容体は神経伝達物質の受容体です。2)Gタンパク質結合型受容体は水溶性ホルモンの受容体や嗅覚や味覚の受容体です。このGタンパク質結合型受容体は細胞膜にあるタンパク質です。3)ステロイドホルモン受容体は細胞内の核または細胞質に存在する転写因子の機能を持った受容体タンパク質です。
これらの8つのタンパク質が機能を発揮する上で最も重要な過程において、特異的な会合や結合をします。酵素は特異的な基質に結合し、抗体は抗原に特異的に結合します。会合というのは、同種の分子が分子間力によって2個以上結合し,一つの分子(単位)のように行動する現象で、このような分子(単位)を会合体と呼びます。単位を構成する分子数によって二量体,三量体などと呼びます。またタンパクの構造形成や運動や情報のやりとりもタンパク質分子同士の特異的会合なしには起こりえません。この特異的会合は、基本的には二次、三次さらに四次構造の形成と同様の原理に基づき、タンパクと対象分子との間に複数の疎水結合、水素結合、イオン結合が作られ安定化して初めて実現されるのです。
会合と結合の微妙な違いを勉強しましょう。化学結合は化学物質を構成する複数の原子を結びつけている結合です。化学結合は分子内にある原子同士をつなぎ合わせる分子内結合と分子と別の分子とをつなぎ合わせる分子間結合とに大別でき、分子間結合を作る力を分子間力といいます。
タンパク質の生体内部のタンパク質は必要な時に作られ、使われ続けるうちに充分な機能を発揮できなくなります。分子シャペロンなどによる修復を受けますが、やがてタンパク質も寿命を迎えます。その期間は種類によって異なり、数ヶ月のものから数十秒しか持たないものもあり、それぞれ生体内部で分解されます。その判断が下されるメカニズムは明らかになっていませんが、タンパク質の寿命が近づくとアミノ酸のリジン残基にユビキチンという非常に小さなタンパク質が付着します。1つだけでは特に変化は起こりませんが、次々に結合して4個以上のユビキチンが鎖状になると、タンパク質はプロテアソームと呼ばれる筒状構造体の中に導かれ、この中でペプチドにまで分解されます。この一連の反応はユビキチン・プロテアソームシステムと呼ばれます。もうひとつの主要なタンパク質分解機構としてオートファジーがあり、一度に多くのタンパク質が分解されるため、飢餓状態において重要度の低いタンパク質を分解してアミノ酸を補充する場合などに機能します。
ついでに3000種類もある酵素の1つ1つを系統的に分類し、かつ命名し番号を付けるEC番号があります。そのEC番号の付け方について説明しましょう。EC番号は英語でEnzyme Commission numbersと、日本語で酵素番号と訳します。酵素を酵素反応形式に従ってECの言葉の後に4つの数で表したものです。EC番号の分類基準は酵素の特性である反応特異性と基質特異性の違いによって区分されています。つまり酵素反応の種類(反応特異性の違い)と基質の種類(基質特異性の違い)とを用いて分類した番号です。まず大きく6つに分けます。ECと言う言葉の後に続く最初の数字に1~6まであり、それぞれを1群、2群、3群、4群、5群、6群と呼びます。
1群は、酸化還元酵素であり、英語でoxido-reductaseでオキシド-レダクターゼと読みます。酸化還元反応を触媒します。EC第1群に分類される酵素で、酸化還元反応を触媒する酵素であります。生体内では多数の酸化還元酵素が知られており、約560種類あります。例えば、酸化の場合は3種類あり、1つ目がNAD+、NADP+が電子受容体となり、酸化剤となり、大半がデヒドロゲナーゼやレダクターゼなどです。2つ目は酸素が電子受容体になり、オキシダーゼといわれこの時は酸素原子は付加されません。3つ目が酸素が基質に付加される場合はオキシゲナーゼと言われる酸化反応であります。
2群は、転移酵素であり、英語でtransferaseでトランスフェラーゼといいます。原子団や官能基などをある分子から別の分子へ転移します。例えば、キナーゼと言われる酵素は、リン酸基を転移させる酵素です。注意しなければならないのは、カルボキシラーゼはキナーゼがついていますがこれは第4群の脱離酵素(リアーゼ)であります。
3群は、加水分解酵素であり、英語でhydrolase と書きヒドロラーゼと読みます。加水分解反応を触媒します。代表的な反応はタンパク質、脂質、多糖〈炭水化物〉をアミノ酸、脂肪酸、ブドウ糖などに消化分解する生化学反応の酵素です。例えば、ATPシンターゼは、呼吸鎖で用いられます。ATP合成はATP加水分解の逆反応です。
4群は、除去付加酵素であり、離脱酵素と呼ばれ、英語でlyaseと書きリアーゼと読みます。原子団を二重結合あるいは、結合の解離の触媒。リアーゼとはEC第4群に属する酵素で、二重結合への原子団(官能基)を付加したり、また官能基を除去することによって二重結合の生成を触媒する酵素です。したがって除去付加酵素と呼ばれるのです。英語のlyaseをライエースと発音できるのでリアーゼをライエースと言うことがあります。例えば、アルコール発酵で用いられるピルビン酸デカルボキシラーゼやフマラーゼが除去付加酵素であります。フマラーゼ(fumarase)は、フマル酸ヒドラターゼ(fumarate hydratase, 略してFH)はクエン酸回路を構成する酵素の1つで、フマル酸とリンゴ酸の相互変換を触媒する除去付加酵素です。
5群は、異性化酵素であり、英語でisomeraseと書きイソメラーゼと読み、分子の異性体を作ります。解糖で用いられるグルコース六リン酸イソメラーゼがあり、グルコースリン酸イソメラーゼはグルコースをフルクトースに変換する酵素です。グリコーゲン代謝で用られるホスホグルコムターゼがあります。ホスホグルコムターゼは、グルコース-1-リン酸とグルコース-6-リン酸とを相互変換する酵素です。
6群は、合成酵素であり、英語でligaseと書きリガーゼで、ATPの加水分解エネルギーを利用して、2つの分子を結合させます。ATPなど高エネルギー化合物の加水分解に共役して触媒作用を発現します。英語の発音に従ってライゲースと表記される場合もあります。リガーゼは別名としてシンテターゼとかシンセテースと呼ばれます。日本語ではリガーゼを合成酵素と呼ぶことがありますが、合成酵素といった場合はEC6群のシンテターゼの他にEC4群のシンターゼを含むことがあります。
今日はここまで。2020/1/26
皆さん、アミロイドーシスと言う言葉やアミロイドという言葉は、よく耳にするはずですが、その実態が何であるかをイメージするのは難しいでしょう。ここでアミロイドとは何か、アミロイドーシスとは何か、またどのようにして作られるのかを解明しましょう。さらに認知症で見られるアミロイドβについても何か説明しましょう。結論から一言で言うと、アミロイドの主成分はタンパク質であり、細胞にヘルペスウイルスが感染し免疫が下がれば、ヘルペスウイルスはその細胞内で増殖し続け、その細胞を利用し尽くした後、別の細胞に感染するのですが、利用し尽くされた細胞は細胞変性死を余儀なくされこの死んだ細胞が持っていたタンパク質やペプチドが変性して出来上がったのがアミロイドなのです。アミロイドーシスはアミロイドが集まって線維状になったアミロイド細線維が細胞外へ沈着する疾患の総称です。なぜならばタンパク質やペプチドはアミノ酸から出来ていますから他の炭水化物や脂質よりも代謝されにくくアミロイド再生因として蓄積してしまうためです。臨床的には複数の内臓器官や末梢神経などが障害される全身性アミロイドーシスと一器官または臓器の局所にアミロイド沈着が起こる限局性アミロイドーシスに大別されます。とくに、全身性アミロイドーシスは骨髄でヘルペスに感染したBリンパ球の幹細胞や、また分化しつつあるBリンパ球の細胞変性死した後に抗体(免疫グロブリン)の軽鎖(light鎖、略してL鎖)が剥がれて血中に全身に広まって全身性アミロイドーシスとなります。Bリンパ球も毎日毎日何百億個も作られているからです。一番よく見られる病気は多発性骨髄腫であり、この原因もヘルペスであります。多発性骨髄腫も癌と言われていますが、正にこの多発性骨髄腫が癌であれば原因もヘルペスなのであります。私の患者の中に抗ヘルペスウイルス薬と漢方煎じ薬で完全にコントロールできている人が何人かいました。一方、限局性アミロイドーシスは特定の臓器に限局してアミロイドの沈着を認める場合をいいます。限局性アミロイドーシスの大部分は良性な疾患です。言い換えると限局された器官の細胞にヘルペスが感染し、ヘルペスの細胞変性死によってアミロイドが沈着したのです。但し、脳アミロイドーシスはアルツハイマー病に代表される認知症を引き起こすため、厄介な疾患です。 皮膚筋炎と多発性筋炎は,特に50歳以上の癌患者で,よくみられます。典型的には,近位筋の筋力低下は,病理学的に証明可能な筋の炎症および壊死とともに進行します。黒みがかった薄紫色の紅斑性蝶形発疹が頬部に発現し,眼窩骨膜浮腫を伴い、コルチコステロイドが効きます。これらの病気も全てヘルペスが関わっています。コルチコステロイドが効く病気はその原因はまずヘルペスウイルスであるとまず考えるべきなのです。
51)肝脾T細胞リンパ腫 極めてまれなリンパ節以外のリンパ腫であり節外性, 全身性に見られるリンパ腫で肝, 脾, 骨髄の著明な類洞ないし静脈洞内浸潤を認めます。青年期から若年成人男性に多いとされるが本邦ではしばしば20-30歳代の若い女性の発症が認められる。発熱, 筋肉痛, 体重減少, 出血傾向, 黄疸が初発症状で肝脾腫が著明で脾腫はほぼ100%, 肝腫大は80%に見られ、肝機能障害も高度です。血球貪食症候群によるpancytopenia(汎血球減少症)をみることが多いです。血球貪食症候群は英語でhemo-phagocytic lympho-histiocytosis、略してHLHもしくは英語でhemo-phagocytic syndromeとも書き、略してHPSとは、発熱などの強い炎症症状に加え、いわゆる網内系組織である骨髄、リンパ節、肝臓、脾臓などにおいて活性化したマクロファージなどの組織貪食球が血液細胞の赤血球や好中球や血小板を貪食してしまい、著明な血球減少を生じる重篤な疾患です。実はこれらの血液細胞にヘルペスが感染してマクロファージが食べているのです。癌治療で免疫を抑えるためにどんどんヘルペス細胞が増殖し、あらゆる細胞に感染してしまうためです。
56)腫瘍偽性進行 免疫チェックポイント阻害剤(オプジーボ)による治療では、腫瘍の増大や新病変の出現後に奏効が現れ始めることがあり、pseudo-progression(偽性進行)と呼ばれます。オプジーボの治療以外にスード・プログレッション(pseudo-progression)が見られるのは、放射線治療後の癌が放射線治療が効いているのにもかかわらず見かけが悪くなることです。
58)腫瘍のhyper-progressive disease略してHPDで日本語で高進行性疾患と訳します。HPDとは、Response Evaluation Criteria in Solid Tumors略してRECISTと言われる治療前後の評価であり、オプジーボによる治療後の腫瘍増大率(TGR)が治療前の2倍以上になったものと定義するのです。免疫チェックポイント阻害剤(オプジーボ)は、がん患者の治療に一石を投じている一方で、オプジーボによる副作用としての急速な腫瘍増大(hyper-progressive disease略してHPD)がみられ、その潜在的な悪影響が示唆されています。PD-1/PD-L1抗体(オプジーボ)によって治療されたがん患者におけるHPDの頻度、自然経過、予測因子についてはまだ分かっていませんが、ある研究で癌患者に用いたオプジーボの腫瘍増大率(Tumor Growth Rate略してTGR)を治療前と治療後の間で算出したところ、抗PD-1/PD-L1治療(オプジーボ治療)をした患者の一部に急速な増悪(HPD)があることが示されました。とりわけこの研究は高齢患者(65歳超)の抗PD-1/PD-L1単剤治療(オプジーボ単剤治療)に懸念が示されることになりました。
以上の全てのオプジーボによる副作用はすでに述べたようにオプジーボがキラーT細胞のPD-1と癌細胞のPDL-1が握手するとき(結合するとき)に戦いをやめる平和条約が破棄されたために、つまりオプジーボが平和条約の一方の手であるPD-1を奪い取ったためにヘルペス感染細胞をキラーT細胞が殺してしまったために殺された大量の細胞の機能不全が起こって副作用が出てしまったと結論付けることができます。
下に24種類の組織や器官の障害が具体的に何種類の病名が生み出したか、数を羅列します。
1)血液およびリンパ系障害39種類、2)心臓障害59種類、3)先天性家族性及び遺伝性障害2種類、4)耳及び迷路障害11種類、5)内分泌障害33種類、6)眼障害46種類
7)胃腸障害142種類、8)一般全身障害および投与部位の障害61種類、9)肝胆道系障害42種類、10)免疫系障害19種類、11)感染症および寄生虫症145種類、12)障害中毒および処置合併症28種類、13)代謝および栄養障害37種類、14)筋骨格系および結合組織障害58種類、15)良性悪性および詳細不明の新生物(嚢胞およびポリープを含む)58種類、16)神経障害119種類、17)精神障害26種類、18)腎および尿路障害45種類、19)生殖系および乳房障害12種類、20)呼吸器胸郭および縦郭障害90種類、21)皮膚及び皮下組織障害112種類、22)外科及び内科処置1種類、23)血管障害36種類、24)医療機器製品の問題1種類
上に記した医療器具の問題と処置の問題を除いた22種類のどの器官系(組織系)に副作用が多かったのか整理して大きい順に並べてみましょう。
大きいものほどヘルペスウイルスが感染しやすい器官系(組織系)であるかもしくはその器官系に細胞が多いかどうかがだいたい分かります。上で述べたように抗がん剤のオプジーボの副作用はオプジーボ自身が直接起こしたものではないのです。ガン抗原を認識したキラーT細胞がガン細胞を殺すと同時にヘルペス抗原を認識したキラーT細胞がヘルペス感染細胞を殺すことによってヘルペス感染細胞の機能障害や機能不全によって起こされたことを肝に銘じて下さい。第1位から順番にどのようにしてオプジーボが副作用という病気を起こすのか説明していきましょう。
第1位 11)の感染症および寄生虫症145種類
なぜ感染病や寄生虫がオプジーボの副作用で一番多いのでしょうか?まずPDL-1は、どんな細胞に発現しているでしょうか?まずT細胞やB細胞やマクロファージやmDC(Myeloid dendritic cell)やpDC(Plasmacytoid dendritic cell)や骨髄マスト細胞などの免疫系の細胞の他に、血管内皮や腸管上皮や線維芽細胞性細網細胞や膵島細胞や中枢神経細胞や星状膠細胞(astroglia)や視神経細胞や網膜色素上皮などに恒常的に発現しています。免疫系の細胞のPDL-1にオプジーボのためにPD-1の手がなくなるとヘルペスウイルスに感染した免疫細胞であるmDC(Myeloid dendritic cell)やpDC(Plasmacytoid dendritic cell)も殺されるためにI型IFNやIFN-gやTNFaが作れなくなり、感染症が起こりやすくなります。さらにヘルペス感染した骨髄マスト細胞がオプジーボ投与のためにIgEが作られなくなり寄生虫病が増えていくのです。もちろん免疫系の他にPDL-1は血管内皮や腸管上皮や線維芽細胞性細網細胞や膵島細胞や胎盤トロホブラストや中枢神経細胞や星状膠細胞(astroglia)や視神経細胞や網膜色素上皮などに恒常的に発現しているのでこれらの細胞にヘルペスが感染しているとオプジーボを用いると以上の細胞がキラーT細胞に殺されてしまうので様々な病気が出るのです。例えば血管内皮細胞が死ぬと血管が潰れ出血が起こり、線維芽細胞性細網細胞が潰れると細胞外マトリックス(Extracellular matrix)という物質が分泌されないので多細胞生物である人体の細胞はいわば細胞外マトリックスのベッドあるいは巣に埋もれて安定した生存環境を得ているのですがなくなってしまい、細胞同士がバラバラになってしますのです。膵島細胞が潰れるとヘルペス性1型の糖尿病になってしまいます。中枢神経細胞が潰れると大脳萎縮やてんかんや認知症などが起こるのです。星状膠細胞(astroglia)が潰れると毛細血管と神経細胞の間の物質交換が不可能になったり、脳表面で髄液脳関門の働きもなくなり髄液から異物が脳に侵入してしまい、色々な病気を起こします。
PDL-1は癌細胞にも多く発現しており、またPDL-1遺伝子が低酸素誘導因子HIF1a(hypoxia-inducible factor 1α)の標的分子になっていることから、癌の低酸素環境下ではさらに発現が上昇するのでさらにガン細胞のみならずヘルペス感染細胞もオプジーボ投与でどんどん死んでいくことになります。
今日はここまで。2019/11/27
第2位 7)の胃腸障害142種類
胃腸障害はあまりにも曖昧過ぎる言葉でありますが多くは機能性胃腸症と言われるものであり英語でnon-ulcer dyspepsiaとか機能性ディスペプシア、英語でfunctional dyspepsiaと書きます。内視鏡検査などでもガンや潰瘍といった器質的疾患が見られないにもかかわらず、胃の痛みやもたれ感、食後の膨満感、不快感などを訴える疾患であります。以前は慢性胃炎、神経性胃炎、胃けいれん、胃アトニ―、胃下垂といった病名でした。機能性胃腸症の場合は胃の運動機能障害により、胃痛やもたれが引き起こされるのです。ストレス、過労などが大きく関与しているといわれ現代病の代表的な例に挙げられる。内視鏡検査で明らかな器質的疾患が認められないにもかかわらず、胃もたれ、胃痛、胸やけなど心窩部の不快症状を訴える場合、臨床的には「慢性胃炎」(臨床的“胃炎”)と診断される。欧米ではFD(Functional Dyspepsia)と診断されるが、日本では未だ保険診療病名とはなっていないため、慢性胃炎の診断名で治療される。慢性胃炎にはFDのほか、胃内視鏡検査により粘膜傷害や血管透見所見が認められるケースと、さらに内視鏡的に「慢性胃炎」(内視鏡的胃炎)があり、慢性胃炎はその総称となっている。このため、臨床的に診断や治療は複雑である。有病率 健康診断受診者の約11~17%、上腹部症状による医療機関受診者の約44~53%が機能性ディスペプシアと診断される[ほど 上腹部消化器の病気の中ではごくありふれたものでもある。
第3位 21)の皮膚及び皮下組織障害112種類
1)ざ瘡、2)脱毛症、3)円形脱毛症、4)血管浮腫、5)水疱、6)冷汗、7)皮膚サルコイドーシス、8)皮膚嚢腫、9)皮膚炎、10)ざ瘡様皮膚炎、11)アトピー性皮膚炎、12)水疱性皮膚、13)接触皮膚炎、14)全身性剥脱性皮膚炎、15)皮膚筋炎、16)薬疹、17)皮膚乾燥、18)異汗性湿疹(別名汗疱)と言い、手のひらや足裏にかゆみを伴う小さな水疱ができ、それが次第に膿をもった膿疱に変化していく湿疹。19)湿疹、20)皮脂欠乏性湿疹、21)貨幣状湿疹(別名急性アレルギー性皮膚炎。虫刺されや乾燥、細菌感染によって10円玉くらいの丸い湿疹ができ、放っておくと細かい赤い丘疹が全身にあらわれ、ひどい痒みがある。)、22)紅斑(erythemaといい、毛細血管拡張などが原因で皮膚表面に発赤を伴った状態。圧迫すると消失します。)、23)環状紅斑(環状の赤い色をした特徴的な皮膚症状で、感染症や膠原病、悪性腫瘍と関わっています。)、24)多形紅斑(紅斑の中心に陥凹や発赤の強弱がみられ,単純ヘルペスウイルスやマイコプラズマなどの感染や,薬剤に対する反応です。単純ヘルペスウイルスが原因であることが多い。)、25)結節性紅斑(脂肪織炎の一病型であり,脛部に圧痛を伴う赤色または紫色の皮下結節を触れ、ときに他の部位にも生じる。しばしば全身性の基礎疾患,特にレンサ球菌感染,サルコイドーシス,炎症性腸疾患に伴って発生します。)、26)滴状乾癬(溶連菌感染による扁桃炎の後に、溶連菌の外毒素が全身に広がり水滴ぐらいの大きさの小型の皮疹が急に全身に現れ、多くの場合、溶連菌感染の治療によって治りますが、慢性の病気である尋常性乾癬に移行してしまうこともある。)、27)皮下出血、28)毛髪変色、29)毛髪障害(毛母細胞のヘルペスによる障害)、30)ヘノッホ・シェーンライン紫斑病(別名アレルギー性紫斑病、アナフィラトイド紫斑病、血管性紫斑病)、31)汗腺炎、32)多汗症、33)過角化、34)白斑(メラニン色素細胞の死滅)、35)光沢苔癬、36)扁平苔癬、37)苔癬化(掻いて皮膚がごわごわと固く触れます。ヘルペスが皮膚の細胞に感染したために生じる湿疹です。)、38)斑、39)稗粒腫、40)爪変色、41)爪の障害、42)爪肥厚、43)注射痕、44)神経皮膚炎(アレルギー性接触皮膚炎が同一個所で反復して起こる。)、45)皮膚粘膜眼症候群(別名スティーヴンス・ジョンソン症候群(Stevens-Johnson syndrome略してSJS)は、高熱や全身倦怠感などの症状を伴って、口唇・口腔、眼、外陰部などを含む全身に紅斑、びらん、水疱が多発し、表皮の壊死性障害を認めるヘルペスによる疾患です。)、46)爪甲剥離症、47)皮膚疼痛、48)手掌・足底発赤知覚不全症候群、49)脂肪織炎( 結節性紅斑は脂肪織炎の一病型です。)、50)丘疹、51)類天疱瘡(皮膚の表皮と真皮の境にある基底膜部のタンパクに対する 自己抗体 により、皮膚や粘膜に水疱(水ぶくれ)やびらん、紅斑(赤い皮疹)を生じる自己免疫性水疱症と言われています。)、52)天疱瘡(自分の上皮細胞を接着させる分子に対する抗体により、皮膚や粘膜に水疱(みずぶくれ)やびらんを生じる自己免疫性水疱症と言われています。)、53)陰茎潰瘍形成、54)光線過敏性反応、55)痒疹、56)そう痒症、57)乾癬、58)紫斑(皮膚下に出血したため現れる紫色の斑紋(はんもん)。)、59)電撃性紫斑病(急激に皮膚の出血性壊死が進行し時には死に至る病気。)、60)膿疱性乾癬、61)発疹、62)紅斑性皮疹、63)全身性皮疹、64)斑状皮疹、65)斑状丘疹状皮疹、66)そう痒性皮疹皮、67)痂皮、68)皮膚硬化症、69)脂漏性皮膚炎(皮脂の分泌が多い場所(鼻の周辺や頭皮など)を中心に起こる皮膚炎です。)、70)皮膚萎縮、71)皮膚色素脱失、72)皮膚変色、73)皮膚びらん、74)皮膚剥脱、75)皮膚亀裂、76)皮膚色素減少、77)皮膚潰瘍、78)日光皮膚炎(日光に含まれる紫外線を浴びることで、肌が炎症をおこします。強い紫外線を浴びるといったん赤くなったあと、肌が黒くなることが多いです。)、79)皮下気腫(皮下組織内に空気がたまって、柔らかくて弾力のある腫瘤となった状態。)、80)中毒性表皮壊死融解症(別名TENやライエル症候群とも呼び、高熱や 全身倦怠感 などの症状を伴って、口唇・口腔、眼、外陰部などを含む全身に紅斑(赤い斑点)や水疱(水ぶくれ)、びらん(ただれ)が広範囲に出現する 重篤 な疾患。スティーヴンス・ジョンソン症候群と似ています。)、81)蕁麻疹(真皮には蕁麻疹の原因となるヒスタミンなどを蓄えているマスト細胞が存在し、マスト細胞が何らかの刺激を受けると、ヒスタミンなどが放出され、このヒスタミンが皮膚の毛細血管に作用すると、血液成分が血管外へ漏れ出して皮膚にミミズ腫れ、ブツブツ(膨疹)や赤み(紅斑)が生じ、また、皮膚に存在する神経にヒスタミンが作用してかゆみが出ます。アレルギー性と非アレルギー性とがあります。)、82)血管性紫斑病(免疫が関わる全身性の小血管炎で、紫斑をはじめとした皮膚症状、腹部症状、関節症状を来し、IgAを含む免疫複合体の関与する全身疾患であり、半数の例が腎炎を発症します。)、83)尋常性白斑、84)爪破損、85)爪甲脱落症、86)後天性毛髪色素欠乏症、87)掌蹠膿疱症、89)皮膚のつっぱり感、90)全身紅斑、91)頭部乳頭状皮膚炎、92)全身性そう痒症、93)皮膚腫脹、94)腫瘍随伴性天疱瘡、95)中毒性皮疹、96)皮脂欠乏症、97)乾癬様皮膚炎、98)皮膚浮腫、99)表皮壊死、100)色素沈着障害、101)アレルギー性そう痒症、102)苔癬様角化症、103)爪痛、104)皮膚出血、105)剥脱性発疹、106)腫瘍随伴性皮膚筋炎、107)線状苔癬、108)皮膚腫瘤、109)慢性色素性紫斑、110)好酸球増加と全身症状を伴う薬物反応、111)後天性リポジストロフィー(脂肪萎縮症)、112)びまん性脱毛症
第4位 16)の神経障害119種類
1)アカシジア、錐体外路症状は英語でextra-pyramidal symptom 略してEPSといいます。静座不能の症状のことを言います。EPS大脳基底核が主として関与する神経学的症状で、むずむず脚症候群と同じ症状であります。主な症状は、座ったままでいられない、じっとしていられない、下肢のむずむず感の自覚症状であり、下肢の絶え間ない動き、足踏み、姿勢の頻繁な変更、目的のはっきりしない徘徊(タシキネジア)などが特徴です。また心拍数の増加、息切れ、不安、いらいら感、不穏感等も見られる。アカシジアに伴って、焦燥、不安、不眠などの精神症状が出ることもあります。
アカシジアは主に抗精神病薬の副作用として現れるため、元来の精神疾患に伴う治療抵抗性の精神症状や不安発作と誤診されやすい。長期的に適切な処置がされないままで悪化し、自傷行為や自殺に繋がる可能性もあります。
2)舞踏病は、アテトーゼともいい英語でathetosisと書きます。自分の意志に反して運動を行う不随意運動の一つ。 ゆっくりとねじるような運動を行うのが特徴的。 脳性麻痺などが原因となります。錐体外路系である大脳基底核にある線条体、視床下核、黒質、赤核などの障害で生じます。
3)構語障害、構音障害とも言われ、子どもで発音がはっきりしない場合と、高齢者でろれつが回らない場合があります。子どもの場合、粘膜下口蓋裂(こうがいれつ)や軟口蓋まひ、神経疾患などや発達・発育の遅れでもみられることがあります。
4)ジスキネジア、ジスキネジーともいい英語で dyskinesiaと書きます。不随意運動の一種で、もともとは運動障害、運動異常という意味で、異なる疾患にあらわれる症候であり、その原因によって区別されます。
5)ギラン・バレー症候群、別名、急性特発性多発神経炎とか、急性炎症性脱髄性多発根神経炎とも言われます。英語でGuillain-Barre症候群と書きます。 ギラン・バレー症候群は,急性で,通常は急速に進行するが自然治癒する炎症性多発神経障害であり,筋力低下および軽度の遠位部感覚消失を特徴です。 原因は全てヘルペスによるものです。
6)同名性半盲は、両眼の同じ側が見えなくなる症候で同名性半盲ともいい、脳卒中や外傷などで大脳が障害を受けて生じます。正しくは両眼同側性半盲と言うべきです。
7)ホルネル症候群は,頸部交感神経の機能障害により眼瞼下垂,縮瞳,および無汗症が生じる病態であり、ヘルペスによるものです。
8)白質脳症は、進行性白質脳症のことであり、大脳の白質の障害が軽度であり頭部外傷や感染症による高熱などを契機に階段状に悪化進行し、てんかんや認知機能の低下、四肢麻痺症状などを来すことから、日常生活能力の低下が徐々に顕著となっていきます。最終的には寝たきりになることもあります。なぜならば大脳の白質は大脳の神経細胞の軸索が障害されてしまうので元に戻らないからです。
9)多発性単ニューロパチーとは、2つ以上の単一神経が同時あるいは連続して障害される神経症状です。障害の分布は、左右非対称であることが多く、障害された神経の分布に一致して運動障害や感覚障害が生じます。末梢神経障害の1型であり、血管炎症候群・膠原病・感染症・糖尿病・悪性腫瘍などによって生じます。
10)単麻痺、右上肢,左下肢など一肢のみの麻痺で,脊髄から発した運動ニューロン(下位運動ニューロン)障害でたとえば腕神経叢や腰神経叢の下位運動ニューロンの病変で生じることが多いのですが、脳や脊髄にある上位運動ニューロンの障害で生じることがあり,例えば大脳皮質運動野の局所病変で上肢の単麻痺を呈したり,前大脳動脈の梗塞や,胸・腰髄の一側性の神経ニューロンの病変でその結果、下肢の単麻痺を呈することがあります.
11)多発性硬化症、英語でmultiple sclerosis略してMSは、脳や脊髄、視神経のあちらこちらの神経細胞の髄鞘が剥がれ(脱髄)、様々な症状が現れます。この脱髄が斑状にあちこちにでき(脱髄斑)、病気が再発を寛解を繰り返すのが多発性硬化症(MS)です。multiple sclerosisというのはmultipleが多発という意味で、sclerosisが繰り返すと神経の髄鞘が固く感じられるのでつけられました。この原因は中枢神経の髄鞘(ミエリン鞘)を作るオリゴデンドロサイトに感染したヘルペスによるものです。
12)ミオクローヌスは英語でmyoclonusと書き、時にミオクロニー(myoclonic)ともいいます。ミオクロニアは、自分の意志とは無関係な運動を起こす不随意運動の一つです。一般的に病気を指さず、医学記号として用いられます。ミオクロニー痙攣は通常、突然の筋肉の収縮によって引き起こされ、または収縮の消滅によっても引き起こされます。複数の筋肉群が同時に素早く収縮します。てんかん発作による症候の一つであり、その場合はミオクローヌス発作とも呼ばれる一方、この現象は正常でもみられることが少なからずあります。よくある例は横隔膜と呼吸補助筋のミオクローヌスによって生じるしゃっくり(吃逆)です。また、手足のミオクローヌスも睡眠中に起こすことがあり、これをジャーキングといいます。本当はヘルペスが絡んでいるのです。原因がない現象がこの世にないのです。
13)眼振は、英語でNystagmusといいます。規則的、持続的に振れ動く眼球の往復運動であり、眼振の方向(水平性、垂直性、回旋性)と動き方(律動性、振子様)に注目をすることで原因疾患を絞ることができますが、水平、回旋混合性の要素を持った律動性注視眼振では、さまざまな原因があるのでMRIを行うことがあります。脳の障害、耳の障害、薬物中毒、その他の全身疾患のために眼振が起きることがあります。通常、このような眼振はめまいが起きたり、物が揺れて見えたり、その他の全身の症状を伴います。
14)錯感覚、錯感覚を定義するのは難しいのです。皆さん、錯覚という言葉をご存知ですね。錯覚は思い違い、勘違い、という意味で使われますね。言い換えると、外界の事物を、その客観的性質に相応しない形で知覚することですから、錯感覚は錯覚感覚と言ってもいいのですが、言葉で表しにくい異常感覚のことです。たとえば、正座の後のジーンとするものや、ぴりぴり/びりびり、じんじん、さわさわ/ぞわぞわなど、表現しにくいものが多くあり、対象物に対して表現しにくい感覚や認識をしてしまうのが錯感覚であります。一言でいうと、しびれ感というのは錯感覚に近い日本語でしょう?このような感覚は、感覚を起こさせる原因はあらゆる神経に住み着くヘルペスであります。
15)反回神経麻痺、反回神経は、胸腔内で迷走神経から分枝した神経で、右は鎖骨下動脈、左は大動脈弓(正確には動脈管索)を前方から後方へ回り、気管と食道の間の溝を通って喉頭へ行きます。反回神経は声帯の動きを支配していて、麻痺すると声帯が動かなくなり、嗄声や誤嚥(誤って気管に水や食物が入ること)が起こります。 喉頭麻痺や、声帯麻痺とも言います。
16)傾眠、意識障害の一つであり、周囲からの刺激があれば覚醒するがすぐ意識が混濁する状態。
17)中毒性脳症、英語でtoxic encephalopathyといいます。まず脳症はEncephalopathyといい、発熱、頭痛、意識障害、麻痺などの脳炎の急性症状を示すにもかかわらず、脳実質内に炎症が認められず浮腫が認められる状態です。中毒性脳症は、毒性脳症ともいい、薬剤や、マンガンなどの重金属への暴露やトルエンなどの神経毒性有機溶媒への暴露や、シアノトキシンなどによって引き起こされる神経障害です。シアノトキシンは、貝類または淡水藍藻類が持っているシアノバクテリアが産生します。有毒物質により、精神状態の変化、記憶喪失、視覚障害を特徴とするさまざまな症状を引き起こします。中毒性脳症は脳に永久的な損傷を与える可能性があります。
18)振戦、振戦は英語でTremorといいます。強調し合って機能する拮抗筋同士の律動的かつ振動性の不随意運動であり,典型的には手,頭部,顔面,声帯,体幹,または下肢に生じます。脳幹,錐体外路系(大脳基底核),または小脳における様々な病変が振戦を引き起こります。振戦(Tremor)を引き起こす神経機能障害や病変は,外傷,虚血,代謝性の異常,または神経変性疾患に起因します。
19)ウェルニケ脳症、ウェルニッケ脳症とは、チアミンとも呼ばれるビタミンB1が不足することから引き起こされる神経系の急性疾患です。典型的にはアルコールの大量摂取と関連して発症し、意識障害、眼球運動の異常、運動失調が生じます。ビタミンB1の補充が適切なタイミングで行われないと、続発症としてコルサコフ症候群と呼ばれる慢性疾患を引き起こすことがあり、コルサコフ症候群を発症すると神経学的な障害は不可逆的になります。ビタミンB1は、身体のエネルギー源のひとつである糖質の代謝を適切に行うために必要不可欠です。特に脳は全身の臓器のなかでも糖質に依存する割合が大きいです。そのため、糖質やビタミンB1の摂取量が減少したり、脳における両者の需要量が増加したりすると、ビタミンB1が容易に欠乏してしまいます。たとえば、アルコール中毒の患者さんは、そもそも食事(つまり糖分やビタミンB1)をとらずにアルコールばかりを摂取しがちです。そのため栄養失調気味や消化機能の低下・肝機能障害も同時に生じやすいです。肝機能が低下すると体内での糖質の貯蓄量も低下し、より一層容易に糖質やビタミンB1欠乏が引き起こされやすくなります。このような状態に加えて、遺伝学的に病気を発症しやすい体質を有している場合、ウェルニッケ脳症が引き起こされます。ウェルニッケ脳症では、脳のなかでも第三脳室、第四脳室と呼ばれる構造物周囲に変化が生じます。また、乳頭体と呼ばれる部位に変化が生じることも特徴です。
ついでに、現在はほとんど見られないビタミンB1欠乏症である脚気について見てみましょう。脚気は、英語で beriberiであり、ビタミンB1(チアミン)の欠乏によって心不全と末梢神経障害をきたす疾患です。軽度のものはチアミン欠乏症(Thiamine deficiency)と呼ばれます。心不全によって足のむくみ、神経障害によって足のしびれが起きることから脚(足)の病気という意味で脚気と呼ばれます。脚気により、心臓機能の低下や心不全これを衝心と呼んだり、脚気衝心とも呼ばれる病気が出現し、死亡に至ることもあります。リスクファクターには、白米中心の食生活、アルコール依存症、人工透析、慢性的な下痢、利尿剤の多量投与などです。脚気は、2種類に分けられており、1つ目の乾性脚気は神経に関わる多発神経炎を主体とし、表在知覚神経障害からしびれ、腱反射低下などを来たし、中枢神経まで障害が波及すると上記のウェルニッケ脳症、コルサコフ症候群が生じます。2つ目の湿性脚気は血液循環に関わる、末梢動脈が拡張し、血管抵抗の低下から高拍出性心不全を呈して浮腫になります。診断は、尿中チアミンの低下と高血中乳酸(高乳酸血症)とビタミンB1による症状の改善に基づきます。日本では、白米が流行した江戸において疾患が流行したため「江戸患い」と呼ばれた。大正時代には、結核と並ぶ二大国民亡国病でありました。
20)脳浮腫、脳浮腫は英語で cerebral edemaといい、脳腫脹ともいい、英語で brain swellingといいます。脳実質内に異常な水分貯留を生じ、脳容積が増大した状態であり、高血圧が原因で起こる脳出血が最も多く、全体の70%を占めます。高血圧では、脳内の100 – 300μmの細い小動脈に血管壊死(けっかんえし)という動脈硬化を基盤とした病変ができており、これに伴ってできる小動脈瘤(小さな血管のこぶ)の破裂が脳出血の原因になります。そのほか、脳動脈瘤、脳動静脈奇形の破綻、腫瘍内出血、脳の外傷、白血病などの血液疾患が原因となる場合もあります。高齢者では血管の壁に老人性変化のひとつであるアミロイドが沈着して脳出血の原因になることがありますが、アミロイドができる原因はヘルペスが脳血管の内皮細胞に感染したためです。
高血圧以外に、脳浮腫は脳腫瘍、脳血管障害、頭部外傷、感染など、頭蓋内の病変によっても起こります。また、呼吸障害や各種中毒、代謝障害など、頭蓋外の病変によって起こることもあります。 それではこのような病気の結果、どのようにして脳浮腫が生じるかの機序について説明しましょう。その機序は2つあります。1つは、病気の結果、血液脳関門(BBB)が障害されて血管透過性が高まり、血清タンパクの漏出により水分が主として細胞外腔に溜まる血管因性浮腫(vasogenic edema)と、2つ目は代謝異常により脳神経の細胞膜のイオンの出入りが障害され、主として細胞内に水分が溜まる cytotoxic edema の2つの機序があります。もちろんこの2つが同時に起こることもあります。脳浮腫においては、頭蓋腔がいわば閉鎖腔であるために頭蓋内圧が亢進するために、脳浮腫による頭蓋腔内に異常な水分貯留が起こると脳組織圧、頭蓋内圧を上昇させ、さらに脳血流低下が起こり、その結果さらなる脳低酸素状態を引き起こし、さらに脳浮腫を増悪させる悪循環を招いてしますのです。したがって、脳浮腫を処置しなければ頭蓋内圧が亢進し、さらに脳ヘルニアを起こし、死ぬこともあります。
脳ヘルニアについて勉強しましょう。脳ヘルニアとは、脳圧が高くなり脳の中にある境界や隙間から、脳組織の一部がはみ出す状態です。 頭蓋骨には一定の体積の脳や髄液しか収まらないため、脳内の大きな腫瘍や血腫や水頭症や脳のむくみは脳圧上昇の原因となりますが、ある程度の上昇までは脳ヘルニアは起こらず、脳が変形した状態になります。 しかし、脳圧が一定以上に上昇すると、脳の変形だけでは耐えられず、脳内の境界や隙間に脳が入り込んでしまいます。脳ヘルニアが生じる部位で代表的なものは3つあり、1)テント切痕ヘルニア 、2)大孔ヘルニア 、3)帯状回ヘルニアの3つでそれぞれ症状は異なります。それではまず頭蓋内の構造について説明しましょう。まず小脳テント切痕と大孔は何でしょうか?頭蓋内は小脳テントと呼ばれる硬膜で上下に分かれています。小脳テントの上には左右の大脳、小脳テントの下には小脳や脳幹などの生命に深く関わる部位が存在しています。 脳幹は大脳からテント切痕(せっこん)という孔(あな)を通って小脳の前面を通り、大後頭孔という頭蓋骨の穴を通って脊髄へと移行しています。この大後頭孔を縮めて大孔といいます。大後頭孔は頭蓋腔と脊柱管とを結ぶ孔で、脳の脊髄につづく部である延髄下部が副神経脊髄根、椎骨動脈、静脈叢などが通ります。それでは最後に帯状回とは何でしょう?左右の大脳半球を分けている大脳鎌という硬膜があります。まずは「大脳鎌」です。これは大脳半球を左右に分ける膜で、矢状方向に存在しています。深さは脳梁近くまで入りこんでいます。脳梁によって左右の2つに分けられた前頭葉から頭頂葉の内側に存在する脳の部分を帯状回といいます。したがって帯状回は左の前頭葉と頭頂葉の内側と右の前頭葉と頭頂葉の内側の2つの帯状回があると考えて下さい。ちなみに、記憶に関わる神経回路はPapez回路と呼ばれ、帯状回が興奮するとその興奮が海馬から脳弓を経て、乳頭体、視床、帯状回を通って海馬に戻るサーキットになっています。このPapez(パペツ)回路に異常が起こると認知症が始まるのです。Papez回路は海馬を中心とした神経ネットワークです。一方、Yakovlev(ヤコブレフ)回路という扁桃体を中心とした回路も記憶に関わりがあります。Yakovlev(ヤコブレフ)回路とは,大脳辺縁系で情動と記憶に関与する中枢です。興奮が前側頭葉皮質から扁桃核(体)、視床背内側核、前頭葉眼窩皮質、前側頭葉皮質に伝わるサーキットになっています。Yakovlev(ヤコブレフ)回路の障害の基本像は,行動異常と健忘症状です。
大脳辺縁系(だいのうへんえんけい)は、英語で limbic systemは、大脳の奥深くに存在する尾状核、被殻からなる大脳基底核の外側を取り巻くようにあり、人間の脳で情動、食欲、性欲、睡眠欲、意欲、などの本能、喜怒哀楽、情緒、神秘的な感覚、睡眠や夢などをつかさどっており、そして記憶や自律神経活動に関与しています。
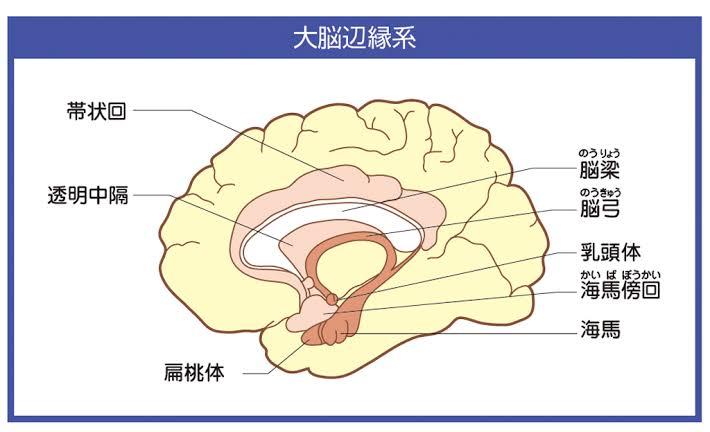
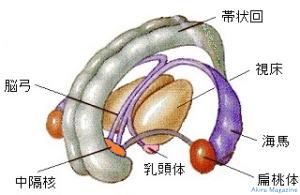
1)のテント切痕ヘルニアは、小脳テント上にある病変によって脳圧が上昇し、テント上の脳実質がテント切痕を越えて下方に入り込んだ状態です。脳幹が圧迫され、意識障害や呼吸障害が生じます。また、麻痺や視野障害、対光反射の消失がみられます。
2)の大孔(大後頭孔)ヘルニアは、小脳にできた病変によってテント下の圧が上昇し、小脳の扁桃と呼ばれる部分が大後頭孔から下方へ偏位した状態です。テント上の病変によってテント切痕ヘルニアが生じ、二次的に大孔ヘルニアが引き起こされることもあります。 大孔ヘルニアでは、延髄がダメージを受けて呼吸障害や意識消失を起こすなど、致命的な病態となる可能性があります。また、髄液の流れが途絶えることで閉鎖性の水頭症を引き起こすこともあります。
3)の帯状回ヘルニアは、大脳半球を左右に分ける大脳鎌を越えて反対側の半球へ脳実質が入り込んだ状態です。麻痺やしびれなどの運動障害や感覚障害を生じますが、生命に大きく関わるような重篤な症状は基本的に起こりません。
今日はここまで。2020/2/2
21)ラクナ梗塞は、英語でLacunar Infarctionです。脳梗塞の2つのタイプがあり、1つは脳の血管が動脈硬化によって狭くなることで起きる脳血栓で、もう1つは心臓にできた血栓が脳の血管に流れて詰まる脳塞栓でありますが、脳塞栓、脳血栓の中でも脳の深い部分を流れている細い血管が詰まってしまうことで起きる脳梗塞をラクナ梗塞と名付けます。ラクナとはラテン語で小さなくぼみという意味で、左の図のようにくぼみが出来るからです。脳の血管は太い血管から細い血管へと枝分かれしています。太い主幹脳動脈から枝分かれして、脳の深い部分に酸素や栄養を送り届けている直径100~300μm程度の細い血管を「穿通枝(せんつうし)」といいます。この穿通枝が詰まると脳の深い部分に血液が行き渡らなくなり、その閉塞によって生じるのが穿通枝梗塞であり、穿通枝梗塞としてはラクナ梗塞が広く知られており、単一の深部穿通枝の閉塞による脳梗塞をラクナ梗塞と言うのです。ラクナ梗塞により脳細胞が壊死してしまうのです。穿通とは、突き刺さって貫通するという意味です。穿通枝とは脳内主幹動脈から分岐した細い動脈であり、その閉塞によって生じるのが穿通枝梗塞です。穿通枝が詰まったときに壊死におちいる範囲は15mm未満です。ラクナ梗塞の症状としては、一般的な脳梗塞と同様、半身の脱力(運動麻痺)、半身のしびれ(感覚異常)、しゃべりにくさ(構音障害)が主な症状で意識障害はありません。運動麻痺や感覚障害などの大きな症状がなくても、脳のいろいろな場所に穿通枝梗塞を繰り返すと、認知症、言語障害、嚥下障害(ものが飲み込みにくくなる)の原因となります。脳細胞が壊死する範囲が小さい時に症状が出ない穿通枝梗塞を無症候性脳梗塞と呼びます。高齢者の場合、CTやMRIといった脳の検査で、無症候性脳梗塞が偶然発見されることがあります。ラクナ梗塞の治療 手術が必要になることはなく、基本的に内科的治療を行います。主な治療には、血液の固まりができるのを抑える薬(抗血栓薬)、脳細胞を保護する薬(脳保護薬)などが使われます。発症して4~5時間以内、かつ脳細胞がまだ壊死していない場合は、tissue plasminogen activator略してt-PAといい、日本語で組織プラスミノーゲン活性化因子という血栓を溶かす薬、つまり血栓溶解剤が使うと血栓が完全に溶けてしまうことがあるので、できるだけ早く治療を始めることが重要です。その後、機能回復のためにリハビリテーションを行うことも重要な治療のひとつです。
22)間代性痙攣は英語でclonus(クローヌス)といい、四肢や体幹の拮抗筋(伸展させる筋肉と屈曲させる筋肉)が交互に 収縮と弛緩を反復し、四肢をばたつかせたりする状態です。これに対して、強直性痙攣(Tonic convulsions)があり、異常な筋肉の収縮だけが長時間続き、筋肉が突っ張ったりこわばったりする状態です。痙攣という英語はconvulsionです。
23)慢性炎症性脱髄性多発根ニューロパチーは英語でchronic inflammatory demyelinating polyradiculoneuropathyと書き、別名、慢性炎症性脱髄性多発神経炎と言ったり、多巣性運動ニューロパチーとも言います。神経根は、中枢神経系と末梢神経系をつなぐ神経組織であり,脊髄神経である前根(運動神経根)と後根(感覚神経根)から成り立っています。神経根疾患(神経根障害)は,脊柱の内部または隣接部位での神経根への急性圧迫か、慢性圧迫が引き金となって起こります。脊髄神経は頭側から順に,頚神経(C1 から C8,8 対),胸神経(T1 から T12,12 対),腰神経(L1 から L5,5 対),仙骨神経(S1 から S5,5 対),尾骨神経(1 対)の神経根が分岐します.注意しておきますが、脊髄と脊髄神経は違いますよ。脊髄は中枢神経であり、脊髄神経は末梢なのですよ。皆さん、知っておいて下さい。
さて、慢性炎症性脱髄性多発根ニューロパチーは、2か月以上にわたる慢性進行性あるいは階段性、再発性の左右対称性の四肢の遠位筋や、近位筋の筋力低下(運動ニューロンの障害)かつ感覚障害を主徴した原因不明の末梢神経疾患です。病因は、脊髄末梢神経の髄鞘であるミエリンの構成成分に対する免疫異常により生ずる自己免疫性疾患と考えられていますがこれは完璧に間違っています。いつもいつも説明しているように自己免疫疾患はこの世に何一つとしてないのです。
ここでこの世になぜ自己免疫疾患がないのかを一言で説明しましょう。答えは、病気の始まりを作る免疫細胞は異物を認識しない限りは絶対に病気を起こせないからです。言い換えると、免疫細胞が最初に異物を認識できるのは大食細胞や樹状細胞によるPRRというレセプターと、TLRの2つしかないのです。PRRは英語でpathogen recognition receptor(病原体認識受容体)もしくはpattern recognition receptor(パターン認識受容体)といいます。一方、TLRは英語でToll-like receptor(Toll様受容体)の2つしかないのです。ところが、このPRRとTLRの2つの受容体は絶対に自己の成分を異物と認識することができないので、自己の免疫が自己を攻撃する自己免疫疾患は絶対に起こらないのです。PRRやTLRはここを読んで下さい。脳脊髄液検査は蛋白細胞解離を認めます。蛋白細胞解離とは、脳脊髄液中に蛋白(アルブミンなど)が増加する一方、細胞(白血球など)の増加は認められません。
脊髄は傷つきやすい長い管状の構造物で、脳幹の下端から脊椎(脊柱)の一番下近くまで続いています。脊髄にある神経は、脳と他の部位との間でやり取りされるメッセージを伝達します。脊髄はまた、膝蓋腱反射(しつがいけんはんしゃ)などの反射の中枢でもあります。これを反射弓といい、脳を介さない経路です。反射の中枢は脳ではなくて脊髄であることを知っておいて下さい。脳と同様に、脊髄も3層の組織(髄膜)で覆われています。脊髄と髄膜は、脊椎の中央にある脊柱管という細長い空間の中にあります。大半の成人では、脊椎(背骨)は26個の椎骨でできています。頭蓋骨が脳を保護しているように、椎骨は脊髄を保護しています。椎骨と椎骨の間は軟骨でできた椎間板で隔てられていて、椎間板は歩行やジャンプなどの動きで生じる衝撃を和らげるクッションの役割を果たしています。脊椎(脊柱)は、椎骨と呼ばれる骨が連なってできています。長くて傷つきやすい脊髄は、脊椎の中心を通る脊柱管という空間の中にあり、椎骨によって保護されています。椎骨と椎骨の間には軟骨でできた椎間板があり、脊椎のクッションとしての役割を果たし、脊椎にある程度の柔軟性を与えています。脊髄からは、下の図の脊髄の成り立ち図を見ればお分かりのように、椎骨と椎骨の間を通って31対の脊髄神経が出ています。それぞれの脊髄神経の根元は、2本の短い枝(根)に分かれています。 脊髄の前方にある枝は運動神経根または前根と呼ばれています。 脊髄の後方にある枝は感覚神経根または後根と呼ばれています。 運動神経根は、脳と脊髄からの司令を体の他の部位(特に骨格筋)に伝えます。 感覚神経根は、体の他の部位からの情報を脳に伝えます。脊髄は脊椎の下方約4分の3の位置で終わりますが、そこから下に向けて一束の神経が伸びています。この神経の束は馬の尻尾に似た形をしているため、馬尾と呼ばれています。馬尾は脚へ行き来する神経信号を伝えます。 脳と同じように、脊髄も灰白質と白質で構成されています。断面が蝶のような形をしている脊髄の中心部は、灰白質で構成されています。この蝶の前方の羽にあたる部分を前角と呼びます。運動神経細胞が集まっていて、この細胞は脳や脊髄からの情報を筋肉に伝えて、運動を促します。後側の角(後角)には、感覚神経細胞が集まっていて、この細胞は体の他の部位からの感覚情報を脊髄経由で脳に伝えます。周囲の白質には、体の他の部位からの感覚情報を脳へ伝達する経路(上行路)と、脳から出された信号を筋肉へ伝達する経路(下行路)があり、神経線維の束が通っています。
下記に脊髄の成り立ちの絵図を掲げます。
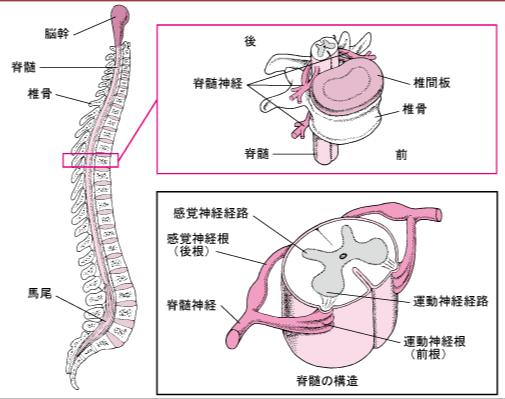
24)脊髄症は、別名、頚椎症性脊髄症といい、加齢により椎間板の変性が進み、骨がとげ状に大きくなって骨棘(こつきょく)を形成することや、靭帯が厚く硬くなることで、脊柱管にある脊髄が圧迫され、四肢(両方の手脚)に痛みやしびれ、運動障害を生じる疾患です。
今日はここまで。2020/2/4
1)間質性肺疾患
肺臓炎、肺浸潤、肺障害等の間質性肺疾患(3.0%、6.9%)があらわれることがあるので、咳嗽、呼吸困難、発熱、肺音の異常(捻髪音)等の臨床症状を十分に観察し、異常が認められた場合には、速やかに胸部X線、胸部CT、血清マーカー等の検査を実施すること。間質性肺疾患が疑われた場合には投与を中止し、副腎皮質ホルモン剤の投与等の適切な処置を行うこと。
2)重症筋無力症、心筋炎、筋炎、横紋筋融解症
重症筋無力症(頻度不明、0.1%)、心筋炎(頻度不明、0.1%)、筋炎(0.1%、0.6%)、横紋筋融解症(頻度不明、0.1%)があらわれることがあり、これらを合併したと考えられる症例も報告されている。筋力低下、眼瞼下垂、呼吸困難、嚥下障害、CK(CPK)上昇、心電図異常、血中及び尿中ミオグロビン上昇等の観察を十分に行い、異常が認められた場合には投与を中止し、副腎皮質ホルモン剤の投与等の適切な処置を行うこと。また、重症筋無力症によるクリーゼ(重大な危機)のため急速に呼吸不全が進行することがあるので、呼吸状態の悪化に十分注意すること。
3)大腸炎、小腸炎、重度の下痢(潰瘍性大腸炎、クローン病)
大腸炎(1.3%、7.0%)、小腸炎(頻度不明、頻度不明)、重度の下痢(1.0%、6.0%)があらわれることがあり、腸炎から穿孔、イレウスに至る例が報告されている。観察を十分に行い、持続する下痢、腹痛、血便等の症状があらわれた場合には、投与を中止するなど、適切な処置を行うこと。
4)1型糖尿病
1型糖尿病(劇症1型糖尿病を含む)(0.4%、0.6%)があらわれ、糖尿病性ケトアシドーシスに至ることがあるので、口渇、悪心、嘔吐等の症状の発現や血糖値の上昇に十分注意すること。1型糖尿病が疑われた場合には投与を中止し、インスリン製剤の投与等の適切な処置を行うこと。
5)重篤な血液障害(免疫性血小板減少性紫斑病、溶血性貧血、無顆粒球症)
免疫性血小板減少性紫斑病(頻度不明、頻度不明)、溶血性貧血(頻度不明、0.1%)、無顆粒球症(頻度不明、頻度不明)等の重篤な血液障害があらわれることがあるので、観察を十分に行い、異常が認められた場合には投与を中止し、適切な処置を行うこと。
6)肝不全、肝機能障害、肝炎、硬化性胆管炎(ヘルペス性肝炎)
肝不全(頻度不明、頻度不明)、AST(GOT)増加、ALT(GPT)増加、γ-GTP増加、Al-P増加、ビリルビン増加等を伴う肝機能障害(0.7%、4.7%)、肝炎(0.3%、2.4%)、硬化性胆管炎(頻度不明、頻度不明)があらわれることがあるので、観察を十分に行い、異常が認められた場合には投与を中止するなど、適切な処置を行うこと。
7)甲状腺機能障害(甲状腺機能低下症、甲状腺機能亢進症、甲状腺炎)
甲状腺機能低下症(7.1%、16.2%)、甲状腺機能亢進症(3.1%、10.7%)、甲状腺炎(1.2%、3.7%)等の甲状腺機能障害があらわれることがあるので、観察を十分に行い、異常が認められた場合には投与を中止するなど、適切な処置を行うこと。
8)下垂体機能障害(下垂体炎、下垂体機能低下症)、副腎皮質刺激ホルモン欠損症)
下垂体炎(0.7%、5.8%)、下垂体機能低下症(0.2%、0.8%)、副腎皮質刺激ホルモン欠損症(0.1%、0.1%)等の下垂体機能障害があらわれることがあるので、観察を十分に行い、異常が認められた場合には投与を中止するなど、適切な処置を行うこと。
9)神経障害(末梢性ニューロパチー、多発ニューロパチー、自己免疫性ニューロパチー、ギラン・バレー症候群、脱髄)
末梢性ニューロパチー(1.2%、3.1%)、多発ニューロパチー(0.1%、0.3%)、自己免疫性ニューロパチー(頻度不明、頻度不明)、ギラン・バレー症候群(頻度不明、0.1%)、脱髄(頻度不明、頻度不明)等の神経障害があらわれることがあるので、観察を十分に行い、異常が認められた場合には投与を中止するなど、適切な処置を行うこと。
10)腎障害(腎不全、尿細管間質性腎炎)
腎不全(0.5%、1.8%)、尿細管間質性腎炎(0.1%、0.2%)等の腎障害があらわれることがあるので、本剤の投与中は定期的に腎機能検査を行い、異常が認められた場合には投与を中止するなど、適切な処置を行うこと。
11)副腎障害
副腎機能不全(0.9%、4.9%)等の副腎障害があらわれることがあるので、観察を十分に行い、異常が認められた場合には投与を中止するなど、適切な処置を行うこと。
12)脳炎
脳炎(頻度不明、0.1%)があらわれることがあるので、観察を十分に行い、異常が認められた場合には投与を中止するなど、適切な処置を行うこと。
13)重度の皮膚障害(中毒性表皮壊死融解症(Toxic Epidermal Necrolysis:TEN)、皮膚粘膜眼症候群(Stevens-Johnson症候群)、類天疱瘡、多形紅斑)
中毒性表皮壊死融解症(Toxic Epidermal Necrolysis:TEN)(頻度不明、頻度不明)、皮膚粘膜眼症候群(Stevens-Johnson症候群)(頻度不明、0.1%)、類天疱瘡(頻度不明、0.1%)、多形紅斑(0.2%、0.2%)等の重度の皮膚障害があらわれることがあるので、観察を十分に行い、異常が認められた場合には投与を中止し、適切な処置を行うこと。
14)静脈血栓塞栓症(深部静脈血栓症、肺塞栓症)
深部静脈血栓症(0.1%、0.3%)、肺塞栓症(0.1%、0.1%)等の静脈血栓塞栓症があらわれることがあるので、観察を十分に行い、異常が認められた場合には投与を中止するなど、適切な処置を行うこと。
15)Infusion reaction(アナフィラキシー、発熱、悪寒、そう痒症、発疹、高血圧、低血圧、呼吸困難、過敏症)
アナフィラキシー、発熱、悪寒、そう痒症、発疹、高血圧、低血圧、呼吸困難、過敏症等を含むInfusion reaction(2.5%、3.9%)があらわれることがあるので、患者の状態を十分に観察し、異常が認められた場合には、投与を中止するなど、適切な処置を行うこと。また、重度のInfusion reactionがあらわれた場合には直ちに投与を中止して適切な処置を行うとともに、症状が回復するまで患者の状態を十分に観察すること。
16)血球貪食症候群
血球貪食症候群(頻度不明、頻度不明)があらわれることがあるので、観察を十分に行い、異常が認められた場合には投与を中止し、適切な処置を行うこと。
17)結核
結核(頻度不明、頻度不明)を発症することがあるので、観察を十分に行い、異常が認められた場合には投与を中止するなど、適切な処置を行うこと。 上記の個々の重症副作用がどのようにして起こるかは根本的には総論的には説明しきっていますので皆さん自身で考えてみてください。
今日はここまで。2019/10/27
この図では結婚しているのは3人だけですね。この図は要するに変異したBRCAが伝わる確率は2分の1であると示しているだけです。子供は4人生まれた時の変異したBRCAが伝わるのが2分の1であるということを1例として示しているのです。
