全ての癌は「癌ウイルス」であるherpesウイルスが細胞の遺伝子を突然変異させて癌遺伝子に変えてしまったからです。
この論文の目的は100年前の1930年代にアメリカで癌の原因は癌ウイルスでありこの癌ウイルスを「光癌療法」で殺すことですべての癌をいとも簡単に完治させたロイアル・レイモンド・ライフ博士の真実の証拠をこの癌ウイルスはherpesウイルスであることを理論的に証明するために書かれた論文です。ロイアル・レイモンド・ライフ博士についてはここを読んでください。
癌とは何か?すべての癌の原因は癌ウイルスであるherpesウイルスです。herpesウイルスが正常な遺伝子を突然変異させて癌遺伝子にさせるからです。癌のすべてはロイアル・レイモンド・ライフ博士が見つけた癌ウイルスであるherpesウイルスを「光癌療法」で、殺せば簡単で・安く・苦痛なく完治できるのです。ロイアル・レイモンド・ライフ博士の「光療法で癌は治せる」はここを読んでください。癌は原因である癌ウイルスであるherpesウイルスを殺せばすべて癌細胞も殺されて完治できるという証拠が克明に記されていますから何回も読んで理解してください。
また、更新し続けて内容が莫大な量になってきたのでPart1~Part5に分けて掲載していきます。もっともっと増えると思いますが一旦、このように分けて掲載していきます。全ての文章がまとめて読みたい場合はPDF形式で読めますので極めて専門的に詳しく詳しく論述しているので読むのに大変苦労されると思いますが頑張って着いて来て下さい!!!
癌とは何か?すべての癌の原因は癌ウイルスであるherpesウイルスです。Part2
癌とは何か?すべての癌の原因は癌ウイルスであるherpesウイルスです。Part3
癌とは何か?すべての癌の原因は癌ウイルスであるherpesウイルスです。Part4
癌とは何か?すべての癌の原因は癌ウイルスであるherpesウイルスです。Part5
(PDF形式)癌とは何か?すべての癌の原因は癌ウイルスであるherpesウイルスです。
ほとんどすべての癌ウイルスはherpesウイルスですが子宮頸がんや陰部ガンなどの癌を起こすのですが癌ウイルスワクチンである不活化ワクチンで治せるヒトヘパトーマウイルスがあります。これらの癌ウイルスはどのようにして細胞を癌化していくのでしょうか?
癌ウイルスであるherpesウイルスが遺伝子を変異させて癌を作るのみならず治療法がないと言われるすべての難病は先天的なherpesによる遺伝子変異によって起こりますから遺伝学の遺伝子の変異によって生まれるので「遺伝子」とは一体何かに力点を置きながら遺伝物質、遺伝子やゲノムの異伝情報と形質を結び付ける遺伝子発現について遺伝子を簡単に変えてしまうherpesとの関りを常に考えながら今まで勉強して遺伝の総復習をしましょう。
遺伝物質という遺伝情報を持つDNAは細胞の中では染色体(chromosome)という姿で存在します。遺伝物質と遺伝子とは異なるものであり、「生命の設計図である」遺伝子は23本の染色体の上に決まった順序で並んでいる蛋白を作らせる設計図でありすべての細胞の「核」と呼ばれる部分に46本の「染色体」があり、この46本の中の「DNA」が「遺伝子」として働いています。実際に蛋白を作る過程が遺伝子発現でありその結果、様々な蛋白が発現され表現形質となるのです。
人の場合は46本の染色体があり約23500個の遺伝子が46本の染色体に振り分けられています。従って46本の染色体の一本当たりの遺伝子数は約500~2800個の範囲に遺伝子が振り分けられているのです。すべての細胞には同じ46本の染色体を持っていますがそれぞれの染色体の遺伝子数も遺伝子の中身も同じですが約500~2800個の範囲の遺伝子はそれぞれ作る蛋白は異なっているのです。
遺伝の基本単位である遺伝子は,ポリペプチド(タンパク質)の合成に必要な全ての情報が格納された一塊のDNAであり、身体の構造および機能は,タンパク質の合成,折り畳み,ならびに3次および4次構造によって規定されています。
ヒトの遺伝子の数は,約20,000~23,000個であり、遺伝子は細胞核の染色体およびミトコンドリアの染色体に格納されている。ヒトでは,体細胞(生殖細胞以外)の核内に正常では23対,計46本の染色体が存在する。個々のペア(対)は,母親由来の1本と父親由来の1本から構成される。このうち22対(1~22番染色体)は常染色体で,それぞれの対は正常では大きさ,形,遺伝子の位置と数が同じであるので相同であるといいます。23番目の1対は性染色体(XXかXY)であり,性別を決定するとともに,その他の性を決定する以外の機能遺伝子も含まれている。女性では全ての体細胞の核内に2本のX染色体が存在し(これらは相同である),男性ではX染色体とY染色体(これらは相同ではない)が1本ずつ存在するのです。
X染色体には多数の遺伝形質に対応する遺伝子が含まれており,より小さいY染色体には男性への性分化を誘導する遺伝子とその他少数の遺伝子が含まれている。X染色体はY染色体よりはるかに多くの遺伝子を含んでいるため,男性ではX染色体上の遺伝子の多くが対を成しておらず,男性と女性で遺伝物質のバランスを保つため,女性のX染色体の片方はランダムに不活化されている(ライオニゼーション)。核型とは,1人の個人の細胞に格納されている24本の一連の染色体のフルセットを示したものです。
生殖細胞(卵子および精子)は,減数分裂で分かれることにより,染色体数を体細胞の半分の23本まで減らしている。減数分裂では,母親と父親から受け継がれた遺伝情報が交叉(相同染色体間の交換)により組み換えられ手子供の遺伝子の多様性を確保しています。受胎時に卵子と精子の間で受精が起きると,染色体数は通常の46本に戻ります。
遺伝子は染色体のDNA上に直線的に配置されている。個々の遺伝子は特定の位置(遺伝子座)に存在し,その位置は典型的には2本の大きさ,形,遺伝子の位置と数が同じである相同染色体となっています。1対の各染色体上の同じ座位を占める遺伝子(1つは母親由来,1つは父親由来)は,アレル(対立遺伝子)と呼ばれる。各遺伝子は特定のDNA配列で構成され,2つのアレルはDNA配列がわずかに異なる場合もあれば,全く同じの場合もある。ある特定の遺伝子について同じアレルのペア(父からの遺伝子と母からに遺伝子のペア)を有することをホモ接合性,異なるアレルのペアを有することをヘテロ接合性という。一部の遺伝子には複数のコピーがあり,それらは隣接している場合もあれば,同一または異なる染色体上の別の位置に存在する場合もあります。
DNAは細胞の遺伝物質であり,細胞核の染色体およびミトコンドリアに格納されている。
体細胞(生殖細胞以外)の核内に正常では23対,計46本の染色体が存在する。1本の染色体に約500~2800個の多数の遺伝子が含まれています。遺伝の基本単位である遺伝子は,ポリペプチド(タンパク質)の合成に必要な全ての情報が格納されたひとまとまりの一塊のDNAです。
DNA分子は,糖(デオキシリボース)とリン酸から成る2本の分子鎖が4種類のヌクレオチド(塩基)のペアでつながれた,長いコイル状の二重らせん構造をとる。ヌクレオチドのうち,アデニン(A)はチミン(T)と,グアニン(G)はシトシン(C)とペアを作る。4種類のヌクレオチド(塩基)のペア同士は水素結合でつながっている。DNA内のコードは,4種類あるヌクレオチドの3つで構成されるトリプレットによって記録されている。特定のアミノ酸は特定のトリプレット(三種類の塩基)によりコード(暗号)されています。
遺伝子はDNAで構成される。遺伝子の長さ(DNAの長さ),その遺伝子でコード(暗号)されているタンパク質の長さを決定する。DNAはヌクレオチド(塩基)のペアで構成される二重らせん構造をとります。
アデニン(A)はチミン(T)と水素結合によってペアを作ります。
グアニン(G)はシトシン(C)と水素結合によってペアを作ります。
タンパク質の合成時にはDNAが転写されるが,その過程では片方のDNA鎖を鋳型として,メッセンジャーRNA(mRNA)が合成される。RNAもDNAと同じく塩基対を形成するが,チミン(T)の代わりにウラシル(U)が使用される。mRNAの一部は核から細胞質へ出た後,リボソームに移動して,そこでタンパク質の合成が開始される。個々のアミノ酸は転移RNA(tRNA訳してトランスファーRNAとか運搬RNA)によってリボソームに運ばれ,そこでmRNAにより決定された配列順に伸長しているポリペプチド鎖に付加される。転移RNA(tRNA)は蛋白質の生合成において、特定のアミノ酸と結合して、伝令RNAとリボゾームの結合体に運ぶリボ核酸です。リボゾーム上で、アミノ酸を伝令RNAの情報通りに配列、たんぱく質が構築され、構築されたアミノ酸鎖は,付近にあるシャペロン分子の影響下で折り畳まれて,複雑な3次元構造をとるようになる。
タンパク質を構成する主要なアミノ酸は20種類ある。一方、DNAの構成要素であるヌクレオチドの塩基は、4種類である。生体内では3個ずつの塩基が1セットになって、アミノ酸1個に対応する形でタンパク質をコードしている。塩基3個の場合、理論的には、4×4×4 = 64種類を区別してコードすることが可能である。実際には、20種類のアミノ酸に加え、どのアミノ酸にも対応しないコドンもあります。また、1つのアミノ酸は複数のコドンと対応している場合が多い。タンパク質の合成の開始または終止(終止コドン)の指示やアミノ酸の結合および組立ての順序などの要素をコードするトリプレットもある。
遺伝子はエクソンとイントロンから構成される。エクソンには,最終的なタンパク質を構成するアミノ酸要素がコードされる。イントロンには,タンパク質の合成の制御や速度に影響を及ぼす他の情報が含まれる。エクソンとイントロンはともにmRNAに転写されるが,イントロンから転写された部分は後に切り出される。mRNAに転写されないDNA鎖から合成されるアンチセンスRNAも含めて,数多くの因子が転写を制御している。アンチセンスとは何ですか?タンパク質の合成を指示するmRNA(メッセンジャーRNA)の塩基配列を、センス配列と呼ぶ。 このセンス配列に対して相補的な塩基配列を、アンチセンス と呼びます。DNA二本鎖の塩基の並びは互いに相補的です。それぞれAとT、GとCが対になっているのを相補的と言います。
DNAの遺伝子以外に,染色体にはヒストン蛋白質や遺伝子発現に影響を及ぼす他のタンパク質を特定の遺伝子からどのタンパク質を,どれだけ合成するかを決決める遺伝子も含まれているのです。
遺伝子型とは,ある生物の個体が持つ遺伝物質の構成であり、遺伝型ともいう。しかし、遺伝子型はしばしば、目の色の遺伝子型のように、単一の遺伝子または遺伝子の集合を指すためにも使用される。この遺伝子は、髪の色や身長など、生物の観察可能な特性を決定する役割を担っている。
ゲノムとは,半数体(一本鎖)の全染色体を構成する要素全体のことを指し,それらに格納されている全ての遺伝子が含まれる。遺伝子(gene)と染色体(chromosome)から合成された言葉で、DNAのすべての遺伝情報のことです。Geneとchromosomeの前のGenと後ろのomeを合成したものがGen‐omeとなり一語でGeomeで「じーのうむ」と発音しますが、日本語のローマ字読みで「ゲノム」となったのです。ゲノムとは,半数体(一本鎖とか一倍体)の全染色体を構成する要素全体であって二倍体である二本鎖ではないのを間違わないようにしてください。言い換えると人間の生活機能を維持するための最小限の遺伝子群を含む染色体の一組です。つまり父親か母親からもらった対になった遺伝子の片方だけでできた一本鎖の染色体全体をだけGeome「ゲノム」というのです。
表現型とは,個人の身体的,生化学的,および生理的な構成全体,すなわち細胞から身体がどのように機能するかを表すものです。表現型は,実際に合成されるタンパク質の種類と量,すなわち,その遺伝子が実際にどのように発現するかによって決定される。表現型は遺伝子と環境との相互作用により決定される。特定の遺伝子型が表現型とよく相関する場合もあれば,相関しない場合もある。
遺伝型とは生物個体の遺伝的特性の基礎となる遺伝子構成であり、個体に現れる形質を指す表現型の対語で, 遺伝子型が同じであっても,表現型は常に同じとは限らず,遺伝子型が異なっていても表現型が同じこともある
発現とは,遺伝子にコードされた情報に従って分子であるタンパク質またはRNAの構築が制御される過程のことである。遺伝子発現は,形質が優性か劣性か,遺伝子の浸透度と表現度(遺伝子発現に影響を及ぼす因子)や,組織分化の程度(組織型と年齢で規定される)や,環境因子や,発現が限性であるか染色体不活化またはゲノムインプリンティングの対象か,限性遺伝,ゲノムインプリンティング,アレルの共優性,およびX染色体の不活化によっても修飾される可能性がある。その他不明の因子など,複数の因子に依存する。
限性遺伝とは雌雄どちらか一方の性だけに伝わる遺伝のことで、 伴性遺伝(ばんせいいでん)の一つの型です。
ゲノムインプリンティングとは「ゲノム刷り込み」とも呼ばれ、子の遺伝子に、母親と父親のどちらに由来する遺伝子であるかが記憶される現象です。「ゲノム刷り込み」 により、子で発現する遺伝子を制御しているのです。 子が受け継いだ多くの遺伝子は、原則的に父親由来と母親由来の対立遺伝子が両方働くのですが、ゲノムインプリンティングによって働かないように制御されているのです。
アレルの共優性とはヘテロ接合体でどちらの遺伝子も発現することをアレルの共優性という。 ヒトのABO式血液型ではA遺伝子とB遺伝子がどちらもO遺伝子に対して優性であり、AB血液型があるのでA遺伝子とB遺伝子は互いに共優性であると言います。
X染色体の不活性化とは人の性染色体であるX染色体が、女性には2本あるのですが1本だけが活性のまま残り、この1本以外は遺伝子発現が抑制される構造に変化することをいう。この現象はライオニゼーションとも呼ばれ、不活性化された染色体をバー小体ともいう。
エピジェネティック因子とは何でしょうか?ゲノム配列を変えることなく遺伝子発現に影響を及ぼす因子は,エピジェネティック因子と呼ばれる。エピジェネティック因子が数多く発見されています。
例えば遺伝子発現を媒介する多くの生化学的機序の1つが選択的スプライシングとも呼ばれるイントロン‐スプライシングの変動性と言われるエピジェネティックな現象である。選択的スプライシングとは、択一的スプライシングとも呼ばれDNAからの転写過程において特定のエクソンをとばしてスプライシング(情報遺伝子情報を切り取る)を行うことである。 遺伝子にはアミノ酸配列に関する情報を含む核酸塩基配列が遺伝情報を含まない配列によっていくつかに分断されている。イントロン(非翻訳配列)が切り出されるのに伴い,エクソン(翻訳配列)も切り出され,それにより様々な組合せのエクソンが構築される結果,類似するが異なるタンパク質をコードできる多様なmRNAが産生される。ヒトゲノムには約23,000強の遺伝子しか存在しないにもかかわらず,ヒトが合成することのできるタンパク質の数は100,000を超えているのです。
イントロンとエクソンの違いは何でしょうか?人を含む真核生物では、タンパク質の情報に相当する部分が遺伝子DNA中で分断されている場合がほとんどです。 遺伝情報がコードされている部分をエキソン(翻訳配列)といい、遺伝情報がコードされていない部分をイントロン(非翻訳、介在配列)といいます。
遺伝子発現を媒介するその他の機序として,DNAのメチル化や,メチル化やアセチル化などのヒストンの相互作用がある。DNAのメチル化は遺伝子の機能を停止させる傾向がある。ヒストンのタンパク質はDNAが巻きついた糸巻きに似ている。メチル化などのヒストンの修飾は,特定の遺伝子から合成されるタンパク質の量の増減につながる可能性がある。ヒストンアセチル化によってヒストンにアセチル基が付加されるとヒストン-DNA間の静電的結合が弱くなり,クロマチン構造が弛緩することで転写因子などがDNAへ結合しやすくなり,遺伝子の発現が正に制御される.一方,アセチル化が除去されるとクロマチン構造が凝縮し,遺伝子の発現が抑制される.このヒストンのアセチル化は,アセチル基をヒストンに付加するヒストンアセチル化酵素(histone acetyl‐transferase:HAT)および,ヒストンからアセチル基を取り除くヒストン脱アセチル化酵素(histone de‐acetylase:HDAC)によって制御されている。mRNAに転写されないDNA鎖は,反対側のDNA鎖の転写を制御するRNAを合成するための鋳型として利用される場合がある。
もう1つのエピジェネティックな重要な機序としてマイクロRNA(miRNA)がある。miRNAはヘアピン構造(ヘアピン構造とはヘアピンンのように半分に曲げられるとRNA配列が互いに結合するような形状を指す)由来の22塩基程度の短いRNAで,転写後に標的遺伝子の発現を抑制するものである。転写されるタンパク質の60%もの調節に関与している可能性があります。マイクロRNA(miRNA)は血液や唾液、尿などの体液に含まれる小さなRNAで、mRNAが翻訳されるのを抑制します。つまり、タンパク質合成を抑制するのがmiRNAです。miRNAが結合したmRNAは破壊されて、タンパク質の翻訳が阻害される仕組みです。miRNAは22塩基程度の小さなRNAです。
表現形質および遺伝パターンとの関係については表現形質には,眼の色のように単純なものもあれば,糖尿病に対する感受性のように複雑なものもある。1つの表現形質の発現には1つの遺伝子が関わる場合もあれば,多数の遺伝子が関わる場合もある。単一遺伝子の異常が複数の組織で異常を引き起こすことがあり,このような効果は多面発現とか多形質発現と呼ばれます。1つの遺伝子によって2つ以上の形質を発現することです。例えば,骨形成不全症(単一のコラーゲン遺伝子の異常によってしばしば引き起こされる結合組織疾患)では,骨の脆弱性,難聴,青色強膜,歯の形成不全,関節の過可動性,および心臓弁異常が引き起こされることがある。骨形成不全症は、「骨が非常にもろい」という特徴を持つ、遺伝性の病気です。1 万から数万人にひとり生まれてくるといわれます。骨を形作るときの基礎になるタンパク質であるコラーゲンがうまく作れないために、正常な骨が作れなくなります。そのために骨の変形や骨折が起こりやすくなっています。先天性の遺伝子病ですから妊娠中にかかったことのないherpesに感染してコラーゲンを作る遺伝子が突然変異を起こしたヘルペス性の遺伝子病です。
家系図の作成は家系に伝わる遺伝パターンを図示するために用いられます。家系図は遺伝カウンセリングでよく用いられる。家系図では,個々の家系員と家系員の重要な健康情報を示します。表現型が同じ家族性疾患に複数の遺伝パターンが認められる場合もある。
薬6000の単一遺伝子の異常には主に三つのグループに分けられる。①常染色体優性遺伝②常染色体劣性遺伝③X連鎖劣性遺伝の三つがあります。単一の遺伝子によって規定される遺伝性疾患(メンデル遺伝病)は,最も解析が容易で,最も詳細に解明されている。
単一遺伝子疾患(single gene disorders)は、ある1つの遺伝子の異常でたとえば塩基の欠失、遺伝子内の塩基の欠落、塩基の置換、塩基の挿入などの突然変異により発症する病気の総称です。
父親、母親の両方から受け継いだ2種類の同じ遺伝子のメンデルの法則により病気が発現するか否かが決まるため、メンデル遺伝病とも呼ばれます。
メンデルの法則とは何でしょうか?対になる形質のものを交配すると、雑種第一代では優性形質が顕在して劣性形質が潜在するという優劣の法則、雑種第二代では優性・劣性の形質をもつものの割合が3対1に分離して現れるという分離の法則、異なる形質が二つ以上あってもそれぞれ独立に遺伝するという独立の法則の三つからなる。
単一遺伝子疾患は、その遺伝様式により、
(1)常染色体優性遺伝病(常染色体上の対になった遺伝子の一方に異常があれば発病する)
(2)常染色体劣性遺伝病(常染色体上の対になった遺伝子の両方が異常であれば発病し、一方のみでは保因者となる)
(3)X染色体連鎖遺伝病(性染色体であるX染色体上に異常がある)
の3つに分類されます。形質の発現に1コピーの遺伝子(1つのアレル)のみを必要とする場合,その形質は優性とみなされる。形質の発現に2コピーの遺伝子(2つのアレル)を必要とする場合,その形質は劣性とみなされる。例外の1つはX連鎖疾患である。男性では通常,X染色体のほとんどのアレルに対して影響を相殺する対のアレルが存在しないため,X染色体のアレルは形質が劣性であっても発現する。 ミトコンドリア病など,その他の例外も存在する。ミトコンドリア遺伝子は,典型的には母親の卵母細胞からのみ遺伝する。ミトコンドリアの構造および機能に影響を与えるタンパク質は,ミトコンドリア遺伝子に由来すると同時に,細胞の核にある遺伝子にも由来する。
メンデル遺伝に従う遺伝性疾患の例
| 遺伝子 | 優性 | 劣性 |
| 非X連鎖 | マルファン症候群 ハンチントン病 | 嚢胞性線維症 |
| X連鎖 | 家族性くる病 遺伝性腎炎 | 赤緑色覚異常 血友病 |
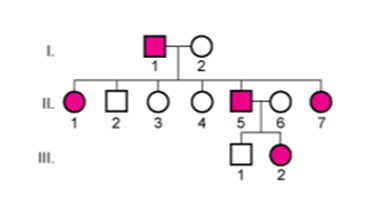
常染色体優性形質では,遺伝子の片方のアレルのみに異常があるだけで,その形質が発現する;すなわち,異常遺伝子のヘテロ接合体とホモ接合体のどちらも罹患者となる。常染色体優性形質の典型的な家系図を 常染色体優性遺伝の図に示す。
一般に,以下の法則が当てはまる:
- 罹患者の親の片方は罹患者である。
- 罹患者であるヘテロ接合体の親と非罹患者である親からは,平均して同数の罹患児と非罹患児が生まれる;すなわち,罹患者の子が発症するリスクは50%である。
- 罹患者である親から生まれた非罹患児は,その形質を子孫に伝えることはない。
- 男性と女性で罹患する可能性は同じである。
常染色体優性遺伝
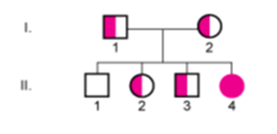
常染色体劣性形質が発現するには,異常なアレルが2コピー必要になる。家系図の例を常染色体劣性遺伝の図に示す。
一般に,以下の遺伝法則が当てはまる:
- 正常な両親から罹患児が生まれた場合,両親ともヘテロ接合体である。平均して,子の4分の1が罹患児であり,半分がヘテロ接合体,4分の1が正常である。したがって,子に障害が発生しない(すなわち,正常または保因者である)確率は4分の3であり,非罹患児が保因者である確率は3分の2である。
- 罹患者の親と遺伝子型が正常な親との子は,全員が表現型の正常なヘテロ接合体である。
- 平均して,罹患者である親とヘテロ接合体との子は,半数が罹患児であり,あとの半数がヘテロ接合体である。
- 両親とも罹患者の子は全て罹患児である。
- 男性と女性で罹患する可能性は同じである。
- ヘテロ接合体は,表現型は正常であるが,異常遺伝子を保有する。
常染色体劣性遺伝
近親者は同じ変異型アレルを保有している可能性が高いため,近親者同士が結婚すると(近親婚)罹患児が生まれる可能性が高くなる。親子間または同胞間(近親相姦)では,非常に多くの遺伝要素が同一となるため,異常をもった子が生まれるリスクが高くなる。特定の集団では,創始者効果(少人数から始まった集団で,そのうちの1人が保因者であった場合)のため,あるいは保因者が選択的優位性をもつために(例,鎌状赤血球貧血のヘテロ接合体ではマラリアが予防される),ヘテロ接合体(保因者)の割合が高い。
形質が特定のタンパク質(例,酵素)の欠損につながる場合には,通常,ヘテロ接合体ではそのタンパク質の量が少なくなる。問題の変異が判明している場合には,分子遺伝学的手法を用いることで,表現型が正常なヘテロ接合体を同定することができる(例,ほとんどの場合,嚢胞性線維症を有する人々)。
X連鎖優性形質はX染色体上に保有される。大半はまれにしかみられない。通常は男性罹患者の方が重度となり,一部のX連鎖優性遺伝疾患は男性ではしばしば致死的となる。異常なアレルを1つだけもつ女性は,罹患者ではあるが,重症度が低い。典型的な家系図を X連鎖優性遺伝の図に示す。
X連鎖優性遺伝
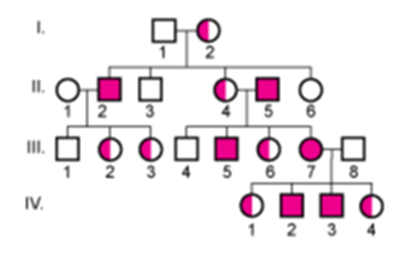
一般に,以下の遺伝法則が当てはまる:
- 罹患男性からは,全ての娘に形質が遺伝するが,息子には遺伝しない。
- ヘテロ接合体の罹患女性からは,性別にかかわらず,半数の子に形質が遺伝する。
- ホモ接合体の罹患女性からは,全ての子に形質が遺伝する。
- 女性はヘテロ接合体にもホモ接合体にもなりうるため,その形質の保有者は男性より女性の方が多い。障害が男性で致死的となる場合は,性別による差はさらに大きくなる。
X連鎖優性遺伝は,遺伝パターンのみの調査では常染色体優性遺伝との鑑別が困難になる場合がある。大規模な家系図が必要となるが,男性から男性への遺伝が認められればX連鎖性は除外されるため(男性から息子へはY染色体のみが受け継がれる),罹患男性の子に特に注意を要する。
X連鎖劣性形質はX染色体上に保有される。したがって,ほとんどの女性は関与する遺伝子の正常なコピーを1つ保有している(すなわち,ヘテロ接合体である)ため,罹患者はほぼ全て男性である。典型的な家系図を X連鎖劣性遺伝の図に示す。
X連鎖劣性遺伝
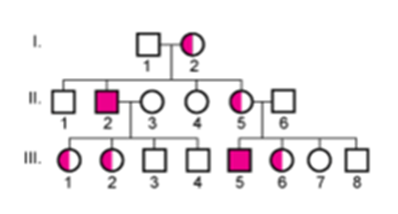
一般に,以下の遺伝法則が当てはまる:
- 罹患者はほぼ全て男性である。
- ヘテロ接合体の女性は通常,表現型は正常であるが,保因者であるため,子の半数には異常遺伝子が受け継がれる。
- 女性保因者の息子は半数が罹患者となり,娘は半数が保因者となる。
- 罹患男性から息子に形質が受け継がれることはない。
- 罹患男性の娘は全て保因者となる。
- 女性保因者と正常男性との娘は罹患者になることはないが,半数が保因者となる。
ときに,X連鎖性変異のヘテロ接合体の女性で何らかの形質を発現する場合があるが,罹患男性ほど重症になることはまれである。
遺伝子発現に影響を及ぼす因子
数多くの因子が遺伝子発現に影響を及ぼしうる。いくつかの原因により,形質の発現がメンデル遺伝で予想される形式から逸脱する場合がある。
浸透度および表現度
浸透度とは,ある遺伝子がどの程度の頻度で発現するかを指す。ある遺伝子を保有する個人のうち対応する表現型が出現した個人の割合と定義される( Professional.see figure 浸透度および表現度)。不完全(低い)浸透の遺伝子は,たとえ形質が優性であっても,また形質が劣性で,その責任遺伝子が両染色体にある場合でも,発現しないことがある。同じ遺伝子でも浸透度に個人差がみられる場合や,浸透度が年齢に依存する場合もある。異常なアレルが発現しない(非浸透)場合であっても,異常なアレルを保有する非罹患者から子に受け継がれて,臨床的な異常が認められることがある。そのような場合,家系図では1世代を飛び越えたように見える。しかしながら,非浸透と判断された症例の中には,診断者が障害の軽微な臨床像に精通していなかったか,認識できなかったことが原因のものもある。ごくわずかな発現しか認められない患者は,ときにその障害の不完全型とみなされる。
表現度とは,1人の個人においてある遺伝子が発現する程度のことである。百分率で表すことができ,例えば,遺伝子の表現度が50%の場合,特徴の半分だけが認められるか,あるいは重症度が完全発現時の半分のみとなる。表現度は,環境や他の遺伝子に影響されることがあり,そのため同じ遺伝子を有する個人間でも表現型に差がみられる場合がある。表現度は同一家系内でも異なる可能性がある。
浸透度および表現度
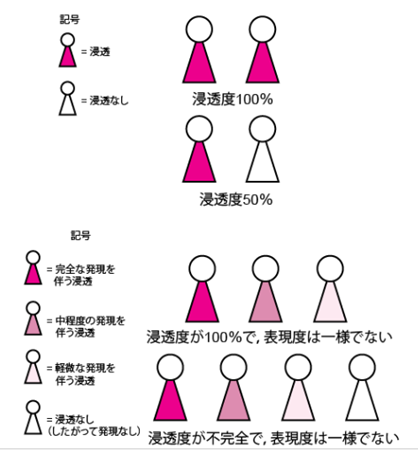
遺伝子型がどのように表現型に変換されるかは,浸透度と表現度に依存する。
浸透度とは,遺伝子が発現するかどうかを指す。すなわち,ある遺伝子を有する個人のうち,どれだけの割合でその遺伝子の形質が認められるかを指す。浸透度は完全(100%)な場合もあれば,不完全(例,半数が形質を示す場合は50%)な場合もある。
表現度は,ある個人で形質がどの程度の影響を及ぼすか,あるいは形質の特徴のうちどれだけが出現するかを規定するものである。発現は百分率で表すことができ,完全から最小限まで,あるいは全く認められない場合もある。表現度には,遺伝子構成,有害物質への曝露,その他の環境的影響,年齢など,様々な因子が影響を及ぼしうる。
浸透度と表現度はいずれも変動する:ある遺伝子を有する集団でも,その形質を示す個人と示さない個人があり,また形質を示す個人の中でも,どの程度まで発現するかは一様でない場合がある。
限性遺伝
片方の性のみに出現する形質は限性と呼ばれる。限性遺伝は,X染色体上に保有される形質のX連鎖遺伝とは異なる概念である。限性遺伝(おそらくより正確に言うならば従性遺伝)とは,性ホルモンやその他の生理学的な男女差によって遺伝子の表現度や浸透度が変化する特殊な例のことである。例えば,壮年性脱毛症(男性型脱毛症としても知られる)は常染色体優性形質であるが,女性ではこのような脱毛症の発現はまれであり,通常は閉経後にのみ認められる。
ゲノムインプリンティング
ゲノムインプリンティングとは,父親と母親のどちらに由来するかによって遺伝要素の発現が異なる現象のことである。ほとんどの常染色体では,父親と母親の両方のアレルが発現する。しかしながら,1%未満のアレルにおいては,父親由来か母親由来の一方からしか発現が生じない。例えば,インスリン様成長因子2の遺伝子は,正常では父親由来のアレルのみが発現する。
ゲノムインプリンティングは通常,配偶子形成において正常に起こる効果によって規定される。DNAのメチル化などの変化により,母親または父親由来の特定のアレルが発現する程度が変化する場合もある。ゲノムインプリンティングのために原因アレルの発現が妨げられた場合,障害が1世代飛び越えて出現したように見えることがある。アレルの異常活性化やサイレンシングなどのインプリンティング異常が臨床的な疾患の発生につながる場合もある(例, プラダー-ウィリー症候群,アンジェルマン症候群)。
共優性
共優性のアレルは,両方とも独立して観察される。したがって,ヘテロ接合体の表現型はいずれのホモ接合体の表現型とも明確に異なる。例えば,血液型のA型をコードするアレル1つとB型をコードするアレル1つを保有する個人は,両方の血液型を有することになる(AB型)。
染色体の不活化
女性は2本(または性染色体異常では3本以上)のX染色体を有するが(卵子は除く),1本を残してそれ以外のX染色体は全て不活化されており,不活化された染色体にあるアレルは大半が発現していない。どちらの染色体が不活化するかは,胎児期早期に個々の細胞で独立してランダムに決定され,ときに母親由来のX染色体が,ときに父親由来のX染色体が不活化される。ときに,X染色体の不活化の大半が片親由来の染色体に起こる場合があり,X染色体不活化の偏りと呼ばれる。いずれにしても,ある細胞で一旦不活化が起こると,その細胞に由来する細胞は全て同じX染色体が不活化された状態となる。
ただし,不活化したX染色体上のアレルでも一部は発現する。それらのアレルの多くは,Y染色体の領域に対応する染色体領域(男女ともこの領域は2コピーあるため,偽常染色体領域と呼ばれる)に存在する。
要点
家系図で形質が1世代飛び越えたように見える場合は,不完全浸透,不完全発現,および(可能性は低いが)ゲノムインプリンティングを考慮する。
遺伝子発現は,限性遺伝,ゲノムインプリンティング,アレルの共優性,およびX染色体の不活化によっても修飾される可能性がある。
多因子(複合)遺伝
多くの形質の発現には,複数の遺伝子が関与している可能性がある。このような形質の多く(例,身長)は,ベル型の曲線分布(正規分布)を示す。正常では,個々の遺伝子はそれぞれ独立して,特定の形質に正または負の影響を及ぼす。同じ方向に作用する複数の因子を同時に受け継ぐ可能性は低いため,分布の両端ほど少数となり,分布の中央ほど多数となる。環境因子も最終的な結果に正または負の影響を及ぼす。
比較的頻度の高い先天異常および家族性疾患の多くは,多因子遺伝によるものである。罹患者では,その疾患は遺伝的影響と環境的影響の総和を反映する。このような形質が発現するリスクは,感受性遺伝子をごく少数しか受け継いでいない可能性の高い遠縁の近親者よりも,第1度近親者(罹患者と平均50%の遺伝子を共有する同胞,親,子)ではるかに高い。
多因子遺伝を示す一般的な疾患としては, 高血圧症, 冠動脈疾患, 2型糖尿病,がん, 口蓋裂,関節炎などがある。変異の形質を示す個人と示さない個人に対して最も感度の高い利用可能な遺伝学的検査(次世代シークエンシング)を行うことにより,これらの形質に寄与する具体的な遺伝子が数多く同定されている。家族歴やしばしば分子マーカー(例,コレステロール高値)により同定される特異的な生化学的経路など,遺伝学的に規定される素因により,予防が有益となる可能性の高い高リスクの個人をときに同定できることがある。
複数の遺伝子が関与する多因子性の形質が明確な遺伝パターンを示すことはほとんどないが,こうした形質は特定の民族および地域集団で,あるいは男女のいずれかでより高頻度に認められる傾向がある。
遺伝のまれな側面
要点
特定の状況は異常的継承な遺伝を反映するが,その多くは遺伝子または染色体の変化が原因である。しかしながら,モザイク現象のように非常に頻度が高い変化もあれば,多型のように頻度があまりに高いために正常な変異とみなされる変化もある。
突然変異と多型
DNAの変化は,自然に生じる場合もあれば,細胞損傷(例,放射線,変異原性薬物,ウイルス)に反応して生じる場合もある。一部の変化は細胞のDNAエラーの修正機構によって修復される。それ以外の変化は修復されないまま次の複製細胞に受け継がれるが,そのような変化は突然変異と呼ばれる。ただし,子に突然変異が受け継がれる可能性があるのは,生殖細胞に変化が生じた場合のみである。突然変異は個人または家系に固有の場合もある。大半の突然変異はまれである。
多型は突然変異として始まる。十分な伝播やその他の機序を通じて集団内での頻度が高くなった(保有率1%以上)DNAの変化のことである。ほとんどの多型は安定で,表現型を大きく変化させることはない。一般的な例はヒトの血液型(A,B,AB,O)である。
突然変異(多型を含む)ではDNAにランダムな変化がみられる。多くの突然変異は細胞機能にほとんど影響を及ぼさない。一方で,一部の突然変異は細胞機能を(しばしば有害な方向に)変化させ,その一部は細胞にとって致死的となる。有害な細胞機能の変化の例として,がん遺伝子の出現または活性化やがん抑制遺伝子の変化によりがんを引き起こす突然変異がある。まれに,細胞機能の変化が生存上の優位性をもたらす場合もある。そのような突然変異は伝播する可能性が高い。鎌状赤血球貧血を引き起こす突然変異は,マラリアに対する抵抗性をもたらす。マラリアが流行して致死的となることが多い地域では,この抵抗性は生存上の優位性をもたらす。しかしながら,通常は変異がホモ接合の状態で存在する場合には,鎌状赤血球貧血の症状および合併症を引き起こすことにより,有害な影響ももたらす。
どの種類の細胞でいつ突然変異が発生したかによって,遺伝パターンにおける特定の異常を説明することができる。典型的には,常染色体優性遺伝疾患は罹患者の親の片方または両方に存在すると予想される。ただし,常染色体優性遺伝を示す疾患の一部は新たに(de novo)出現する可能性もある(両親とも表現型が正常な患者の場合)。例えば, 軟骨無形成症による低身長症患者の約80%には低身長症の家族歴が認められず,これは新たな(de novo)変異であることを意味する。こうした人々の多くでは,その機序は胎生初期に起こる自然突然変異である。したがって,他の子孫で障害の疾患のリスクが高くなることはない。しかしながら,一部においては親の生殖細胞の突然変異(例,表現型が正常な親の常染色体優性遺伝子)によって障害が発生する。その場合,他の子孫がその変異を受け継ぐリスクが高いことになる。
モザイク現象
モザイク現象は以下の場合に生じる:
単一の受精卵に由来する個人で遺伝子型の異なる複数の細胞系列が発生した場合
モザイク現象は女性における X染色体不活化の正常な結果であり,ほとんどの女性では,母親由来のX染色体が不活化した細胞と父親由来のX染色体が不活化した細胞が混在する。モザイク現象は突然変異によっても生じうる。大きな多細胞生物においては,細胞分裂の際に突然変異が起こる可能性が高く,細胞が1回分裂するたびにDNAに4つから5つの変化が生じると推定されている。それらの変化は次世代の細胞に受け継がれるため,大きな多細胞生物は遺伝子型がわずかに異なる細胞のサブクローンを複数もつことになる。
モザイク現象は,まだら状の変化を生じる疾患の原因と認識される場合がある。例えば,マッキューン-オルブライト症候群では,骨におけるまだら状の異形成変化,内分泌腺異常,まだら状の皮膚色素変化のほか,ときに心臓や肝臓の異常がみられる。全ての細胞にマッキューン-オルブライト変異が生じると早期死亡となるが,モザイク現象のある個人では,正常組織が異常組織を補完するため生存できる。 単一遺伝子疾患を有する親はときに,一見して軽症に見えても,実際はモザイクを反映している場合があり,その子が変異型アレルをもつ生殖細胞を受け継ぎ,その結果として全ての細胞に異常が生じた場合には,より重度の疾患を呈することになる。
染色体異常はほとんどの場合,胎児にとって致死的となる。しかしながら,一部の胚には染色体モザイクが起こることがあり,その場合には一部の細胞は正常な染色体を有するため,子は生存したまま出生できる可能性がある。染色体モザイクは出生前遺伝学的検査(特に絨毛採取)により検出できる。
染色体の過剰または欠失
常染色体(性染色体ではない染色体)の数的異常は通常,重度の異常をもたらす。例えば,常染色体が過剰に存在すると,典型的には ダウン症候群やその他の重症の症候群などの異常を引き起こし,胎児にとって致死的となりうる。常染色体が1本欠失すると,一般に胎児にとって致死的である。 染色体異常は通常,出生前に診断できる。
X染色体は不活化されるため,X染色体の数的異常は常染色体の数的異常と比べて有害性がはるかに低いのが通常である。例えば,1本のX染色体の欠損による異常は通常,比較的軽微である(例, ターナー症候群)。また,X染色体が3本ある女性(Xトリソミー)は身体的にも精神的にも正常であることが多く,女性が3本以上のX染色体をもっていても,1本のX染色体の遺伝要素だけが本来の活性を示す(余分なX染色体も部分的に不活化されるため)。
片親性ダイソミー
片親性ダイソミーは以下の場合に起こる:
2本の染色体を片親のみから受け継いだ場合
これは非常にまれな現象で,trisomy rescueによるものと考えられている;すなわち,接合子がトリソミー(特定の染色体が2本ではなく3本ある)として発生するが,3本の染色体のうち1本が失われ,残った2本が同じ親に由来する場合に片親性ダイソミーになるというプロセスである(症例の約3分の1)。
片親性ダイソミーは,表現型および遺伝パターンに異常をもたらす可能性がある。例えば,同じ染色体の重複(イソダイソミー)があり,そこに常染色体劣性遺伝疾患に関する異常なアレルが存在する場合には,たとえ片親だけが保因者であっても,その子が常染色体劣性遺伝疾患を発症する可能性がある。片親性ダイソミーは,ダイソミー染色体により重要なインプリンティング領域の適切な発現がみられなくなった場合,インプリンティング異常につながる可能性がある(例, プラダー-ウィリー症候群は15番染色体の母親性イソダイソミーが原因である可能性がある)。
染色体転座
染色体転座とは以下の現象である:
対の関係にない(非相同)染色体の間で染色体の一部が入れ替わる
染色体の同等の遺伝要素が入れ替わる場合は,均衡型転座と呼ばれる。不均衡型転座では,染色体物質,通常は融合した2本の染色体の短腕が失われ,45本の染色体のみが残る。
転座を有する個人の大半では表現型は正常である。しかしながら,転座は白血病(急性骨髄性白血病[AML]または 慢性骨髄性白血病[CML])や ダウン症候群の一因または原因となることもある。転座,特に不均衡型転座は,子孫における染色体異常のリスクを高める可能性もある。染色体異常は胚や胎児にとって致死的である場合が多いため,親由来の転座は原因不明の繰り返す自然流産または不妊症につながることがある。
トリプレットリピート病(トリヌクレオチドリピート病)
トリプレットリピート病は以下の場合に発生する:
1つの遺伝子内で3塩基の繰返し(トリプレット)が異常な回数(ときに数百回にも及ぶ)反復する場合
トリプレットの反復回数は,遺伝子がある世代間で伝達される際と体内で細胞が分裂する際に増加することがある。トリプレットが十分に増加すると,遺伝子は正常に機能しなくなる。トリプレットリピート病はまれではあるが,いくつかの神経疾患(例, 筋強直性ジストロフィー, 脆弱X症候群),特に中枢神経系の疾患(例, ハンチントン病)を引き起こす。トリプレットリピート病はDNAの解析技術により検出できる。
表現促進現象
ある疾患について,世代を経る毎に発症年齢が低下し,症状が重症化する場合には,表現促進現象が起きている。表現促進現象は,片親がモザイクで,その子が全ての細胞に完全な突然変異を有する場合にも該当する可能性がある。トリプレットリピート病においても,世代とともに反復回数が増加して遺伝子の機能不全の重症度が増す場合には,この現象に該当する可能性がある。
要点
常染色体優性に見える変異は,自然に発生する可能性もあるため,必ずしも同胞におけるリスク増加を意味するわけではない。
疾患でみられるまだら状の変化は,モザイク現象を反映している場合がある。
染色体転座は表現型に影響を及ぼさない場合もあるが,子孫に白血病,ダウン症候群,自然流産,または染色体異常症をもたらす可能性もある。
遺伝性疾患のうち,トリプレットリピート病の場合は,世代を重ねるにつれて重症化し,発症年齢が低下していく場合がある。
ミトコンドリアDNA異常
個々の細胞の細胞質には,数百個のミトコンドリアが存在する。ミトコンドリアの中には,13のタンパク質をコードする単一の環状DNA,様々なRNA,およびいくつかの制御酵素が含まれている。ただし,ミトコンドリアタンパク質の90%以上は核内遺伝子にコードされている。実際には,全てのミトコンドリアは卵子の細胞質から受け継がれるため,ミトコンドリアDNAは母親のみに由来する。
ミトコンドリア病は,ミトコンドリアDNAまたは核DNAの異常(例,欠失,重複, 突然変異)により発生しうる。高エネルギー組織(例,筋肉,心臓,脳)は,ミトコンドリア異常による機能障害が発生するリスクが特に高い。特定のミトコンドリアDNA異常では,特徴的な臨床像がみられる。ミトコンドリア病は男女間で同等の頻度で認められる。
パール&ピットフォール
ミトコンドリア病は,ミトコンドリアDNAまたは核DNAの異常により発生する。
ミトコンドリア異常は,一部の パーキンソン病(基底核細胞における大きなミトコンドリア欠失が関与する場合がある)や多くの筋疾患など,頻度の高い多く疾患で認められることがある。
一部のミトコンドリア病
| 疾患 | 説明 |
| 慢性進行性外眼筋麻痺(CPEO) | 通常は数カ月前から数年前に両側対称性の進行性眼瞼下垂が先行する進行性の外眼筋麻痺 |
| Kearns-Sayre症候群 | 心ブロック,網膜色素変性,および中枢神経系変性を合併する多臓器障害型の慢性進行性外眼筋麻痺 |
| レーベル遺伝性視神経症 | 青年期に発症することの多い,多様であるがしばしば深刻となる両側性の視力障害で,ミトコンドリアDNAの点突然変異による |
| 赤色ぼろ線維・ミオクローヌスてんかん(myoclonic epilepsy with ragged-red fibers:MERRF)症候群 | 赤色ぼろ線維,認知症,運動失調,ミオパチーを伴うミオクローヌスてんかん(myoclonic epilepsy with ragged red fibers, dementia, ataxia, and myopathy) |
| ミトコンドリア脳筋症・乳酸アシドーシス・脳卒中様発作(mitochondrial encephalomyopathy, lactic acidosis, and strokelike episodes:MELAS)症候群 | 乳酸アシドーシスと脳卒中様発作を伴うミトコンドリア脳筋症(mitochondrial encephalomyopathy with lactic acidosis, and strokelike episodes) |
| Pearson症候群 | 生後数カ月で発症して乳児期に致死的となることが多い鉄芽球性貧血,膵機能不全,および進行性肝疾患 |
母系遺伝のパターンがミトコンドリアDNA異常の特徴である。したがって,罹患女性の子は全員が異常を受け継ぐリスクがあるが,罹患男性の子はそのリスクがない。臨床像に多様性がみられるのが原則であり,それらの異常は幅広い疾患に類似するため,しばしば診断が困難となる。多様性の一因としては,細胞内および組織内において変異のあるミトコンドリアゲノムと正常なミトコンドリアゲノムが様々な割合で混在することが考えられる。
要点
ミトコンドリア病は母系遺伝のパターンを示す。
臨床像が微妙かつ多様であるため,診断が非常に困難となることがある
遺伝子診断技術
遺伝子診断技術は急速に発展している。ポリメラーゼ連鎖反応(PCR)法でDNAまたはRNAを増幅することで,遺伝子または遺伝子断片のコピーを大量に複製することが可能である。
遺伝子プローブを用いれば,特定の正常または変異DNA断片の位置を同定することが可能である。様々な種類のプローブにより,幅広い大きさのDNA配列を検討することができる。既知のDNA分節をクローニングして蛍光分子で標識することもでき(蛍光in situハイブリダイゼーション[FISH]法を用いる),続いてそのDNA断片を検査試料と混合する。標識したDNAが相補的なDNA断片に結合するため,蛍光の量と種類を測定することで検出が可能となる。遺伝子プローブを使用することで,いくつかの疾患を出生前後に検出することができる。
オリゴヌクレオチドアレイ(プローブ)は,現在では特定の染色体におけるDNA配列の欠失または重複領域のゲノムワイドな同定にルーチンに用いられている別の種類のプローブである。多くのオリゴヌクレオチドプローブを用いて患者のDNAを参照ゲノムと比較する。このようなプローブを用いて,ゲノム全体を検査(query)することができる。
マイクロチップは,DNA変異,RNA断片,またはタンパク質の同定に使用できる強力なツールである。単一のチップにより,1検体のみで数百万のDNA変化を検査することが可能である。オリゴヌクレオチドアレイと比べて,マイクロチップはgenome queryに対してより繊細な分解能をもたらす。
次世代シークエンシング技術により,遺伝子診断のアプローチは劇的に変化した。この技術では,ゲノム全体を小さな断片に分割し,断片の塩基配列を決定した後,高度なコンピューター技術を用いて配列を再構成し,ゲノム全体またはより限定的な領域(エクソームとして知られるゲノムの発現部分など)の配列を1塩基単位で特定する。この手法は,単一または複数の塩基の多型だけでなく,挿入や欠失がある領域を同定するのにも役立つ。この技術は,かかる費用が劇的に減少しており,現在も減り続けている。装置と計算方法の改良も続いている。
この革命的技術により,遺伝子診断の技術的側面の多くの部分が次世代シークエンシングに移行している。この技術は,今後も急速に発展するにつれて,遺伝子診断の主流になると考えられる。しかしながら,エクソームまたはゲノムシークエンシングは非常に多くの情報をもたらすことから,結果の解釈を複雑化する様々な問題が生じている。それらの問題を考慮しても,この技術は今後主流になると考えられる。
臨床における遺伝学の活用
疾患の解明
遺伝学は,数多くの疾患の理解向上に役立てられ,ときにその再分類に貢献してきた。例えば,数多くある 脊髄小脳失調症の分類は,臨床基準に基づくものから,遺伝学的基準に基づくものに変更された。Online Mendelian Inheritance in Man(OMIM)のデータベースは,ヒト遺伝子と遺伝性疾患をまとめた検索可能なカタログである。
診断
数多くの疾患(例, ターナー症候群, クラインフェルター症候群, ヘモクロマトーシス)の診断に遺伝学的検査が用いられている。遺伝性疾患の診断は,患者の近親者を対象とした遺伝学的異常または保因状態のスクリーニングが必要であることをしばしば意味する。診断戦略を含めた多くの遺伝性疾患に関する遺伝子検査の一覧およびレビューと,リスクカウンセリングに関する推奨が,Genetic Testing Registryから入手可能である。
遺伝子スクリーニング
特定の遺伝性疾患のリスクを有する集団では,遺伝子スクリーニングが適応となる場合がある。遺伝子スクリーニングの通常の基準を以下に示す:
遺伝パターンが判明している。
効果的な治療法が利用可能である。
スクリーニング検査が十分な妥当性,信頼性,感度,および特異度を備えており,十分に低侵襲かつ安全である。
対象集団における有病率がスクリーニングの費用を正当化できるほど十分に高くなければならない。
出生前遺伝子スクリーニングの目的の1つは,劣性遺伝性疾患の遺伝子を保有する無症状のヘテロ接合体の親を同定することにある。例えば,アシュケナージ系ユダヤ人にはテイ-サックス病のスクリーニングが,黒人には鎌状赤血球貧血のスクリーニングが,いくつかの民族にはサラセミアのスクリーニングが実施されている( Professional.see table 特定の民族集団に対する遺伝子スクリーニング)。ヘテロ接合体の個人の配偶者もヘテロ接合体である場合には,そのカップルの子は罹患者となるリスクがある。リスクが十分に高ければ,出生前診断(例, 羊水穿刺, 絨毛採取, 臍帯血採取, 母体血採取, 胎児画像検査)を検討することができる。場合によっては,出生前診断した遺伝性疾患の治療を続けて行い,合併症を予防することもできる。例えば,特別な食事療法や補充療法を施行すれば,フェニルケトン尿症,ガラクトース血症,および甲状腺機能低下症の影響を最小化または除去することが可能になる。出生前にコルチコステロイドを母親に投与すれば,先天性副腎皮質過形成症の重症度が低下する可能性がある。
ハンチントン病やBRCA1およびBRCA2遺伝子の異常が関連するがんなど,中年期以降に発症する優性遺伝性疾患の家族歴を有する個人にも,スクリーニングが適切となりうる。スクリーニングを行えば,対象者で問題の病態が発生するリスクが明確になるため,より頻回のスクリーニングや予防的治療などの適切な計画を立てることが可能になる。
家族で遺伝性疾患が診断された場合にも,スクリーニングの適応となることがある。保因者と同定された個人は,生殖に関して,十分な情報を得た上での意思決定を行うことが可能になる。
治療
障害の遺伝学的および分子生物学的基盤の理解が治療方針の決定に役立つことがある。例えば,フェニルケトン尿症やホモシスチン尿症など,特定の遺伝的障害のある患者では,食事制限によって有害な物質を排除することが可能になる。ビタミンやその他の物質は,生化学的経路を修飾することにより,特定の化合物による毒性の程度を低減することができる;例えば,葉酸は5,10-メチレンテトラヒドロ葉酸還元酵素遺伝子の多型を有する個人においてホモシステイン値を低下させる。欠乏した化合物を補充する治療法や,過剰に活性化された経路を遮断する治療法もある。
ファーマコゲノミクス
ファーマコゲノミクスは,遺伝学的特徴が薬物に対する反応に及ぼす影響を研究する科学である。ファーマコゲノミクスの1つの側面は,遺伝子が 薬物動態にどのような影響を及ぼすかである。個人の遺伝学的特徴は,治療に対する反応の予測に役立つ可能性がある。例えば,ワルファリンの代謝は,CYP2C9酵素およびビタミンKエポキシド還元酵素複合体1の遺伝子変異体(variant)に部分的に規定されている。抗がん剤のイリノテカンが耐容不能の有害作用を引き起こすか否かの予測にも遺伝的バリエーション(例,UDP[ウリジン二リン酸]-グルクロン酸転移酵素1A1の産生に係るバリエーション)が役立つ。
ファーマコゲノミクスの別の側面は, 薬力学(薬物が細胞の受容体とどのように相互作用するか)である。異常組織の遺伝学的特徴とそれによる受容体の特性は,医薬品(例,抗がん剤)開発におけるより高精度な標的の探索に役立つ可能性がある。例えば,トラスツズマブはHER2/neu遺伝子が増幅した転移性乳癌において特定のがん細胞受容体を標的にすることができる。慢性骨髄性白血病(CML)患者におけるフィラデルフィア染色体の存在は,化学療法の方針決定に役立つ。
遺伝子治療
遺伝子治療とは,広義には遺伝子機能を変化させるあらゆる治療法と考えることができる。しかしながら,より具体的には,特定の遺伝性疾患をもつ個人の正常遺伝子を欠いた細胞にその正常遺伝子を挿入する治療法のことを遺伝子治療と呼ぶ場合が多くなっている。正常遺伝子は,他の個人から提供された正常DNAからポリメラーゼ連鎖反応(PCR)法で作製することができる。ほとんどの遺伝性疾患は劣性であるため,通常は優性の正常遺伝子が挿入される。現時点では,このような挿入による遺伝子治療は嚢胞性線維症などの 単一遺伝子異常の予防または治療に効果的となる可能性が最も高い。
ウイルスを用いる遺伝子導入(viral transfection)は,DNAを宿主細胞に導入する方法の1つである。ウイルスに正常なDNAを挿入し,それを宿主細胞に導入することにより,そのDNAを細胞核に移行させる。ウイルスを用いた遺伝子挿入に関する重要な懸念として,ウイルスに対する反応,新しい正常DNAの急速な喪失(増殖の失敗),免疫系が異物と認識する導入タンパク質に対する抗体が起こすウイルス損傷などがある。DNAを導入する別の方法は,リポソームを使用するもので,これは宿主細胞に吸収されることによってDNAを細胞核内に移送する。リポソーム導入法の潜在的な問題として,細胞内へのリポソームの吸収の失敗,新しい正常DNAの急速な分解,DNAの組込みの急速な喪失などがある。
アンチセンス技術は,正常遺伝子を挿入するのではなく,遺伝子発現を変化させるもので,例えば,DNAの特定の部位に薬物を結合させることによって,遺伝子発現を阻止または減少させる。アンチセンス技術は現在,がん治療で試されているが,まだまだ実験段階である。しかしながら,これは遺伝子導入療法と比べて成功率が高く,合併症が少ない可能性があり,より有望とみられる。
遺伝子治療のもう1つのアプローチは,遺伝子発現を化学的に修飾するものである(例,DNAメチル化の修飾)。このような方法は,がん治療において実験的に試されている。化学修飾の作用は明らかではないが,ゲノムインプリンティングにも影響を及ぼす可能性がある。
遺伝子治療は,移植手術でも実験的に検討されている。レシピエントの遺伝子に適合しやすくするための移植臓器の遺伝子改変により,拒絶反応の可能性(および免疫抑制薬の必要性)を低減することができる。しかしながら,これまでのところ,このプロセスはまれにしか機能していない。
遺伝学における倫理面の議論
新しい遺伝子診断や遺伝子治療の可能性が浮上してきたことに伴い,それらをどのように利用すべきかについて多くの議論が行われている。例えば,特定の疾患に対する遺伝学的な危険因子を有する個人を不当に区別するために(例,健康保険の適用を却下する,雇用を拒否する)遺伝情報が不正に使用される懸念がある。具体的な論点としては,自身の遺伝情報に関するプライバシーや,検査を強制すべきか否かの問題などがある。
重篤な疾患を引き起こす 遺伝子異常の出生前スクリーニングが広く支持されているが,一方で美容上望ましい形質(例,外見,知能)の選択にスクリーニングが利用される懸念もある。
クローニングについては大きな議論がある。自然な方法と比べて,クローニングは致死的または重篤な健康上の問題を引き起こす欠陥を招く可能性がはるかに高いことが動物試験により示唆されている。クローニングによりヒトを作製することは,非倫理的な行為であると広く認識されており,ほとんどの司法管轄区域で違法とされており,また技術的に困難である。
現在では,3人の個人に由来する生体材料を使って胚を作製する手法により,特定の ミトコンドリア病の遺伝が予防されるようになっている。この手法は,ミトコンドリアが全て母親に由来し,ミトコンドリアには核DNAとは別に独自のDNAが格納されているという事実に基づいている。
前核移植法(pronuclear transfer)では,ミトコンドリア遺伝子変異を有する女性の卵子とパートナーの精子を体外受精させた受精卵を作製する。別に,ミトコンドリアが正常な女性から採取したドナー卵子を,同じドナーから採取した精子と体外受精させる。その後,最初の接合子から雄性および雌性の前核を取り出し,核を除去しておいたドナー接合子にそれを移植する。これにより,この受精胚には1人の男性からの精子DNA,罹患女性からの卵DNA,および2人目の女性からの正常なミトコンドリア(およびそのゲノム)が格納されていることになり,結果としてミトコンドリア病のない胚が作製される。
卵子紡錘体移植法(maternal spindle transfer)も同様の手法である。この場合は,罹患女性から卵母細胞を採取する。卵母細胞の第二減数分裂中期に,紡錘体と染色体の複合体を採取し,すでに核を除去しておいた健康なドナー卵母細胞に移植する。その後,この卵を精子と受精させ,レシピエントの子宮に移植する。
CRISPR–Cas9遺伝子編集(clustered regularly interspaced short palindromic repeats–CRISPR-associated protein 9)では,1つの遺伝子の病的なDNA配列を編集する。まだ実験段階にあるが,いくつかのヒト胚で実施されている。主な倫理的懸念事項は,個人の生殖細胞系列に人工的な変化を導入することにより,その変化が将来の世代に遺伝するにつれて集団全体に広がる可能性があることである。
これらの治療法は,倫理面において深刻な懸念や未解決の懸念を生み出している。
すべてのがん検査は細胞診といわれる検査でガンかどうかが決められます。何故ならば世界中の癌を専門としている医学者のすべてが一致して認めているように癌は細胞の核にある二種類のがん関連遺伝子が癌化して無限に癌細胞が増殖していく細胞の姿を細胞診でとらえるのです。正常であるがん関連遺伝子が産生するタンパク質と癌化した遺伝子を作るたんぱく質が変わってしまいその癌化した細胞は無限に分裂したがるのです。
生検と細胞診の違いは何でしょうか?粘膜病変に対する病理検査法には細胞診と生検の2つがあります。病理検査とは患者から採取された組織や細胞から顕微鏡標本を作り、それを病理医が観察して、正常な細胞や組織と比べてその細胞と組織の異常さを確認してどのような病気であるかを診断する検査です。このような病理検査を行うことで様々な病気の診断確定や病気の広がり、病気の性質などが判るのですが病理の診断が常に正しいとは言えないのですが、病気の治療方針の決定や治療の効果がどれくらいあったかなどの判定をするために利用されています。病理検査の一つである細胞診は細胞をばらばらの状態で観察して異常細胞をみつける方法です。
一方、生検は「生体検査」の略語であり、患者の患部の一部を針やメスなどで採取して、顕微鏡などで拡大して見て調べる検査のことを指します。光学顕微鏡は使い方が簡単で、生体試料の観察に向いています。光学顕微鏡の分解能は0.4~0.7μm程度です。μmはマイクロメートルでミクロンであり1000分の1mmであります。光学顕微鏡の倍率は現在性能の良いもので1500倍程度です。光学顕微鏡の倍率が2500率であれば200ナノメーターのウイルスを観察できます。ロイアル・レイモンド・ライフ博士が作ったユニバーサル光学顕微鏡の倍率は何と6万5000倍であったのです。だからこそ癌細胞の細胞内で何が起こっているのかをつぶさに観察できたのです。利用する光の波長が光学顕微鏡の分解能の限界で、大体光の波長が0.4~0.7μmなので分解能も0.4~0.7μm程度です。
顕微鏡の性能を決める要因はたくさんありますが、その中でもっとも重要なものは分解能です。分解能とは、ある接近した2つの点が、それ以上近づくと、拡大像の上で区別できなくなる限界の距離に相当します。分解能は解像度と呼ばれることもあります。一方電子顕微鏡は前処理等が複雑なうえ装置が高額であるのですが、その分、分解能は1~0.1nm(ナノメーター)程度と、光学顕微鏡よりも1000倍程度高くなっています。
癌細胞の生検のやり方には経皮的生検(針生検)や内視鏡下生検、外科的生検といったものがあります。病変部の組織構築を保った状態で観察して診断する方法なので、組織診とも呼ばれます。癌の生検の目的は、がん細胞の有無を確認するだけではなく、がん細胞自体の性質や特徴を確認することをも目的としています。 採取したがん細胞の性質や特徴によって、手術・放射線・抗がん剤などの治療の有効性を推測することが可能になります。しかも治療の有効性を推測するだけで癌の原因はherpesウイルスであるにもかかわらずこの原因をherpesをどう処理するかについては一切考えないので現代医療では根本治療はないので完治することは無理なのです。ただ大きい癌細胞塊を手術で摘除すれば癌細胞塊のすべての癌細胞に隠れて癌関連遺伝子を変異させているherpesウイルスを人体から取り除くことになるので一時的な寛解にはなるのですが転移した見えない転移癌は処理されていませんのであとで再発の問題が残ります。また人体の血液やリンパ液に組織にはherpesが存在しています。除去された癌細胞に潜んでいるherpesウイルスが癌細胞が二分裂するたびに数百個のherpesも植えて癌細胞の450個もあるがん関連遺伝子をさらに増やさないのが手術の積極的な意味をもっているのですが世界中の医者は誰も知らないのです。いずれにしろ、癌を起こす根本原因は遺伝子を癌化するherpesウイルスであるのを隠しているので癌の根本治療は現在の癌医療では出る幕がないのです。残念です。正常な遺伝子を癌化するのはロイアル・レイモンド・ライフ博士が立証した「癌ウイルス」であるヘルペスウイルスなのです。
しかし残念なことにどの遺伝子が癌化したかどうかについての研究は表には何故か一切出ませんが遺伝子の癌化による遺伝子の形質転換によって表現型である形質の転換が細胞の形の変化に現れるのでそれを顕微鏡で観察し、その形態的変化に基づき診断される細胞診で行いますが時代遅れの極めて原始的で間違いやすい診断法なのです。何故ならば正常であっても異常であっても個人個人によって状況によって千変万化する細胞の姿を一番誤りやすい人間の目で観察するだけで患者の生死を決めるのですよ。
何故、IT技術のみならず遺伝子工学や免疫学を正しく用いてすべての癌を生み出す遺伝子を突然変異させるメカニズムを遺伝子学的に診断しないのでしょうか?人間の目で観察するだけで癌原因のメカニズムがわかるわけは無いでしょうに!!実は極めて簡単にできます。癌は正に遺伝子の突然変異によって起こるのですよ。実を言えば癌検査に絶対に必要な検査は癌遺伝子検査ではなく遺伝子を癌化させた原因であるherpesウイルスが癌細胞に存在するかどうかを調べるherpesのPCR検査だけで事足りるのです。すでにみなさんご存知のようにPCR検査とは、正式名称「ポリメラーゼ連鎖反応」(Polymerase Chain Reaction)の略で最近では新型コロナウイルスウイルスの診断で一躍人気者になりました例のPCRです。あの検査は実は無駄なのです。しかも全ての癌細胞の遺伝子ゲノムにヘルペスウイルスのゲノムが組み込まれていることなんかも簡単に確認できるのです。
何故新型コロナウイルスに遺伝子ワクチンは意味がないのでしょうか?何故ならばPCRで診断されても新型コロナウイルスのスパイク蛋白に対して遺伝子ワクチンは本当に免疫を患者につけさせることができるかどうかは一切治験されることもなく勿論ワクチンとしての効果も確認されていないからです。ワクチンがワクチンである所以は新型コロナウイルスのスパイク蛋白を特異的に認識できるメモリーT cellやメモリーB cellがワクチンを投与した患者の血液に生れたのかどうかについても一切報告されていないのでただアメリカの製薬資本が儲けるためにアメリカの保険行政当局である米疾病対策センター(CDC)が認めて世界中に政治力をもって強制的に広めただけなのですが資本主義国家のワクチン専門家は誰も批判しないのです。経済的に、政治的に、軍事的に覇権を握っているアメリカに対しては中国以外のどの国も抵抗できないのです。
PCRはウイルスの遺伝子であるDNA(デオキシリボ核酸)を増幅させて検出する技術で癌患者のすべての血液や生検組織にヘルペスウイルスが存在するかどうかをherpesウイルスに特徴的な塩基の並びを血液検査や生検で調べればすぐにherpesが癌の原因であることはわかることなのです。残念ですね。何故医者は他人である患者の苦しみに気が付かないのでしょうか?それは人間の遺伝子はエゴなる自分の遺伝子の思い通りの快楽だけを得るために存在しているからです。
PCR検査の目的は何でしょうか?遺伝子を構成する塩基の並び方は生物毎に異なるため、塩基の並び方(塩基配列)を調べることによって、生物やウイルスの種類や、病気などの異常があるかを調べることができます。 PCR法は、その生物固有の遺伝子を増幅させることによって、目的とするウイルスや生物が「いるかいないか」などを調べることができます。細胞の遺伝子を癌化させるのはherpesウイルスですから全ての癌の細胞にはherpesがいますから何故やらないのでしょうか?今すぐやるべきなのです。極めて簡単な検査なのに。
細胞にはいろいろな正常でも異常でも形質(外見の形)の変化があるので、正常な細胞の形、炎症などが起きているときの細胞の形、がん細胞の形など状況によってそれぞれに形態的な所見の相違が認められます。多種類のホルモン的な修飾も受けます。そのなかで、正常でもなく、もちろん癌でもなく、炎症ともいえないような、何の病気にも属さない細胞もあります。それが、正常細胞ではなく異型細胞といわれるものに変わっていくのです。私たちのからだでは、遺伝子の複製に際してDNAはランダムに自然突然変異がさらに紫外線損傷や化学物質などにより1日に5~6千個の遺伝子に高頻度で起こるのですが大半は修復系が治してくれます。DNAの損傷が酷ければ細胞が死んでしまいます。ところがヘルペスウイルスによる遺伝子の形質転換による突然変異による大規模なDNAの癌遺伝子への変異をこのように修復が不可能な上にアポトーシスによる細胞死を逃れてしまうのです。最後に残った修復できないDNAの変化が突然変異であり生き残った細胞が異型細胞といわれる細胞ですがどのようにして修復や細胞死を逃れたかについては現代医学は一切説明ができないのです。
異型細胞(atypia cell)とは、生検材料などを光学顕微鏡を使って観察した場合に、形態が正常から隔たっている細胞をさすのです。別にヘテロシスト(Heterocyst)、異形細胞、異質細胞とも言います。細胞や器官組織の形態が正常から隔たる原因は、癌や肉腫などの悪性腫瘍ばかりでなく、良性腫瘍や炎症などの疾患によっても、細胞や器官組織の活動状態が正常と異なってくるために、形態の変化としても観察されるので異型細胞があるだけでは癌細胞が生まれるプロセスであるとは言い切ることはできません。しかし二つのがん連遺伝子には癌原遺伝子とがん抑制遺伝子の二種類が合わせて480種ありますが癌原遺伝子とがん抑制遺伝子の異種類だけが一つあるいは多種類が異常になっているので癌にはなっていないのですが異型細胞(atypia cell)として観察されるのです。
細胞診断では細胞形態の変化した異型細胞(atypical cell)を見つけ出しますが、病理診断では主として器官組織形態の変化した異型組織を光学顕微鏡で発見し、これら細胞や器官組織の異型(atypia)が悪性腫瘍によるものか、良性腫瘍によるものか、炎症などの非腫瘍性疾患によるものなのかを判別することが、細胞検査士や病理医の医療における重要な役割となるのですが人の目と経験だけでは全面的に信頼することはできません。いずれにしろ癌原遺伝子とがん抑制遺伝子の二種類の遺伝子が少なくても一個ずつがherpesである癌ウイルスが遺伝子を突然変異させて二つともがん遺伝子にならなければ癌は生まれないのです。
DNAの変化である異型や突然変異は「タンパクの設計図」の変化であり、「タンパクの設計図」が変われば「タンパク質」も変わり「遺伝形質」のみならず「表現形質」も変わり異常な蛋白質に変わってしまうのです。ところが自然に起こる突然変異と二つの形質ともがこのように直結する場合はむしろ極めてまれなのです。何故でしょうか?人間の持つゲノムの大部分がタンパク質を決めることができない領域が98%もあるのです。つまり98%の領域のゲノムはたんぱく質を決める設計図でもなく遺伝子でもないのでいわば進化の歴史の残骸なのです。タンパク質を決めるのは100%の塩基のすべてであるゲノムの中のたった2%だけが遺伝子なのでゲノムの98%の領域にある遺伝子はタンパク質には直接に影響することはないからです。
ゲノム(genome)とは何でしょうか?ゲノム(genome)という言葉は遺伝子(gene)と染色体(chromosome)から合成された言葉で、DNAの塩基配列のすべての遺伝情報がゲノムなのです。それに対して遺伝子とはDNAの特定の部分です。GenomeのGenはgeneの‐genでありomeはchromosomeの‐omeで遺伝子(gen‐e)と染色体(chromos‐ome)の英語の合成語がGenomeなのです。ゲノム(genome)には遺伝子(gene)と染色体(chromosome)の二つが含まれているのです。従って突然変異は遺伝物質であるDNAで生ずる変化の総称であるのでゲノム(genome)で生ずる遺伝子(gene)と染色体(chromosome)の変化のすべてを含んでいるのです。従って染色体の異常が癌を生み出すこともあるのです。染色体の異常の原因もherpesによるものなのです。
それでは染色体の異常はどのようにしてherpesによって引ひきおこされるのでしょうか?細胞分裂に際して23対の染色体はそれぞれ二対になっている個々の染色体は二本になってそれぞれ倍加するときに数多くのherpesウイルスが細胞の染色体の遺伝子を利用しながら同時にお互いに分裂していかなければならないのでヘルペスが細胞の染色体の分裂に素干渉してしまい細胞の染色体が正常に4本できないときがしばしばあるのです。したがってherpesにかかったことがない妊婦の胎児の染色体異常の発生頻度は極めて高いのです。
染色体異常は染色体の数や構造の変化でありherpesによってひき起こされた突然変異の一種でありDNAの塩基置換と違って個々の遺伝子に細かい変化がない代わりに遺伝子が何千個、何万個というレベルで増減したり遺伝子の順序や場所が大きくかわってしまうのでその影響はDNAの塩基置換の比ではないのです。ひとが妊娠すると15%程度は自然流産するのですが流産の原因の半分はherpesによる染色体異常なのです。しかも出生児の150人に一人は何らかのherpesによる染色体の異常をもっているのです。herpesが癌を作るだけでなく生まれるときの生死にも関わっているのですが世界中の医者は誰も気が付いていないのです。残念です。問題は出生児の150人に一人は何らかのherpesによる染色体の異常をもって生まれたこどもが生後、染色体異常で苦しまなければならないことです。染色体異常の種類によって子供の病気は大きく分けて四つあります。①常染色体の数の異常②性染色体の数の異常③染色体の構造異常④過剰な倍数体の数。人の染色体は二倍体で2×24=48本ですが三倍体の子供の染色体は2×23=69本となります。さらに出生例はまれですが、4倍体の染色体の子供では4×23=92となります。さらにそ多倍体のそれぞれの染色体の異常によって多種の難病が生まれてしまうのです。妊婦になる前に8種類のヘルペスウイルスの抗体を持っているかどうかを強制的に検査をすれば避けられる病気なのです。残念です。
それでは遺伝情報とは何でしょうか?一般的にはゲノムDNAに書き込まれたすべての塩基配列が持つ情報のことです。言い換えると遺伝情報とは、遺伝現象によって親から子に伝わる情報のすべてです。DNAの塩基配列情報だけではなくその修飾や、受精後の胚では、母性の mRNA やタンパク質が減少し受精卵の胚自身のゲノムからの転写が増加して胚性の蛋白がふえていきます。
母性から胚性への移行期間、母性mRNAや母性蛋白質なども含むのです。母性mRNAは母親に由来するメッセンジャーRNA(mRNA)は、初期胚の発生で使われ、その後、胚の転写が開始するとこれらの母性mRNAは分解されてしまいます。いわゆる遺伝子は遺伝情報の担体(遺伝因子)のひとつに過ぎないのです。現在では遺伝子がその生物もしくは病原体のほとんどの遺伝情報を担っているのです。例えばプリオン、ウイロイドなども遺伝子ではない遺伝因子の例としてあげられます。現在は様々な生物種の全ての核酸塩基配列つまり遺伝情報を解読するためのゲノムプロジェクトが完了しました。この地球上には確認されている生物の種は175万あり未確認の生物の種はこの数十倍あるとされています。
ゲノム(genome)の2%が遺伝子(gene)で残りの98%が遺伝子以外の領域であるので実は「遺伝子とはDNAである」というのは言い過ぎなのです。実は正しくは「遺伝子とはDNAの特定の部分なのです。」それでは、DNAの特定の部分とはどの部分を指すのでしょうか?遺伝子は連続的に繋がっているのではないので、タンパク質を決める情報が分断された構造をしています。タンパク質の情報を持つ部分をエキソンと言い情報を持たない部分をイントロンと言います。そのうちのエキソンをつなぎ合わせたメッセンジャーRNA(mRNA)が蛋白の情報のもとになります。エキソンとイントロンの外側には転写を制御する領域が存在します。もっと正確に表現すると遺伝子とはエキソンとイントロンに転写を制御する領域の三つを加えた「一区画」なのです。
従ってさらに仮に2%の遺伝子の配列が変わっても作られるアミノ酸が変化しないことも有り得るのです。さらに生殖細胞(配偶子の精子や卵子)に突然変異が起きてもその配偶子が受精に寄与しなければ子孫には伝わらないことになるのです。この様に本来非常にまれな突然変異のために「癌の形質」に至って癌になる道程は長い長い道のりが控えているので実は癌は偶然にしかも自然に起こるのはあり得ないことなのです。にもかかわらず二人の内一人が癌になるのは自然に起こりえる現象ではなく直接に正常な遺伝子を少なくとも一個の癌細胞が生まれ10年後に10億個の癌細胞が生まれ現代の標準医療の何をしても癌を治すことができずに最後は癌で死んでいくのはやはりロイアル・レイモンド・ライフ博士が証明したように遺伝子を癌化させる外因である癌ウイルスであるヘルペスウイルスしか現在の世には他にないのです。
ヘルペスウイルスについてはここを読んでください。
しかも癌になるには形質の一つである機能を過剰に獲得する突然変異によって不必要で異常な蛋白を過剰に産生させてしまう癌原遺伝子の突然変異だけではなく、もう一つの大切な表現形質の一つである機能に関わるタンパク質をherpesがなせる突然変異によって産生できなくなる癌抑制遺伝子も突然変異しなければ絶対に癌は起こらないのです。この二つの癌関連遺伝子の一つが変異しても良性腫瘍にはなりますが悪性腫瘍にはならないのです。さらに癌がどんどん増殖して増殖のスピードを増していく悪性度を高めていくのは450種類も今では見つかっている二種類の癌関連遺伝子が大量に癌化していくのも偶然に自然に起こるのではなくすでに出来上がった癌細胞の450種類もの癌関連遺伝子が癌細胞がherpesとともに増えれば増えるほど二分裂して増えた癌細胞に分裂して増えたherpesが二分裂した癌細胞の二つにも感染してその新たなる癌細胞のゲノムに潜伏感染するherpesは莫大な数になります。450種類もの癌関連遺伝子の内、癌原遺伝子は330個近くあり癌抑制遺伝子は120個近くあります。癌関連遺伝子も発見される度ごとに増えていきます。
何回も注意しておきたいのは癌細胞が二分裂するとき同時にherpesも分裂するのですが増えて作られるherpesは二個ではなくて何十、何百、時には何千個も子供のビリオンを生み出すのです。何故ならば一個の細胞や癌細胞が二個になる細胞分裂を行う細胞周期の時間はHerpesが2分裂にかかる時間よりもはるかに長いので細胞分裂の時にしか分裂しないherpesは何回も分裂してその間に何十、何百、時には何千個も子供のビリオンを生み出してしまうからです。細胞にしろウイルスにしろ分裂して増殖して自分を複製するときには細胞周期という決まった四つの手順に従って染色体が二倍になることと二つの細胞に分配がされ元と同じ細胞が二個できるのですがherpes細胞と違って細胞分裂の回転がはるかに速いので細胞が二個に増える間に何百個も分裂して増えてしまうのです。
herpesウイルスは、とても小さな粒子の中に、何回も注意しておきたいのは癌細胞が二分裂するとき同時にherpesも分裂するのですが増えて作られるherpesは二個ではなくて何十、何百、時には何千個も子供のビリオンを生み出すのです。何故ならば一個の細胞や癌細胞が二個になる細胞分裂を行う細胞周期の時間はHerpesが2分裂にかかる時間よりもはるかに長いので細胞分裂の時にしか分裂しないherpesは何回も分裂してその間に何十、何百、時には何千個も子供のビリオンを生み出してしまうからです。細胞にしろウイルスにしろ分裂して増殖して自分を複製するときには細胞周期という決まった四つの手順に従って染色体が二倍になることと二つの細胞に分配がされ元と同じ細胞が二個できるのですがherpes細胞と違って細胞分裂の回転がはるかに速いので細胞が二個に増える間に何百個も分裂して増えてしまうのです。
ヒトの遺伝情報ははDNAで、細胞周期の複製におい天塩基が取り込まれて直鎖が伸長される際に、かなり精巧なエラー修復機構があるので非常に正確です。しかし、herpesウイルスの場合、粒子の材料作りであるタンパク質の合成は宿主の細胞内の仕組みに依存する一方で、自分自身の遺伝情報の複製については、herpesウイルス独自の方法で行っており、ウイルスの中で最も進化したherpesウイルスではエラーが入りにくいのです。感染と増殖が活発なherpesウイルスは世代サイクルが速く回るために感染細胞での増殖の回転は極めて速くなっています。herpesウイルスの自己増殖のためには、自分の遺伝情報を元にタンパク質の合成を開始することと、設計図のコピーを作ることを素早く行うことが大事です。そして、生き残り続けるためには、変化することも大事です。ウイルスの遺伝情報の変化の中には、ウイルス粒子の表面の構造をわずかに変化させて、ウイルスが宿主の免疫系による認識から逃れたり、宿主細胞との相互作用のあり方に変化が生じたりすることはあります。
この細胞分裂によって元と同じ細胞が二個できるのにかかる胞周期の時間にherpesが何回も繰り返した分裂の結果、増えた莫大な数のヘルペスウイルスがランダムに二個になった細胞のゲノムの遺伝子に新たに大量に増やした自分のゲノムの遺伝子を自由自在に組み込んで何十種類の癌関連遺伝子を更に突然変異させて癌細胞の悪性度を高めて癌細胞の分裂・増殖のスピードを加速させてしまうので浸潤も播種も転移も血管新生も癌細胞が増えれば増えるほど癌細胞の塊である「癌」は大きくなっていくのです。つまり癌細胞のherpesウイルスが増えれば増えるほど450種の原癌遺伝子が癌化して増殖を増やすための癌遺伝子となる可能性が高まりその結果、すでに癌細胞になってはいるが残っている正常増殖遺伝子をさらに多く癌遺伝子にさせるのみならず同時に正常細胞も癌化させてしまう可能性が高くなるのでherpesが正常な遺伝子を突然変異によりあらたに癌化させる恐ろしいウイルスこそ癌ウイルスであるherpesウイルスなのです。
注意しておきたいのは注意しておきたいのは新たに正常細胞や癌細胞に感染したすべてのherpesが細胞の450種類もある二つの癌関連遺伝子を癌化させるのではないということです。癌細胞に感染した元々癌ウイルスであるヘルペスウイルスの唯一の目的は増殖するためだけで、次に殺されないように免疫細胞や感染細胞に見つからないように細胞のゲノムに自分のゲノムをすべて組み込んでしまうときに遺伝子を変えてしまい、その結果、細胞のゲノムに突然変異が起こり、その突然変異を起こした幾つかが癌遺伝子となってしまうだけですから癌ウイルスであるherpesウイルスが突然変異によって少数の癌化した細胞を作ってしまうと、あとは作られた癌細胞は何の努力も無しに、herpesと協力しながら癌細胞の増殖の目的を果たすためにのみ、いとも簡単に簡単に自然に増えるばかりなのに、最後は免役を落としてしまう間違った現代の三大癌標準医療で癌の原因であるherpesが増え続けてしまい最後に「癌死?」してしまう直前に免疫を落としたためにherpesがあらゆる組織の痛みを感ずるポリモーダル自由神経終末に感染しつくします。
あらゆる組織にはherpesは存在しておりかつ痛みを感ずるポリモーダル自由神経終末が必ず存在するのであらゆる組織でherpesと免疫の戦いが繰り広げられているので炎症産物である発痛物質となるブラジキニン以外に、疼痛強化作用と血管拡張作用を持っているカリウムイオンやエネルギー通貨であるATPやプロスタグランディンやヒスタミンやロイコトリエンやサブスタンスPやカルシトニン遺伝子関連ペプチドのために痛みが強くなり耐えられずに緩和医療をせざるを得なくなりモルヒネががん治療の最終の治療となり傷みを感じないでこの世との「オサラバ」となるのです。何故痛みを敏感に感じることができる疼痛ポリモーダル自由神経終末が人体内部の外部から見えないすべての組織や臓器や機関に存在するように免疫は進化したのでしょうか?今も昔もあらゆる外から見えないあらゆる病気の原因は免疫と人体に知らぬ間に侵入したウイルスや細菌などの病原体です。その全く見えない病原体から人間を守っているのが最高に進化した免疫です。敵である見えない病原体を退治するために免疫が戦った時に見えない炎症が起こります。この炎症を知覚化した誰もが気が付いてしまう「痛み」にかえたのが免疫なのです。この痛みの原因を知りどんな処置を取れば誰もが苦しむ痛みがなくなるかを探し求め始めたのが医学の始まりであったのです。現代医学の最大の誤りは病気の原因を極めずに免疫を抑える治せない医療を堕落させてしまったことです。
最後に注意しておきたいのはherpesが細胞のゲノムに入り込んでゲノムが変異してもherpesのゲノムの遺伝子が細胞のゲノムに覆いかぶさっても癌関連遺伝子の二つの遺伝子を変えない限り癌は絶対に起こらないのです。herpesが細胞に感染してゲノムの遺伝子が変えられても癌関連遺伝子が変えられない限り癌はおこりません。くれぐれも誤解しないようにしてください。しかもすでに述べたようにherpesのゲノムの遺伝子が細胞のゲノムに組み込まれることによるDNAの遺伝子の塩基置換よりもはるかに影響が大きいのは細胞の分裂の前に行なっておかなければならない遺伝子である染色体の分裂時に際してherpesは細胞の染色体の分裂を邪魔をして正常に分裂できなくさせて正常な染色体が出来なくなって子供が生まれる前に流産と言う形で母親の子宮で胎児を殺してしまうのです。あらゆる局面で遺伝子を変え染色体を異常にさせてしまい人類に永遠に苦痛を与えてしまうherpesの恐ろしさがお判りになったでしょうか?免疫で殺すことはできないワクチンは生命の根源である遺伝子をいとも簡単に変えてしまうherpesのことを世界中の医者たちは全く気が付いていないのです。バカの極みである私が知っていることを世界中の医学部の大学教授が知らないと思いますか?????????????ワッハッハー !!!!!
それでは痛みの受容体である自由神経終末であるポリモーダル受容器は免疫を抑えてしまう現代の三つの癌治療のために何故、癌の断末魔の死に際に極限の痛みの苦しみを感じてしまうのでしょうか?herpesと免疫の戦いの炎症のために、組織に損傷が生じた結果、傷ついた組織の細胞から様々な炎症メディエーターがherpesを殺したり組織を修復するために放出されさらに炎症産物がと画が組織を刺激すると中枢に痛みの情報を伝えるだけでなく末梢性にサブスタンスPやカルシトニン遺伝子関連ペプチドである血管を拡張してしまうCGRP(calcitonin gene-related peptide略してCGRP)などを放出するので、血管から、「発痛物質」が炎症部位に出ていき行きます。発痛物質には、ブラジキニン、セロトニン、ヒスタミン、アセチルコリン、カリウムなどがありますが、その中で最強である発痛物質はブラジキニンです。
ブラジキニンとプロスタグランジンと痛みと炎症の四つはどんな関係があるのでしょうか? プロスタグランジンはブラジキニンによる発痛を増強させます。組織が損傷を受けた時、細胞膜にあるリン脂質はアラキドン酸に変わり、シクロオキシゲナーゼ(COX)の作用によってプロスタグランジンが生成されます。このプロスタグランジンの作用によって引き起こされる「痛み、熱、腫れ」などの症状が引き起こされる現象を炎症といいます。一方、組織損傷時に血漿から遊離したブラジキニンは、知覚神経を興奮させることにより、痛みを発生させます。プロスタグランジンは、ブラジキニンと比較して直接的な発痛作用は弱いのですが、ブラジキニンによる発痛を増強させます。この様に疼痛はプロスタグランジンは、ブラジキニン両者の関わりから起こります。
ブラジキニンと何でブラジキニンとは何でしょうか?肝臓で作られるブラジキニンは9個のアミノ酸からなるペプチドで、オータコイドと呼ばれる局所ホルモンの1つであります。ブラジキニンの作用は、血管拡張による血圧低下、内臓平滑筋の収縮、小腸上皮細胞からの塩化物イオンの分泌のほか、障害を受けたり炎症を生じている組織で、皮下の浮腫、知覚神経終末への痛み刺激を生じさせるのです。炎症メディエーターの中で、ブラジキニンが最も強力に、自由神経終末である疼痛ポリモーダル受容器を反復刺激(感作)するので痛みが強くなっていく最強の発痛物質といわれる理由です。刺激と感作の違いは何でしょうか?感作とは、繰り返される刺激によって、それに対しての反応が徐々に増大していくプロセスであるのみならず、感作はしばしば、反復刺激であるというだけではなく、炎症刺激のグループ全体に対しての応答強化が特徴としてみられます。一方、痛みを増幅させる物質は、サブスタンスPやロイコトリエンやプロスタグランジンなどです。これらの物質は、細胞や神経線維などの組織でherpesと闘って炎症が起こると発現してしまい、これらがまた炎症反応に加わってherpesウイルスと激しく戦うことになるのです。
炎症メディエーターとはherpesとの戦いで損傷した組織、および炎症部位に浸潤した白血球や肥満細胞、マクロファージなどから放出される生理活性物質であり、体内で炎症反応を起こしたり維持したりする内因性の物質の総称です。メディエーターの英語の意味は「媒介体」とか「仲介者」です。組織炎症部位で放出されるさまざまな炎症メディエーターとしては,8種類あります。①炎症性サイトカイン,炎症性サイトカインは、ヘルパーT細胞やマクロファージなどの免疫細胞、および炎症を促進する他の特定の細胞タイプから分泌されるシグナル伝達分子の一種です。②ケモカイン,ケモカインは、Gタンパク質共役受容体を介してその作用を発現する塩基性タンパク質であり、サイトカインの一群である。白血球などの遊走を引き起こし炎症の形成に関与する。走化性のサイトカインを意味する。③活性酸素種,活性酸素種とは、大気中に含まれる酸素分子が、より反応性の高い化合物に変化したものの総称である。一般的にスーパーオキシドアニオンラジカル、ヒドロキシルラジカル、過酸化水素、一重項酸素の4種類です。一重項酸素とは何でしょうか?一重項酸素の英語はsinglet oxygenであり一重項酸素の電子そのものは一応すべてペアになっていて不対電子を持たないが、ひとつガラ空きになってしまった軌道が2個の電子を強く求めるため、酸化力が強い。 紫外線によって皮下組織でよく発生します。三重項酸素とは何でしょうか?基底状態とは、量子力学において、系の固有状態のうち最もエネルギーの低い状態をいう。 一方で、基底状態よりも高いエネルギーの固有状態は、励起状態と呼ぶ。大気中に安定に存在し呼吸などの生命活動に不可欠な酸素分子は,基底状態が三重項状態であり常磁性を示す極めて珍しい分子である。これは基底状態の酸素分子が互いにスピンが平行な2個の不対電子を持つためである。三重項状態が基底状態である酸素分子と有機化合物との反応性はあまり高くない。しかし,放電,光,電気化学的方法などにより,酸素分子は反応性が高い活性酸素と総称される酸素種に容易に変換される。ヒドロキシルラジカル(・OH),スーパーオキシドアニオン(・O2-)および励起状態の酸素分子である一重項酸素分子などが代表的な活性酸素である。因みに二重項状態もあるのです。④プロテインキナーゼ,プロテインキナーゼ は、タンパク質分子にリン酸基を付加する酵素である。タンパク質キナーゼとも呼ぶ。キナーゼの中でタンパク質をリン酸化するキナーゼをプロテインキナーゼと呼ぶが、このプロテインキナーゼのことを特にキナーゼと呼ぶことが多い。キナーゼの中でタンパク質をリン酸化するキナーゼをプロテインキナーゼと呼ぶが、このプロテインキナーゼのことを特にキナーゼと呼ぶことが多い。⑤血管作動性アミン、生体アミンは、1つまたは複数のアミン基を持つ生体物質です。それらは、主にアミノ酸の脱炭酸によって、またはアルデヒドとケトンのアミノ基転移とアミノ基転移によって形成される塩基性窒素化合物で、ヒスタミン,セロトニンなどです。脱炭酸(Decarboxylation)は有機反応の形式のひとつで、カルボキシ基 (−COOH) を持つ化合物から二酸化炭素 (CO2) が抜け落ちる反応を指す。⑥脂質,中性脂肪やコレステロールなどの脂質は、たんぱく質、糖質と並ぶ三大栄養素の1つで、人間の体に必須の栄養素です。脂質は肝臓でつくられたり食事からとったりするので、足りなくなることはほとんどありません。⑦酸,酸とは、化学において、塩基と対になってはたらく物質のこと。⑧ATP、 ATPとはアデノシン三リン酸であり、塩基であるアデノシンのリボースに3分子のリン酸が付き、2個の高エネルギーリン酸結合を持つヌクレオチドです。リボースの5位の炭素に、リン酸が結合しているため、アデノシン 5′-三リン酸などとも書かれる。すべての植物、動物および微生物の細胞内に存在するエネルギ分子です。などがあげられます。⑥脂質や⑦酸や⑧ATPなどが炎症メディエーターになって炎症の仲介者になれるとは驚きですね!!これら炎症メディエーターは遊走白血球,血管内皮細胞,肥満細胞などにより産生される.
⑥脂質の炎症メディエーターとしての働きは主に多価不飽和脂肪酸であるアラキドン酸,エイコサペンタエン酸,ドコサヘキサエン酸由来の脂質分子である①リポキシン,②レゾルビンD,③レゾルビンE,④プロテクチンDなどが,好中球の炎症部位への遊走を停止させ,アポトーシスを起こした炎症細胞を除去し,粘膜上皮の抗微生物活性を上昇させる。アセチルサリチル酸(アスピリン)は,シクロオキシゲナーゼ(cyclooxygenase,COX)-2のアセチル化を通じて,リポキシンなどの産生を促進し,炎症の消退を促進する。選択的COX-2阻害薬の抗炎症剤は,プロスタグランディン産生抑制のみならず,リポキシンなどの炎症消退分子の産生をも阻害するので使うべきではないのです。
リポキシン(lipoxin)・レゾルビン(resolvin)・プロテクチン(protectin)とは何でしょうか? リポキシン・レゾルビン・プロテクチンは,n-3系脂肪酸などの脂質代謝産物から脂肪酸から成されます。リポキシンは、オメガ 6 脂肪酸であるアラキドン酸から酵素的に誘導されます。これらは、好中球の組織への遊走・滲出を抑制しつつ,マクロファージによる病原体や死細胞の貪食・処理を高める.さらに,リンパ管を介しての貪食細胞の局所からの除去を促進し,粘膜上皮細胞の抗herpes性病原体作用を増強してherpesとの戦いを早く収束させます。そのため,抗炎症性サイトカインと異なり,免疫能力を低下させることなく炎症を終息に導くことができる抗炎症と炎症終息の二重作用(dual anti-inflammatory and pro-resolution activities)を有する一風変わった炎症性メディエーターなのはherpesとの戦いは無駄であること免疫は長い進化の中でのherpesウイルスとの付き合いで学んだからです。
炎症性サイトカインとは、サイトカインは一般には細胞から分泌されるたんぱく質の一種で細胞同士の情報伝達を担います。一方、炎症性サイトカインは、細菌やウイルスなどの病原体が体内へ侵入した場合、炎症反応を起こして体を守る役割を持ちます。このように炎症性サイトカインも含めてあらゆるサイトカインは、人体をherpesウイルスなどの病原体から守るための情報交換に加えて人体を病原体から防御する化学物質であるのです。人体を病原体から守るサイトカインの種類には主に①インターロイキン類、②インターフェロン類、③ケモカイン、④造血因子、⑤細胞増殖因子、⑥腫瘍壊死因子に分類できますが、体内にはサイトカインは約800種類存在すると言われており、今も発見が続いています。正に800種類存在する現在の炎症性サイトカインは最後に残された最悪の敵であるherpesから人体を守るために存在しているといっても過言ではないのです。何故ならばvaccine(ワクチン)と抗生物質が全ての病原体を無力にしてしまった現代においては地球に残っている最後まで癌まで起こしてしまう人類を痛めつくす病原体はherpesしかいないからです。
現代の痛みの原因はヘルペスによる炎症による痛みを痛覚受容体であるポリモーダル受容器(polymodal receptor)で受け止めて脳の感覚野に伝達され「痛い」として知覚されるのですがそのメカニズムが、人体の各々の器官でどのようにして起こり脳に知覚されるのかを詳しく説明しましょう。
あらゆる種類の痛みのセンサーである自由神経終末であるポリモーダル受容器は皮膚のみならず骨格筋,関節,内臓諸器官と広く全身のいたるところに分布しています。化学物質による非侵害刺激から侵害(疼痛)刺激まで極めて広い範囲で刺激強度に応じて反応の度合いも死にたくなるほどのこらえ切れない痛みから軽い痛みまで大きく変化します。侵害(痛み)刺激を繰り返し与えると反応性が増大し痛みを感じる閾値の低下がみられます。痛み刺激中止後の後発射が長時間持続して痛みを感じ続けるのです。後発射( afterdischarge)とは痛みを含む興奮性組織で,刺激を止めた後もしばらく反復して活動電位が発生する現象です。
1)皮膚痛覚。 皮膚痛覚は,強い機械刺激や高温,切り傷、刺し傷などによって、ヒスタミンやブラディキニンなどの発痛増強物質によって生じる。痛覚はこのように組織に痛みという侵害性刺激(noxious stimulus)によって生じることから,侵害受容(nociception)とも呼ばれるのですが実際的には侵害性刺激はずばり「痛み(疼痛)刺激」であり侵害受容は「痛み(疼痛)」受容」と言うべきです。何故ならば「侵害」という言葉の第一義的な意味は「他人の権利や利益をおかして損害を与えること」ですからね。人間が一番苦しむのは「痛み」ですよね。
侵害性(疼痛性)刺激とは侵害(疼痛)受容(nociception)によって、身体に加わる危害を伝える痛みを侵害受容性疼痛と言い、切り傷・火傷・打撲・骨折・herpesによる炎症などが起こるとその部分に発痛物質であるブラジキニンという痛みを起こす物質が発生します。この物質が中枢神経にはない末梢神経にある侵害「痛み」受容器を刺激することで痛みを感じさせます。皮膚痛覚には,一次痛(pricking pain訳して刺痛)と二次痛と言われる鈍い痛み(dull pain)が後に起こります。一次痛である「刺痛」は針で刺されたときのような鋭い痛みで,鈍い痛みに対して潜時が速く局在性も明瞭であります。
潜時とは時間間隔のことで,刺激の始めから痛みを感じる応答の始めまでの「時間間隔」のことです。受容器はすべて自由神経終末で,一次痛の感覚神経は有髄神経のAδ線維,二次痛は無髄神経のC線維で伝達されます。末梢神経の分類は電動速度によって6種類に分類されます。Herpesとの戦いによってみられる痛みは下図の末梢神経の有髄神経のAδ線維と無髄神経のC線維の両神経で脳に痛みの情報を伝えます。
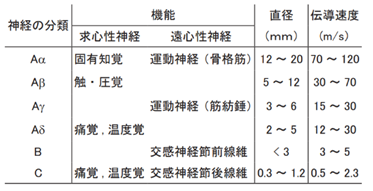
まず末梢神経は、神経線維は刺激の伝達速度によってA線維・B線維・C線維の三つに大きく分類されます。機能によって左図に示すように求心神経と遠心神経延伸神経の二つに分けます。さらに伝導速度の一番早いA神経を伝導速度の順にAα、Aβ、Aγ、Aδの四つにわけます。伝導速度の一番早いAαから一番遅いCまでの6種類に分類されます。一番伝導速度が速いAα神経は一秒間になんと120mも進みます。太い神経ほど伝導速度が速くなります。一番遅い伝導速度のC神経は一秒間に2mしか進めませんのでAα神経の60分の1( 1 60 )の速度です。
痛覚線維に順応はほとんどみられません。「痛みに順応する」とは痛みに慣れて痛みを感じなくなることです。逆に痛みを感ずる末梢神経の一定の部位に同じ痛みの刺激を連続して与えると,痛覚閾値はむしろ低下して痛覚過敏となります。この認識が臨床家に乏しいので痛みの原因を考えないで一時的に免疫を抑えて「痛みを止め」を出しても「痛み止め」をやめると免疫の反跳現象(リバンド)がおきてしまい痛みがひどくなる上に一層病気が治らなくなってしまうのです。これが患者が減らなくて逆に増えて行く原因となっているのです。残念ですね。
痛みは下図に示されているように、Aδ繊維とC繊維は後根神経節から脊髄に入って脊髄神経を通って脳に伝わりますが脊髄から脳に6種類の末梢神経が伝わって行く経路の脊髄の層(レクセドの層)の深さが6種類の末梢神経によって異なるのです。
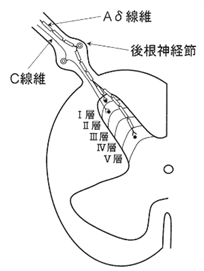
レクセドの層( Rexed laminae)とは、何でしょうか?脊髄灰白質の分類のひとつ。灰白質を10層に分類する方法で、1950年代初頭にネコの脊髄の研究を行ったスウェーデンの神経解剖学者ブロール・レクセドによって提唱されました。ブロードマンの脳地図と同様に、位置ではなく分布する神経細胞体の構造の違いによってレクセドの層( Rexed laminae)が定義されていますが、層の分布の様子もうまくまとまっています。レクセドの層( Rexed laminae)の詳細は後述します。上図に示すように痛みを伝える有髄の Aδ線維は脊髄Ⅰ層およびⅤ層に入力し、痛みを伝える無髄の C 線維はⅡ層の深さにある経路に入力します。Ⅱ層の深さには膠様質細胞と呼ばれる介在ニューロンが存在し、Ⅰ層、Ⅴ~Ⅷ層と連絡しています。
介在ニューロンとは、何でしょうか?比較的短い軸索を持ち、軸索の分布範囲が所属する部位に限局し、近傍の神経細胞のみと情報交換を行うニューロンです。介在ニューロンの主な機能は、神経回路を提供し、感覚ニューロンと運動ニューロンの間で信号または情報の流れを伝達することです。膠様質細胞(substantia gelatinosa cell 略してSGC)とは何でしょうか?又、ゲートコントロール仮説とは何でしょうか?末梢で生じた痛みは脊髄後角や三叉神経節などのシナプスを介して脳に伝わります。シナプスには痛みの伝達を強めたり弱めたりする働きがあり、これをゲートコントロール(門番管理)といいます。ゲートコントロールの門番をしているのは脊髄後角に存在するSG細胞(substantia gelatinosa cell膠様質細胞)と抑制系の抑制性ニューロンです。脊髄後角の膠様質(substantia gelatinosa略してSG)のSG細胞は抑制性介在ニューロンとしての役割を担っています。このSG細胞は触覚を伝える太い神経線維であるAβ線維の他、痛みを伝える細い神経線維であるAδ線維、C線維ともつながっています。通常の状態では二番目に太い神経線維の触覚繊維を刺激するとAβ線維が自動発火し、ゲートを閉じる命令がSG細胞に出ますが、逆に更に痛みによる刺激が加わると細い神経線維であるAδ線維、C線維からのゲートを開ける命令が強くなり、ゲートが開いて痛みが伝わります。これがゲートコントロール仮説と言います。わかりやすく言えばゲートコントロール理論とは、痛みを感じた時にその痛みの部位の周辺に触れる(触刺激を与える)ことで、触刺激が痛みを感じさせる経路を阻害し痛みを和らげる理論のことを言います。更に簡単に言うと、触刺激が痛みの経路を邪魔するので痛みを感じにくくさせる、ということです。
痛みの刺激が加わっている際、痛んでいる部分をさすると触覚を伝える太い神経線維であるAβ線維が積極的に発火し、ゲートを閉じる命令が強くなります。その結果、痛みが抑えられるのが「痛いの痛いの飛んでいけー」と擦ることに効果がある理由です。痛みが整体などに通うと楽になるという理由の一つです。逆に外傷や手術、帯状疱疹などで触覚神経である太いAβ線維が障害を受けると、触覚神経であるAβ線維の自動発火による閉じる命令が入らなくなり、痛みの刺激がない状態でもAδ線維、C線維の自動発火により開く命令が出て痛みが持続するのです。
因みに痛みの線維であるAδ線維、C線維は同時に温度覚の神経線維でもあるのは温度が高い熱湯に触れると痛くなるので温度覚が痛覚としても働くので元来、一種類の神経線維であったAδ線維、C線維は異なった痛覚の神経線維も温覚の神経線維の二種類の感覚をも伝えることができるようになるのです。というよりもAδ線維、C線維は「温痛覚繊維」と名付けるべきだったのです。同じようにAβ神経繊維も触覚と圧覚の二つの異なった感覚を受容できるのは必ず「触る」と同時に抑えられた「圧」を感じてしまうからです。従ってAβ神経繊維は「触圧神経線維」と名付けるべきなのです。
因みに末梢神経のB線維は自律神経系節前線維のことです。更に末梢神経のC線維は自律神経の節後線維にもなっています。神経線維は刺激の伝達速度によってA線維・B線維・C線維に分類される。C線維は交感神経節後神経線維です。
侵害(疼痛)受容器は,痛み刺激受容の特徴から,高閾値機械刺激受容器(high threshold mechano‐receptor)と,ポリモーダル受容器(polymodal receptor)の二つに分類されます。実は高閾値機械受容器は正しくは「激痛受容器」と言うべきで皮膚を事故などで損傷する時の強い痛み刺激のみに反応するので激痛受容器と変えるべきです。それに対して,ポリモーダル受容器は機械刺激,熱刺激,障害刺激、炎症性刺激、化学的発痛物質刺激によるすべての痛みにも応答して脳に伝えるので「万能の痛み受容器」と言うべきなのです。とくに炎症性刺激はherpesと免疫との戦いで生じる炎症産物である化学的発痛物質刺激と同じなのです。高閾値機械受容器からの激しい痛みは一次痛,ポリモーダル受容器からの痛みは二次痛に相当するのです。
「一次痛」とか「二次痛」とは何でしょうか?痛みには、怪我をした瞬間に感じたり、針で刺されたときに感じる痛みと、その後に続くジンジンした痛みの2種類あります。 高閾値機械(激痛)受容器からの鋭い痛みは「一次痛」、ポリモーダル(万能)受容器からの鈍い痛みを「二次痛」と呼びます。
皮膚には様々な感覚点が分布していますが,分布密度は痛点(pain point)が最も高く,1平方センチメートル当たり100~200個分布しているのです。一個の痛点の直径は約100μmです。このように,皮膚上には小さな痛点が高密度に散在分布しているので,注射痛は多かれ少なかれ基本的には必ず生じるものです。
レクセドの層( Rexed laminae)の詳細は後述しますと約束しましたが今から詳しく説明します。
レクセドの層(Rexed laminae)は、脊髄灰白質横断面の模式図。左がレクセドの層を、右は神経核の位置を示す。
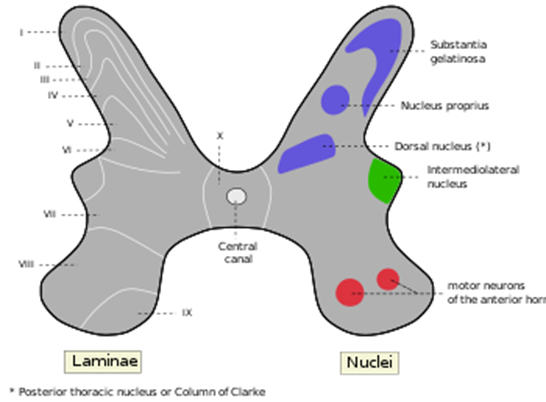
左がレクセドの層を、右は神経核の位置を示す。
各層の特徴を説明します。
第I – VI層
脊髄後角にあたる。
第I層:後角のもっとも背側、辺縁に位置する層。後側辺縁核とも呼ばれる。神経細胞体はまばらで、ワルダイエルの辺縁細胞と呼ばれる細胞が分布する。末梢の侵害受容器(痛覚の受容体)からの刺激を伝える軸索(主にAδ線維とC線維)がこの層の細胞に投射している。またリサウエル路はここを通っており、この軸索もこの層に投射する。痛覚を伝える脊髄視床路の通過経路のひとつである。
第II・III層:第I層の前方に位置する。第II層は小細胞の細胞体が密集しており、他の部分から明瞭に区別でき、ローランドの膠様質とも呼ばれる。第III層は第II層ほど密集していないが、細胞の形態は似ている。第I層が有髄の一次ニューロンからの投射を受けるのと異なり、第II層には侵害受容器、温度受容器、機械受容器(触覚などの圧情報を感知する)からの無髄線維が投射している。
第IV層:ニッスル小体を豊富に含む大きな細胞体が分布する。第I層、第V層とともに脊髄視床路を形成している。第III層と第IV層は後角固有核(固有感覚核)と呼ばれる場所に相当する。
第V・VI層:ともに内側、外側にさらに分けられる。第V層の外側は網様核とも呼ばれ、頸髄で発達している。第VI層は第四胸髄から第二腰髄までの髄節には見られない。ただしヒトでは、第V層と第VI層はほとんど細胞学的に変わらないため、第V – VI層と一括して扱われることもある。上述のように第V層は脊髄視床路を形成する。頸膨大の第VI層は中央基底核と呼ばれる。第VI層には脊髄小脳路の二次ニューロンの神経細胞体がある。
第VII – IX層
脊髄前角、側角(および後角の一部)にあたる。
第VII層:後角との境界から前方に広がる広い部分に分布し、中間灰白質とも呼ばれる。特に頸膨大と腰膨大では前角の尖端まで分布し、その中に第VIII層と第IX層が島状に浮かぶかたちになる。逆に胸髄と仙髄では第VIII層が大きく、第VII層は前角の基部だけに分布する。この層では中間内側核、中間外側核、クラークの背核、オヌフ核が目立つ。中間内側核には内臓求心性神経の投射を受けて、内臓遠心性神経(自律神経)との間の介在ニューロンとしての役割があると考えられている。中間外側核は胸髄のみにあり、側角に分布している。ここに交感神経節前ニューロンの神経細胞体がある。クラークの背核は第八頸髄から第一腰髄までの第VII層内側寄りにある円形の目立つ核で、背側脊髄小脳路の二次ニューロンの神経細胞体がある。背核がある場所は、層分類としては第VII層とされるが、前角ではなく後角基部である。オヌフ核は第二から第四仙髄にあり、分布の場所も細胞の形も胸髄の中間外側核に似ているが、こちらは副交感神経の節前ニューロンの神経細胞体である。
第VIII層:頸膨大と腰膨大では前角の内側にわずかに分布するだけだが、それ以外の髄節では前角の前方に大きく広がっている。前庭脊髄路、内側縦束、橋網様体脊髄路、視蓋脊髄路といった下行路の一次ニューロンがここに投射している。
第IX層:体性運動ニューロンの細胞体からなる。胸髄では前角の腹内側にあるに過ぎないが、頸膨大と腰膨大では細胞数も多く大きな範囲を占める。大きな細胞体をもつ細胞と小さなそれのものがある。大きな細胞体の神経はα運動ニューロンと呼ばれる。α運動ニューロンは皮質脊髄路の二次ニューロンで、前角の外側にあるものほど遠位の筋を、内側のものは近位の筋を支配している。また屈筋を支配する細胞は前角の背側に、伸筋を支配するものは腹側に存在する。小さな方はγ運動ニューロンであり、α運動ニューロンの間に散在している。γ運動ニューロンは筋紡錘の収縮を支配しており、筋緊張の維持に関わる。それ以外にも多くの介在ニューロンが存在しているが、有名なものにレンショウ細胞がある。1940年代初頭にバージー・レンショウ (Birdsey Renshaw) が発見し、α運動ニューロンの側副線維からの投射を受け、隣接する他の運動ニューロンに抑制的に働くという負のフィードバックの機能を持つ。この現象は反回抑制と呼ばれる。
第X層
中心管周囲の灰白質。
神経線維の分類を筋肉から大脳に伝わる求心性感覚神経線維の分類を神経線維の太さから説明しましょう。
末梢神経の神経線維は髄鞘の有無、直径、伝導速度等で分類される(表1)。有髄線維と無髄線維では有髄線維が、同じ種類の線維間では直径の大きい方が伝導速度が速い。有髄線維は跳躍伝導により、無髄線維の電気緊張電位の広がりを利用した伝導よりも速い伝導速度が生まれるのです。
筋肉を動かすためには遠心神経である運動神経で事足りるのに何故、筋肉からのAδ線維とC線維などの求心性の感覚神経が必要なのでしょうか?
私たちは、歩いたり、しゃべったり、手を振ったり、絵を描いたりと、骨格筋を自在に動かして生活できるのは筋を収縮または弛緩させているのは運動神経のおかげです。しかし、運動神経が勝手に筋を収縮させるわけではなく、収縮せよと命じるのは、中枢神経である脳や脊髄です。例えば、テーブルの上にあるジュースを飲もうとする時、実際の運動だけを見れば、手を前に伸ばしてコップを取り、口に持っていくという行為に過ぎません。しかし、実はこうした動きの背後には、神経のネットワークの存在が隠れています。
まず、例えばコップを手に取るためには、眼という感覚器で位置を確かめなければなりません。この視覚情報は、脳や脊髄にある中枢に伝えられます。連絡役は末梢神経の1つである感覚神経です。感覚神経は、眼、耳、鼻、皮膚などの感覚器と中枢神経をつないでいます。
感覚神経から情報を得た脳や脊髄は、これくらい手を前に伸ばせばコップをつかむことができ、この筋肉とあの筋肉を収縮させ、こっちの筋肉は弛緩させようと判断し、指令を出します。連絡役は運動神経です。運動神経は骨格筋につながっており、中枢からの指令を忠実に実行することで、コップを手に取り、ジュースを飲めるのです。このように、私たちの体には末梢の感覚神経からの中枢への情報を得た中枢の脳はどの運動神経を動かせばよいのを判断して命令をだすのです。このように人体にはあらゆる神経のネットワークが張り巡らされているのです。その神経の一つが筋肉から脳に必要な感覚の感覚神経情報を伝えることができるので正確な動きや運動が可能になるのです。体からの情報を伝えるルートが感覚神経(感覚器から中枢)であり、中枢からの指令を伝えるルートが運動神経(中枢から骨格筋)です。感覚神経を求心性神経というのに対し、運動神経を遠心性神経ともいいます。
有髄線維のうち最も細いものをAδ線維、無髄神経をC線維なのですが、Aδ線維とC線維を区別することが難しい場合があり、また機能的に重なっている部分もあるので、両者を合わせて細径線維ということもあります。筋肉からの求心性感覚神経には、下の「表1神経戦の分類」示されているような筋肉からの求心性感覚神経線維をまず有髄神経か無髄神経かの二つの分け、その二つをそれぞれ感の感覚経の太さから分類してI、Ⅱ、Ⅲ、IV群線維という四つの分類が使われてきましたが、最近では神経伝道の速さから6種類に分ける分類もよく使われてようになりました。すでに示した「末梢神経の分類表」は皮膚からの求心性感覚神経線維を速度から分類しました。ここでは有髄神経と無髄神経を中心にした筋肉からの求心性感覚神経線維を太さの順から分類するI、Ⅱ、Ⅲ、IV群線維の分類法も勉強しておきましょう。
| 表1神経線維の分類 | ||||
| 筋からの求心性感覚神経線維(太さから分類) | 線維直径(μm) | 皮膚からの求心性感覚神経線維(速度から分類) | 伝導速度(m/s) | |
| 有髄神経 | I | 12-20 | Aα | 72-120 |
| II | 6-12 | Aβ | 36-72 | |
| III | 1-6 | Aδ | 4-36 | |
| – | ≦3 | B(注1) | 3-15 | |
| 無髄神経 | IV | 0.2-1.5 | C | 0.4-2.0 |
侵害(疼痛)受容器は,痛み刺激受容の特徴から,高閾値機械刺激受容器(high threshold mechano‐receptor)と,ポリモーダル受容器(polymodal receptor)の二つに分類されていますが、実は「高閾値機械受容器」は正しくは「激痛受容器」と言うべきで皮膚を事故などで損傷する時の強い痛み刺激のみに反応するので「激痛受容器」と変えるべきです。それに対して,ポリモーダル受容器は機械刺激,熱刺激,障害刺激、炎症性刺激、化学的発痛物質刺激によるすべての痛みにも応答して脳に伝えるので「万能の痛み受容器」と言うべきなのです。とくに炎症性刺激はherpesと免疫との戦いで生じる炎症産物である化学的発痛物質刺激と同じなのです。高閾値機械受容器からの激しい痛みは一次痛,ポリモーダル受容器からの痛みは二次痛に相当するのです。
「一次痛」とか「二次痛」とは何でしょうか?痛みには、怪我をした瞬間に感じたり、針で刺されたときにすぐに感じる鋭い痛みと、その後に続くジンジンした痛みの2種類あります。 高閾値機械(激痛)受容器からの鋭い痛みは「一次痛」、ポリモーダル(万能)受容器からの鈍い痛みを「二次痛」と呼びます。
皮膚には様々な感覚点が分布していますが,分布密度は痛点(pain point)が最も高く,1平方センチメートル当たり100~200個分布しているのです。一個の痛点の直径は約100μmです。このように,皮膚上には小さな痛点が高密度に散在分布しているので,注射痛は多かれ少なかれ基本的には必ず生じるもので弱いか、強いかの違いだけです。
2)深部痛覚
筋,骨,関節や結合組織から生じる痛みは深部痛覚(deep pain )といいます。深部痛覚には筋肉痛や関節痛,骨折の痛み,頭痛などがあり、受容器は筋膜や骨膜,関節包に存在するポリモーダル(万能)受容器の自由神経終末で,感覚神経はⅢ及びⅣ群(Aδ及びC線維)に属します。冠状動脈の虚血によって生じる狭心症の痛みも骨格筋の侵害受容器であるポリモーダル(万能)受容器によるものですから、狭心症の痛みの原因もherpesによるものなのです。狭心症で死ぬことはないのは原因はherpesであるからです。狭心症とは、なんでしょうか?心筋(心臓の筋肉)に血液を行き渡らせる“冠動脈”の交感神経に感染したherpesによって急に刺激されて一時的に収縮するために冠動脈が狭くなることにより、心筋が酸素不足に陥って胸の痛みや圧迫感を引き起こす病気のことです。
狭心症は二種類に分類され①労作性狭心症と②冠攣縮性(かんれんしゅくせい)狭心症です。労作性狭心症では、階段を上がったり、荷物を持ち上げたりするといった運動後に発作が起き、安静にすると楽になるのが特徴です。血液を心臓に送る冠動脈を支配する交感神経がherpesにより一時的に狭くなったため、運動をしたときに心臓の酸素が足りなくなって胸の痛みなどの発作が起こります。冠攣縮性狭心症では、強いストレスがかかった時に冠動脈を支配する交感神経がherpesにより一時的に強い収縮が起こり一時的に血流が悪くなることが原因で発作が起きるのが特徴です。心筋が一時的に緊張しすぎて冠動脈が痙攣してしまうことにより生じると言われていますが実は心筋のこむら返りなのです。こむら返りとは、ふくらはぎの腓腹筋やヒラメ筋といった筋肉が突然激しく、つって痛むのですがなぜ起こるのでしょうか?言われていますが「腓腹筋(ひふくきん)」「ヒラメ筋」という大きな二つの筋肉からなっています。ふくらはぎの内側にある筋肉の腓腹筋とふくらはぎの外側にあるヒラメ筋を支配する感覚神経にherpesが感染して筋肉を過剰に収縮させてしまうからです。栄養する動脈を支配する交感神経に感染したherpesがことふくらはぎの筋肉が痙攣してつってしまうのです。「ふくらはぎ」は「脹ら」とも書き、「こむら」とも言われます。筋肉,骨,関節や結合組織から生じる痛みは深部痛覚(deep pain )といいます。深部痛覚には筋肉痛や関節痛,骨折の痛み,頭痛などがあり、受容器は筋膜や骨膜,関節包に存在するポリモーダル(万能)受容器の自由神経終末で,感覚神経はⅢ及びⅣ群(Aδ及びC線維)に属します。冠状動脈の虚血によって生じる狭心症の痛みも骨格筋の侵害受容器であるポリモーダル(万能)受容器によるものですから、狭心症の痛みの原因もherpesによるものなのです。狭心症というのは文字通り胸部の絞扼(こうやく)感を意味します。ニトログリセリンは狭心症の場合は効きます。秒分単位の時間で作動する短期的調節は主として自律神経系が行っています。
血管に対する自律神経系の影響はどうなっているのでしょうか?全身の細動脈を支配している交感神経は血圧を一定に保つために常にある程度の緊張を保っており、その終末からは常にある程度のノルアドレナリンが遊離されています。ノルアドレナリンとは、何でしょうでか?社会的、精神的にストレスを感じたときに、ストレスに対抗するために交感神経を刺激するために、副腎髄質からホルモンとして放出され、血圧上昇と基礎代謝率の増加をもたらします。ノルアドレナリンが平滑筋のアドレナリンα受容体を刺激すると、「血管平滑筋細胞へのCa2+の流入」が起こり細胞内のCa2+濃度が上昇して血管は収縮します。交感神経興奮によって多くの血管が収縮するため末梢血管抵抗が増大し、血圧は上昇しますが、血管の部位によって神経支配密度、受容体の数や種類が異なるため反応は微妙に異なっています。例えば、常にある程度の血流を必要とする冠血管や脳血管への交感神経支配はあまり密ではありません。本来、血管の収縮と弛緩は交感神経の仕事であるので副交感神経系の血管に対する支配は多くないのですが、唾液腺、汗腺、膵臓外分泌腺等限られた組織の血管では、アセチルコリンを放出して血管拡張を起こすきっかけの一つを作ります。
血管拡張を起こすきっかけを作るのはアセチルコリン以外に、ブラジキニン、ATP等でありアセチルコリン、ブラジキニン、ATPが血管内皮細胞を刺激すると、内皮細胞から、血管弛緩因子である一酸化窒素 nitric oxide(NO)が産生され、血管の弛緩を引き起こすのです。NOは、血管において内皮型NO合成酵素(endothelial nitric oxide synthase、略してeNOS)によりL‐アルギニンを基質として産生される血管拡張因子です。たしかにLアルギニンはアミノ酸でNもOも持っているので何も不思議なことはないのです。言うまでもなく何故なのかは不明なのですが標準アミノ酸はすべてL‐アミノ酸です。
血管内皮細胞には内皮型NO合成酵素(eNOS)が存在しカルシウムと結合したカルモジュリン蛋白によって、内皮細胞胞内のカルシウム濃度上昇が、NO合成の引き金となるのです。カルモジュリン(Calcium modulated Protein略してCalmodulinさらに略してCaM)とは、何でしょうか?日本語でカルモジュリン結合タンパク質と訳します。Modulatedは変えられた,調節されたという意味ですから、Calcium modulated Proteinはカルシュウムによって変えられた蛋白となります。動物から植物まで,真核生物に広く分布する蛋白質で、種による違いは少ないので真核生物にとってカルモジュリンがいかに大切かがわかります。分子内に4個のカルシウム結合部位をもち,この2個のカルシウムがつくと高次構造が大きく変化し,さまざまな不活性型蛋白質に結合してこれを活性化する。カルシウム濃度が低下するとカルシウムを離し,活性化していた蛋白質をもとの不活性型にもどす。こうして,細胞質のカルシウム濃度の変動に応じて細胞の機能を調節する役割をはたします。細胞質のカルシウム濃度は,ホルモンや成長因子など細胞外からの刺激で上昇し,カルモジュリンによって活性化されるカルシウム輸送 ATPアーゼの作用で低下します。この結果,カルモジュリンは細胞外からの刺激信号を細胞機能に変換する二次メッセンジャーではなく中間メッセンジャーの一つとしてはたらくのです。カルモジュリンの作用をうける酵素はこの他アデニル酸シクラーゼ,グリコーゲン合成酵素,ホスホリラーゼ,平滑筋ミオシン,L鎖キナーゼなど多数あります。酵素蛋白以外にも,細胞骨格蛋白質 (アクチンフィラメントなど) と相互作用する蛋白質にカルモジュリン結合活性があります。カルモジュリンは様々な細胞機能に影響を与え、炎症、代謝、アポトーシス、筋肉収縮、細胞内移動、短期記憶、長期記憶、神経成長、免疫反応などさまざまな過程とかかわっています。
NOは内皮細胞中のNO合成酵素の働きでLアルギニンからつくられます。アセチルコリンをはじめ、ブラジキニン、ATP、ヒスタミンなどの血管拡張物質は内皮細胞からのNO遊離を引き起こします。 血管平滑筋細胞に到達したNOはグアニル酸シクラーゼ (guanylate cyclase )を活性化してcGMPの産生を促進し、血管弛緩を引き起こすのです。
①労作性狭心症と②冠攣縮性(かんれんしゅくせい)狭心症の違いは何でしょうか?冠攣縮は主として心表面を走る太い冠動脈に生じますが、心筋内の微妙な冠動脈にも生じ、また、この両者が併存することもあります。併存することがあるのは原因が同じ病気であるからです。つまり冠動脈の内皮細胞や交感神経に感染したherpesが原因なのです。また冠攣縮は種々の程度の冠動脈の動脈硬化部位に発生しやすいのはherpesが冠動脈の細動脈の内皮細胞に感染して生じた炎症の傷に徐々に徐々に脂肪が蓄積して長い時間をかけて血管に動脈硬化が生じたからです。その上に交感神経にherpesが感染すると血管が収縮しやすくなって冠動脈の血流が悪くなると狭心症が起こりやすくなるのです。狭心症どころか心筋梗塞を起こしてしまうことにもなるのです。
心筋梗塞とは何でしょうか?心筋梗塞とは、心臓に血液を送る“冠動脈”という血管が詰まることによって、心臓の筋肉に栄養や酸素が届かなくなり、心臓の筋肉が壊死(えし)する病気です。心筋梗塞は、狭くなった血管に血栓(血液の固まり)が詰まることで発症します。主な原因は、血管が固くなって弾力を失う“動脈硬化”です。動脈硬化は加齢や高血圧、喫煙習慣、肥満、糖尿病などが原因となって引き起こされると言われていますが実は、すぐ上で述べたようにherpesが冠動脈の細動脈や動脈性毛細血管の内皮細胞に感染したことが出発点はなのです。因みに冠攣縮による狭心症は多くの場合血圧や心拍数の上昇を伴わず、この点で血圧や心拍数の上昇を伴う労作性狭心症とは明確に区別されます。
何故ストレスのために心臓の心筋収縮力の増強や心拍数の増加が起こったり動悸が生じたり、末梢血管の収縮によって血圧の上昇が起こるのでしょうか?血液循環系の血管はすべて自律神経の交感神経に支配されています。このストレスで免疫が落ちたためにherpesが交感神経に感染した事固めに原因なのです。
自律神経とは何でしょうか?私たちが意識しなくても、すべての内臓や器官を動かしたり体内の環境を調整している神経ネットワークです。自律神経には、交感神経と副交感神経の2つがあり、これらがバランスを取り合って車のアクセルとブレーキのような働きをしています。特に人体のエネルギー通貨であるATPを作るための酸素を死ぬまで運んでくれる循環器系の心臓と血管の働きを同時に制御することで全身の血流を調節しています。
交感神経が興奮すると、心臓では心筋収縮力を増強して血圧をあげてかつ心拍数を増やして心拍出量が増大し、さらに全身の末梢血管も交感神経の働きにより収縮します。これに対して副交感神経の興奮は心筋収縮力の減弱と心拍数の減少、そして末梢血管の拡張をもたらすことが知られています。つまり、昼間の活動時や運動時などのように交感神経が優位なときは、心臓が活発に動いて全身の血流が比較的激しくなっている状態です。夜間睡眠時や安息時には交感神経が働かないので血管は弛緩してしまうので、心臓の動きも落ち着いていて全身の血流も比較的穏やかになっている状態です。副交感神経はほとんど血管の弛緩には関与していないのをほとんどの医者は知らないのです。つまり血管が収縮して心臓が血圧をあげたりかつ血管が弛緩したり血圧が下がったり上げたりするのは交感神経によってのみ自然に行われているのです。血圧の上昇に対しては副交感神経は全く関与していないし、関与する必要がないのです。
高血圧は子供や若い人には絶対見られないのに大人の特定の人に見られるのはどうしてなのでしょうか?高血圧の原因もherpesであることを証明しましょう。後述します。
交感神経は静脈血管に対してはどんな作用を及ぼしているのでしょうか?なぜ静脈瘤ができやすいのに動脈瘤は自然にはできにくいのでしょうか?動脈瘤とは、心臓から全身へ血液を送る役割を持つ“動脈”の一部の壁が薄くなり、こぶのように膨らむことをいいます。
動脈瘤が発生する原因として、怪我や、血管の内皮細胞に感染したherpesによる炎症などによって血管が傷つくことにより脂肪が付着して血管が固くなり詰まりやすくなる「動脈硬化」以外に、遺伝的に脳血管に生じた動脈瘤は大部分が先天性のもの血管が弱く動脈瘤が起こりやすい人もいます。しかし、脳・心臓などの重要な臓器や大動脈にできた動脈瘤が破れた場合には、大出血を引き起こします。
静脈瘤とは静脈瘤は静脈の中にある弁の機能が悪くなったり壊れてしまうことが原因で起こり、高齢の方や女性に多く見られます。 また、妊娠中はエストロゲンというホルモンが原因となり血液量が増えたり、子宮が大きくなることで下腹部が圧迫されることにより下肢静脈瘤や陰部静脈瘤ができやすくなります。
静脈の壁は薄いので、血流量がふえて内圧が高くなると壁が引き伸ばされて、血管の内容量を増やします。静脈壁の引き伸ばされやすさは、特に細静脈の領域で、交感神経の働きにより調節されている。交感神経が刺激されると、静脈壁の中膜の平滑筋が収縮し、壁は伸びにくくなり、静脈から心臓に還流する血液量が増す。「平滑筋」とは、胃や腸、子宮、血管、気管、尿管などの中空器官の壁にある滑りの良い平滑な筋肉です。消化器官の蠕動運動や血管の運動は滑らかな平滑筋が弛緩・収縮して行なわれています。自分の意思では動かせないため「不随意筋」に分類されます。平滑筋の収縮にはほとんどエネルギーが消費されないため、長時間収縮することが可能です。血管の灌流血液量が増し、更に心臓壁がより伸展されると、心筋は収縮力を増し、自動的により多くの血液を拍出するようになる。
直径1ミリ以上の四肢の静脈には弁が備わっていて、血液を心臓に向かって流します。四肢の筋が収縮すると静脈を圧迫し、弁と弁に挟まれた一区間の血液を心臓に向かって送り出す。また息を吸う時には、胸腔の内圧が下がり、腹腔の内圧が上がり、そのため下大静脈の血液は心臓に向かって押されます。これら筋ポンプや呼吸ポンプの作用は、血液の静脈還流を助けている。四肢の深部の静脈は動脈と伴行しているが、この配置により、温度の高い動脈血の熱は、手足で冷やされた静脈血に渡され、無駄な熱の損失が防がれている。
静脈瘤が、下肢の静脈に起こりやすいのは心臓から遠い位置にあることや、人が立って生活していることが多いので、足の静脈の中の血液が心臓に戻るには、重力に逆らって上昇しなければなりません。歩くことで下腿三頭筋であるふくらはぎの筋肉が収縮して静脈の中の血液を押し上げ、途中にある「静脈弁」が下に逆流しないように支えているのですが、筋肉のポンプ作用が弱くなり血流も遅くなり鬱滞しやすくなり、静脈弁の機能が悪くなったりすると、静脈内に血液がたまり、静脈の壁にかかる圧力(静脈圧)が高くなります。静脈の壁はそんなに強くはありませんので、伸びたり、曲がったり、膨れたりして最後は静脈壁は柔軟性を失って静脈瘤となってしまうのです。さらに下肢には皮膚のすぐ下にある表在静脈と、筋肉の間にある深部静脈がありますが、深部静脈に比べて表在静脈は周りの支える組織が強くないので、弾力性も弱く膨れやすいので下肢静脈瘤といわれるこぶ(瘤)ができやすくなるのです。
ヘルペスが静脈の内皮細胞に感染して炎症が起こると血栓(血の塊)が形成され血栓性静脈炎となり、静脈とその周囲の組織、皮膚に炎症を引き起こしてしまうと、ついには静脈が閉鎖してしまい皮膚に難治性の潰瘍を形成することもあります。
自律神経による血圧調整と心臓神経症との関わりはヒトは精神的なストレスや肉体的なストレスを受けるとその刺激が大脳を介して視床下部に伝わり、交感神経が優位になります。その結果、心筋収縮力の増強や心拍数の増加が起こって動悸を感じたり、末梢血管の収縮によって血圧の上昇が起こります。通常はこのような瞬間的な交感神経の興奮が起こると、これを抑えるために副交感神経が働いて心拍数や血圧は次第に下がっていきますが血管壁に対しては副交感神経が働きにくいのです。
しかし、ストレスが長く続いたり、非常に強いストレスがかかった場合、また、リズムのない不規則な生活を続けていると、交感神経の興奮状態が続き、心臓は必要以上に働き続けることになり、かつ長く強いストレスは免疫を抑え続けてherpesが心臓を支配する交感神経にも感染してしまいます。心臓そのものには異常がないのに、動悸、息切れ、胸の圧迫感や痛み、あるいは不整脈などの症状が現われる病気に、ヘルペス性心臓神経症になります。さらに不安感や集中力が落ちるなどの鬱のような精神的症状もみられることがあるのを心臓神経症と診断されてしまいます。実はこの病気も自律神経に感染したherpesによるもので昔は心臓性自律神経失調症と診断されたのです。現代の精神病はすべてヘルペス性自律神経失調症なのです。
現代の治らないとされている①自己免疫疾患、②癌、③精神病、④原因不明な病気、さらに⑤原因不明な遺伝子病もherpesウイルスが原因ですからすべて理論的には治るのです。だからこそ世界中の医薬業界は一切herpesについては口にしないどころか抗herpes剤も使わせないようにしているのです。抗herpes剤のアシクロビルはノーベル賞が与えられた最高の薬だったのです。最高の職業である医者が最悪の病気つくりに邁進している金がすべてを支配している資本主義システムは変えるべきですがアメリカが許さないので永遠に不幸は続くことになるでしょう。残念ですね!!!!
herpesは免疫系が働きにくい神経に感染することが大好きです。その中でもとりわけ免免疫が最も見つけにくい交感神経節や副交感神経節に隠れ住むことが大好きです。さらに最も好きなのは神経細胞の核の遺伝子に隠れ住んでこっそり免疫が落ちるチャンスを狙っているのです。と同時に細胞が二つに分裂し出すとherpes自身も自分も何百回も分裂してビリオンを生み続けるのです。というのは細胞が二つに分裂するのには長い時間かかるのですがherpesウイルスはきわめて短時間に分裂できてしまうので子供のビリオンを二倍どころか数百倍のherpesを細細胞の一回の分裂で二個になる時間の間に何百倍も分裂をして恐ろしい数の自分の子孫であるビリオンを増やし続けて細胞の遺伝子を突然変異をさせて癌化させるのみならず近隣の細胞にも感染して同じことを来りかえして一個の癌細胞を10年で10億個も、増やしてしまうのです。何が癌細胞を増やしたのでしょうか?癌細胞を増やしたのはherpesなのです。何故herpesが癌細胞を増やしたのでしょうか?癌細胞が正常な細胞よりも過剰に増殖できる四つの理由があります。この問題の答えを出すときにはいつも考えなければならないのは癌細胞の特性と遺伝子を突然変異させるherpesの特性と更に癌細胞とherpesとの絡みつまり相互作用によるがんの増殖を常に考えなければならないのです。まず一つ目は癌細胞が癌細胞である所以はまさに異常に増殖してしまうので当然なのです。二つ目は分裂して二つの細胞は増殖した癌細胞には二つとも癌細胞になりますがこの二つの癌細胞には数百と言われるherpesが残っています。このherpesが癌細胞のゲノムに遺伝子に自分のゲノムを組み込んで新たなる450個もあるがん関連遺伝子を突然変異によって癌化させればさせるほどこの癌細胞の増殖性が加速されてしまいます。三つめは分裂して増えたherpesは近隣のあるいは遠方の正常細胞に血流やリンパ流に運ばれて感染してしまいそれなりの時間をかけて450個もあるがん関連遺伝子を突然変異によって癌化させてしまう可能性を増やしてしまいます。四つ目は大量に増えたherpesが感染した癌細胞の塊から癌細胞が剥がれて周囲に播種したり遠方へ転移したりして新たな組織で癌細胞を増やしていくのです。
しかも癌とは直接関係はないのですが免疫が落ちたときにherpesが増殖するために利用し過ぎて生きられなくなった多くのherpes感染細胞が次々と死んでいくと細胞がどんどん減っていき細胞から成り立っている組織の仕事もできなくなってしまいます。とりわけ幹細胞の無い脳においては一度herpesによるって溶解感染で脳細胞が死んでしまうと脳神経変性疾患と言われる一生治らない難病になってしまうのです。一方、幹細胞がある末梢組織では自己免疫疾患というあり得ない病気にされてしまうのです。なお心臓神経症にならないためには、なるべくストレスをため込まないように心掛け、休みをしっかり取って生活のリズムを整えることが大切ですと医者は患者にアドバイスしますが実はストレスの原因そのモノを取り除かなければ免疫が低下するばかりですから治りにくいのです。資本主義の社会体制では資本に毎日88時間の奴隷労働を強いられなければ生きられないストレスばかりの社会ではherpesによって病気になるために生きているような生活ですから私有財産制度をやめてすべての富は国民のものであるというシステムにならないかぎりすべての病気は治らないどころかますます増えて行くでしょう。残念ですね。金よりも人間の命が大事である人類運命共同体の社会は生まれるでしょうか????
アドレナリンとノルアドレナリンの違いを簡単にまとめておいてからアドレナリンとノルアドレナリンとの違いを詳しく見ましょう。
アドレナリンとは、腎臓の上にある副腎の髄質から分泌されるホルモンです。主な作用は、心拍数や血圧上昇などがあります。自律神経の交感神経が興奮することによって分泌が高まります。その結果、主な作用として、心拍数や血圧上昇が上昇し、体のパフォーマンスが高まります。また、覚醒作用があり、集中力や注意力も高まります。アドレナリンが分泌されることにより、目の前の恐怖や不安に対して、体と脳が戦闘モードに切り替わり、立ち向かうことができるのです。
ノルアドレナリンは、脳内の神経伝達物質、自律神経の神経伝達物質、副腎髄質から分泌されるホルモンとしての3つの役割があります。ノルアドレナリンの分泌を促すものは、痛み、かゆみ、寒暖差、人間関係などのストレスがあります。アドレナリンと同じく、目の前の恐怖や不安に対して、体と脳が戦闘モードに切り替わり、立ち向かうことができるのです。そのため、集中力を高めたり、積極性な行動を起こすことにも役立ちます。ノルアドレナリンが不足すると、やる気や集中力が低下してしまいます。また、逆にノルアドレナリンが過剰に分泌されると「パニック障害」を引き起こす原因になるといわれています。
ノルアドレナリンとアドレナリンの最も大きな違いは、脳への精神的な作用の有無です。ノルアドレナリンは、脳内で神経伝達物質として分泌されるため、恐怖や怒り、不安などの精神的な作用にかかわっています。一方、アドレナリンは脳内ではほとんど分泌されず、また、副腎髄質で分泌されたアドレナリンは血液脳関門を通過することができないため、副腎髄質で分泌されたアドレナリンは精神的な作用には関与していません。
ノルアドレナリンは神経伝達物質、アドレナリンはホルモンとして紹介されていることがありますが、間違いです。アドレナリンも神経伝達物質です。
アドレナリンやノルアドレナリンのストレスへの反応の仕方も異なります。すぐ上で書いたように副腎髄質で分泌されたアドレナリンは血液脳関門を通過することができないため、この副腎髄質で分泌されたアドレナリンは精神的な作用には関与していないのですが、アドレナリンは、主に、腎臓の上にある副腎髄質というところで作られますが、そのほか、脳や自律神経の交感神経節でも作られています。中枢神経系では、延髄にアドレナリン作動性神経細胞が存在し、そこから視床下部などへ上行性投射、および脊髄へ下行性投射を形成しているのです。 中枢神経系におけるアドレナリン作動性の神経細胞は、主に次の三つの部位にありアドレナリン投射経路も示します。
アドレナリン神経系
アドレナリンの合成
アドレナリンは副腎髄質にてノルアドレナリンからN-メチルトランスフェラーゼによって合成される。
外部ストレスにより刺激を受けた視床下部室傍核ニューロンが交感神経を賦活化し、交感神経終末からノルアドレナリンの分泌を促進する。交感神経から分泌されたノルアドレナリンが副腎髄質からのアドレナリン分泌を促す。(副腎髄質からはAd:NAd=8:2程度の割合で分泌されている)
アドレナリンの神経核
アドレナリンの神経核は延髄に存在しているが、アドレナリン神経ではなく、ノルアドレナリン神経として副腎髄質へ投射して、ノルアドレナリンの刺激で副腎髄質からのアドレナリンが分泌される。
そもそも、アドレナリンを分泌する副腎髄質、つまり副腎は腎臓の隣にあるため、中枢には存在していない。一方、ノルアドレナリンを分泌する青斑核を中心とした神経核は全て中枢に存在している。青斑核とは何でしょうか?青斑核はモノアミン含有ニューロンの分類では、A6細胞群とも呼ばれる。青色はノルアドレナリン神経細胞体内のメラニン顆粒が多いので青色に見える。橋の背側に位置する小さな神経核である。 中枢神経系の中で最も多数のノルアドレナリン (noradrenaline, NA)含有ニューロンが集合している。 覚醒レベルの制御、選択的注意、ストレス、痛みの中枢性抑制、姿勢制御に関与します。青斑核は覚醒・筋緊張・交感神経緊張の三つの中枢なのです。
青斑核の細胞構築はヒトでは10,000から19,000個の細胞が存在しますが青斑核を構成する細胞のほとんどがノルアドレナリン (noradrenaline, NA)含有ニューロンであります。
青斑核のNA線維を投射先(出力先)は青斑核-NA神経系は、広範な脳部位に軸索を投射しており、大脳、視床、海馬、小脳、脊髄など中枢の主要なほとんどの脳領域にNA線維を投射し、これらの部位を支配します。このような脳全域にわたる広範な支配を行っている、青斑核は脳全体の機能の調節に関係しています。青斑核ニューロンの軸索は、損傷に対して高い再生能力を示すとともに、ストレス等の外界の刺激に反応して、ダイナミックに線維密度を変化させる柔軟性を持っています。青斑核-NA神経系は標的とする細胞へ、複数の受容体を介して作用します。α1、α2およびβ1の三つの受容体サブタイプがあり、このうちα1とβは主にシナプス後部に存在するが、α2はシナプス前部にもシナプス後部にも存在しています。
青斑核への入力線維は非常に限られており、主な入力は巨細胞性網様体傍核(nucleus para‐giganto‐cellularis略して PGI)と舌下神経前位核(nucleus prepositus hypo‐glossus略して PH)です。PGIからはグルタミン酸を介した興奮性入力が、PHからはGABAを介した抑制性入力が青斑核ニューロンの電気活動を興奮させたり抑制したりしているのです。神経の活動は中庸が一番大切なので弱すぎても強すぎても問題が起こるのです。人間は神経で生かされているからです。
青斑核の機能は①覚醒制御②選択的注意③ストレスに対する反応と制御④痛み抑制⑤姿勢制御の五つがあります。
①覚醒制御。青斑核ニューロンは5 Hz以下のゆっくりとした自発発火を示します。青斑核に存在するすべてのニューロンは同期して発火する。青斑核ニューロンは、動物の覚醒に先行して発火頻度を増加し、発火頻度が高くなるとともに覚醒レベルは高くなる。青斑核ニューロンの発火頻度は睡眠中のノンレム睡眠時に減少し、レム睡眠時では発火はほとんど消失する。青斑核ニューロンを興奮させると動物は覚醒し、抑制すると動物の意識レベルは低下する。青斑核は覚醒状態の発現と維持に重要な役割を担っているのです。
青斑核ニューロンは外界からのすべての感覚刺激に対して発火頻度を増やし、特に痛み刺激に強い興奮を示す。したがって、外界からの感覚刺激によって、眠っている動物が目覚め、覚醒している動物が覚醒レベルをさらに上げるのは、外界からの感覚刺激によって青斑核ニューロンが興奮し脳全体にNAを放出するためです。
②選択的注意。青斑核ニューロンは、新奇な刺激により強く反応し同じ刺激が繰り返し与えられると、その刺激に慣れて反応は減弱する。これは、生体が外界の新奇な刺激に対して注意するときの神経機構に青斑核が関与していることを示しているのです。NAは、標的ニューロンに対する強い入力をより強める一方で、弱い入力を抑えて強い入力を際立たせる。このように、青斑核-NA神経系が新しい状況に対して活性化しその神経終末でNAを放出することにより、生体にとって意味のある新規な刺激に関連した神経回路だけが脳全体の中で際立つことになり、新たなる刺激に反応することを選択的注意が生じていると言われるのです。
③④⑤ストレスに反応制御する青斑核-NAニューロンは、末梢のNA含有ニューロンである交感神経と同様にストレス刺激で興奮してNAを放出します。末梢の交感神経が内臓や血管を標的とするのに対して、青斑核は脳を標的とする中枢の交感神経系とみなされます。このようにアドレナリンは末梢の交感神経を興奮させてが内臓や血管を標的とするのに対して、他方ストレスによる青斑核ニューロンの興奮によりノルアドレナリンは、中枢の交感神経系を興奮させて中枢の脳へのストレスを制御させているのです。つまりストレスには二種類あるからです。心臓の働きを強めて酸素を大量に供給して対抗できるストレスと心である情動にかかるストレスの二種類があることを意味しているのです。本当のストレスは脳にかかる心の問題なのです。青斑核-NAニューロンは恐れや高度な緊張や不安などの情動反応によって生じる覚醒レベルの過剰上昇の発現と関連しており、慢性ストレスによって誘発されるうつ病には、青斑核ニューロンのNA神経線維の退縮あるいは変性が起こっているのです。どうして心理的な慢性ストレスによって誘発されるうつ病で、青斑核ニューロンのNA神経線維の退縮あるいは変性という物理的な問題が起こるのでしょうか?実は強い長期に続く心理的な精神的なストレスが免疫を抑え続けためにherpesが脳幹にあるメラニン色素細胞にherpesが感染したためなのです。Herpesがメラニン色素細胞に感染しやすいのはここを読んでください。どのようにしてメラニン色素細胞にherpesが感染しやすいのでしょうか?簡単に言うと「ストレスがかかると下垂体からステロイドホルモンを副腎から出せという命令となるACTHが発現するときに同時にメラニン色素細胞刺激ホルモンであるMSHも発現するので人体の細胞の中でメラニン色素を含んでいる組織の細胞には皮膚以外に①網膜、②毛様体、③絨毛(じゅうもう)膜、④脳の黒質、⑤副腎髄質(ふくじんずいしつ)にも分布しているのです。メラニン色素を含んでいる細胞には言うまでもなくメラニン色素細胞によってしかメラニン色素は作られないので「ストレスがかかると下垂体からステロイドホルモンを副腎から出せという命令となるACTHが発現すると同時にメラニン色素細胞刺激ホルモンであるMSHも発現します。
MSHとは何でしょうか?MSHはmelanocyte-stimulating hormoneの略で メラニン細胞刺激ホルモン、 黒色素胞刺激ホルモンと訳されます。MSHはプロオピオメラノコルチン(POMC)とよばれる前駆物質から、特異的な変換酵素であるプロホルモンコンバターゼ-1,-2によって酵素的に切り出されることにより生じるペプチドホルモンでメラノトロピンともよばれる.α-MSH、β-MSHおよびγ-MSHという共通配列を有するペプチドファミリーがある。α-MSHは13アミノ酸残基より構成され、副腎皮質刺激ホルモン(ACTH)のN末端側1〜13番目のペプチドに相当する.動物の種類による配列の違いは認められておらず、N末端はアセチル化、C末端はアミド化されている.β-MSHはγ-リポトロピン(γ-LPH)のC末端部分に相当する18アミノ酸残基からなるペプチドで、動物の種類によりその構造に多少の違いが認められる.α-MSHとβ-MSHは活性中心と考えられている配列、His-Phe-Arg-Trp-Gly(α-MSHでは6〜10位、β-MSHでは9〜13位)が共通配列として存在する.γ-MSHは、POMCのN末端部分からACTH部分の間に存在している12アミノ酸残基からなる糖鎖を有するペプチド(動物種により大きさと糖鎖の有無に違いがある)で、His-Phe-Arg-Trp(5〜8位)の配列をもっている.ヒトやマウスなどの哺乳類においても、またメラノサイトに対するMSHの直接的な作用、すなわち細胞増殖促進あるいはチロシナーゼ活性化、メラニン合成促進を持っている。この作用はβ-MSHよりもα-MSHで強く、ACTHにもわずかに認められる.ヒト皮膚中で作用しているMSHの大部分は下垂体由来のものではなく、皮膚を構成する細胞自身が分泌するものです。メラノサイト自身でも発現が認められるがほとんど分泌しないことから、ケラチノサイト(表皮角化細胞)から分泌されるMSHがメラノサイトのメラニン産生を活性化しているのです。この機序は紫外線によるメラニン産生活性化の原因の一つです。紫外線刺激はケラチノサイトでのMSHの分泌を増加させたり、メラノサイトの表面に存在する中性エンドペプチダーゼであるネプリライシンの発現および活性を低下させ、ネプリライシンによるMSHの分解を抑制する。MSHはメラノサイトの表面に存在する特異的なレセプターと結合してはじめて応答が開始されるが、紫外線照射はまたメラノサイト上のMSHレセプターの数を増やす作用もあり、MSHとレセプターの結合を促し細胞内にMSHの信号を伝えやすい状態となる.現在MSHのレセプターとして、メラノコルチン-1レセプター(MC1R)からMC5Rまでの5種類が同定されているが、皮膚におけるメラノサイトの活性化に関してはMC1Rが寄与するといわれている.赤毛の髪、色白で日焼けをしないタイプのヒトにおいて、MC1Rに変異が認められる頻度が非常に高いとの報告もある.さらに紫外線による色素沈着だけではなく、肝斑などの色素沈着異常においてもMSHの増加が認められると報告されている.
痛みに対する青斑核の作用は、痛みを中枢性に抑制する下行性抑制系としても働く。この抑制系は、青斑核を起始核として背外側索より下行性に脊髄後角へと投射する。青斑核を電気刺激したりグルタミン酸を注入したりすることで、脊髄後角細胞における痛み応答は抑制される。これは、AδやC線維の脊髄内の終末部に発現するα2受容体を介して、グルタミン酸の放出量が減少するためである。抗てんかん薬であるGabapentinは神経因性疼痛治療薬としても使用されるが、青斑核においてGABA入力を抑制することによって青斑核を脱抑制し、下行性抑制系を活性化させることによってその作用が生じる。
姿勢制御に対する青斑核は前庭脊髄反射にも関係する。除脳ネコにおいて、青斑核ニューロンは、全身の傾斜による前庭入力に反応する。これは内耳の卵形嚢刺激による反応と考えられている。青斑核-NA神経系は脊髄投射を介して四肢の筋肉の活動性に影響を与え、前庭脊髄反射の利得を調整して姿勢制御に関与する。青斑核ニューロンは外側半規管由来の入力も受けており、前庭自律神経反射に関与している。
脳の神経細胞と色素細胞
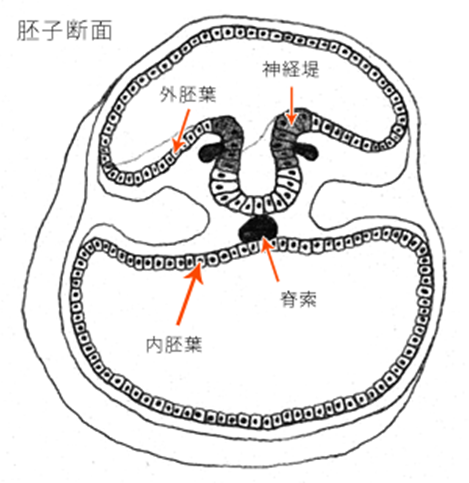
メラノサイトは発生学的にケラチノサイトとは異なり、神経堤に由来します。
神経堤からは、種々の神経組織構造の内、脳神経と脊髄神経が発生します。
メラノサイトは胎性2ヶ月の間に真皮に到達し、3ヶ月の初めに表皮に入り込みます。
というわけで、メラノサイトは神経の一種です。
脳で考えて指令を送るというより、末端の神経系で行なわれる反応なのでコントロールはできません。
認知症の人は、脳の神経細胞が少なくなったことで、同じ神経系のメラノサイトも影響を受けます。
脳の神経細胞が壊れると、全身への神経ネットワークもくずれていきます。
メラノサイトの機能低下ということになります。
メラニンは正常人の網膜、毛様体、絨毛(じゅうもう)膜、脳の黒質、副腎髄質(ふくじんずいしつ)にも分布する。
アドレナリン投射経路とアドレナリンの作用
| 神経集団番号 | 神経集団名称 | 主な作用 |
| C1 | 下オリーブ核・外側網様体の間 | 副腎髄質からのアドレナリン分泌作用 |
| C2 | 孤束核 | |
| C3 | 背側縫線核 |
アドレナリンの作用についてはノルアドレナリンとアドレナリンに共通する作用としては、交感神経の受容体であるα、β受容体を刺激して血管を収縮させたり、心悸亢進させたりすることである。
アドレナリンにあって、ノルアドレナリンにない作用としては、β2を刺激を介してのグリコーゲン分解→血糖上昇作用である。
アドレナリン投射経路について
C1-3: アドレナリン作動性神経細胞核C1-3、CTX: 大脳皮質、H: 視床下部、HF: 海馬、LC: 青斑核、OB: 嗅球
C1:延髄の腹外側にありノルアドレナリン作動性神経細胞核A1に近接する。尾側の細胞群は、視床下部に上行性投射をし、循環器系や内分泌系の調節を行う。吻側の細胞群は、脊髄に下行性投射をし、交感神経の節前線維を形成する。
C2:延髄の背側にありノルアドレナリン作動性神経細胞核A2と一部重なる。C1、C2共に視床下部室傍核に上行性投射をし、循環器系や内分泌系の調節を行う。
C3:延髄の吻側正中線近傍に位置し、視床下部、青斑核などに上行性投射、脊髄に下降性投射を行う。
ストレスを感じると自律神経を介して、アドレナリンやノルアドレナリンが放出されます。アドレナリは肉体のストレスに対抗するために本来存在しているのです。短期間のストレスであれば、このアドレナリンやノルアドレナリンの働きにより、私たちの体はストレスに負けずに保たれます。しかし、過剰なストレスや長期間に及ぶストレス状況下では、アドレナリンやノルアドレナリンの過剰が続きます。しかし肉体への過剰なストレスは機械化された現代社会ではすでになくなってしまいました。残されたノルアドレナリンを出さざるを得ない精神的なストレスが続くと免疫が落ちすぎてherpesを増やし過ぎて癌や自己免疫疾患や原因不明のあらゆる病気になってしまいます。

「脳内ホルモン」といったものは存在しないのは何故か?「脳内の神経伝達物質」と「脳内にあるホルモン」とを機能が似ているので混同してしまっているからです。
「脳内神経伝達物質」とは何でしょうか?「ドーパミン、セロトニン、ノルアドレナリン、オキシトシン」という4つの脳内神経伝達物質を脳内ホルモンと説明しているのは間違いです。「脳内神経伝達物質」は神経細胞から他の細胞への情報伝達は、そのほとんどが化学物質により行われており、神経化学伝達物質とよばれアセチルコリン、セロトニン、ド-パミン、ノルアドレナリンがありこれらは脳内で精神現象をコントロールしています。
脳内と限定しない神経伝達物質(neurotransmitter)は、ニューロンで生産され,シナプスで放出されて,標的細胞に興奮または抑制の応答反応を起させる低分子の化学物質です。一つのニューロンは1種類の神経伝達物質しか出しません。また受容体も1種類の神経伝達物質しか受け取りません。他のニューロンからの信号によって細胞核内でつくられたあと、シナプス小胞という膜に包まれた状態で軸索に運ばれます。そして、シナプスの末端まで来るとシナプス小胞が膜と融合して神経伝達物質が放出されるのです。「脳内神経伝達物質」であるアセチルコリン,ノルアドレナリン,ドーパミン,セロトニンなどのアミン類以外にグルタミン酸,グリシン,γ-アミノ酪酸などのアミノ酸類も主要な神経伝達物質で,又サブスタンスP,エンケファリンなど,より低分子の神経ペプチドが神経伝達物質で,すでに 50種類以上があります。
ホルモンとは何でしょうか?ホルモンは, ① 特定の内分泌臓器の細胞でつくられ,② 血流で標的臓器や器官に運ばれて,③ ホルモン特異的標的臓器の細胞に作用して生命機能を維持するはたらきをもつ重要な情報伝達物質であり生理活性物質です。ホルモンには100種類以上がありますが、これらのホルモンの分泌が多すぎたり少なすぎたりすると、心身にさまざまな障害が起こってきます。
ホルモンの狭い意味は生体の外部や内部に起こった情報に対応し、体内において特定の器官で合成・分泌され、血液など体液を通して体内を循環し、特定の細胞でその効果を発揮する生理活性物質です。ホルモンが伝える情報は生体中の機能を発現させ、人体の恒常性を維持するなど、生物の正常な状態を支える重要な役割を果たします。ただし、ホルモンの作用については未だわかっていない事が多いのです。生理活性物質とは生命現象に生体内のさまざまな生理活動を調節したり、影響を与えたり、活性化したりする化学物質の総称で微量で生体機能の調節を行っている化合物です。①ビタミンや②補酵素、③ホルモン、④抗生物質、⑤神経伝達物質、⑥サイトカイン⑦ミネラル、⑧酵素、⑨インターフェロン⑩ プロスタグランジンなどが例として挙げられます。神経伝達物質 もホルモンも生理活性物質の一つです。
ホルモンとは何かをもっと詳しく勉強しましょう。私たちの体の中で、分泌物の排出を行う細胞が集合して組織を形成したつくりを「分泌腺」といいます。そして、分泌腺には、外分泌腺と内分泌腺の二つがあります。皮膚の汗腺や胃腸内の消化腺のように、特別な管を備えていて分泌物が体外へと出て行くのが「外分泌」です。ちなみに、胃腸内の空間は、体の内部のように思えますが、実際には外の空気とつながっていますから、体外です。一方、分泌物が血液中に排出されるのが「内分泌」です。そして、内分泌される分泌物をホルモンと呼びます。つまり、ホルモンは、内分泌腺から直接血中に排出され、血流を介して全身に送られ、必要なところでその作用を発揮する分子のことです。
ホルモンの発見と、どうしてホルモンと呼ばれるようになったのかの歴史をご紹介しましょう。
ホルモンと神経伝達物質の根本的な違いは「伝え方」が異なることです。脳の中のシナプスで神経細胞どうしが会話をするために使っているのは「神経伝達物質」です。その一方で、「ホルモン」という言葉には、何となく「体の中で分泌されている物質」というイメージがありますね。雰囲気だけ伝えるのに都合がよかったので「脳内神経伝達物質」という代わりに、「脳内ホルモン」という造語が生まれて広まってしまったのです。
神経伝達物質は素早く1対1で伝えるのです。神経伝達物質は、2つの細胞が接近した隙間、すなわちシナプスで分泌されるもので、いくつかの特徴があります。まず、分泌される量が非常に微量です。そのため、細胞から出た神経伝達物質は、すぐ近くまでしか届きません。拡散してすぐに消えてしまうので、遠くには伝わりません。また、情報の伝達様式は、1対1で、速いです。1つの細胞が出した神経伝達物質は、もう1つの細胞だけにしか届きません。比較的近くに第3、第4の細胞がいたとしても、それらには伝わりません。すぐ近くにしか届かないということは、速く伝わることにつながります。
ホルモンは少し遅く伝わるのですが、多くの対象に伝えることができます。一方のホルモンは、上述したように、内分泌腺から出てくるとすぐに血液の中に入ります。血管は全身に張り巡らされていますから、血流にのって、ホルモンは全身に届けられます。なお、このとき細胞から放出されるホルモンの量は、大量です。全身にくまなく届ける必要があるからです。そして、血流にのって遠くまで到達するにはそれなりの時間がかかりますから、スピードは遅い方です。
神経伝達物質とホルモンの違いは物質の違いではなく働き方に大きな違いがあるのです。
神経伝達物質、ホルモンという分類は、物質によって決まっているわけではなくその働き方である機能が全く違うのです。ドーパミンは、神経細胞に含まれる物質ですが、シナプスで極微量が分泌されて1対1の伝達に使われたときに「ドーパミンは神経伝達物質として働いた」と言います。しかし、まれですが、神経細胞に含まれるドーパミンが大量に放出され、すぐ血液に入って全身にまわり、遠くに離れたたくさんの細胞に作用することもあります。この場合には「ドーパミンはホルモンとして働いた」と言います。つまり、ドーパミンがどのように働いたかによって、神経伝達物質、ホルモンのどちらに属するかが変わるのです。だから、もし試験で「ドーパミンは神経伝達物質である」という文章の正誤を判別する問題が出たとすれば、これは正しくもあり誤りでもあり、判別不能の不適切問題になってしまいます。
アドレナリンやノルアドレナリンのストレスへの反応の仕方も異なります。その違いが出るのはストレスの大部分は脳で対抗します。ストレスを感じると自律神経を介して、アドレナリンやノルアドレナリンが放出されます。そして、ストレスに対処できるように体や脳を戦闘モードへと切り替えます。短期間のストレスであれば、このアドレナリンやノルアドレナリンの働きにより、私たちの体はストレスに負けずに保たれます。しかし、過剰なストレスや長期間に及ぶストレス状況下では、アドレナリンやノルアドレナリンの過剰が続きます。この状況が長期間続くと、防衛態勢が弱まったり免疫力が低下したりすることに繋がります。
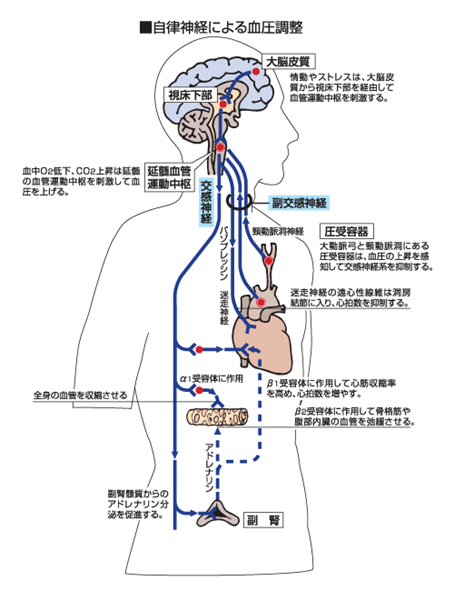
左図自律神経による血圧調整の経路図です。自律神経の交感神経の血圧上昇作用と副交感神経による血圧加工作用をによる血圧調整の模式図です。
大脳皮質に伝えられた情動やストレスは、上の図に示されたように大脳皮質から視床下部を経由して血管運動中枢を刺激して交感神経に伝えられ最後は交感神経が血圧を上げる経路を示しています。大脳皮質から視床下部を経由して延髄血管中枢と運動中枢を刺激して交感神経の興奮をもたらし血中のO2低下と、CO2上昇をもたらしその結果、血圧を上げます。
一方、これに対して大脳皮質に伝えられた情動やストレスは、上の図に示されたように大脳皮質から視床下部を経由して血管運動中枢を刺激してから副交感神経に伝えられ最後は副交感神経が血圧を下げる経路を示しています。副交感神経の興奮は心筋収縮力の減弱と心拍数の減少と末梢血管の拡張をもたらし血圧を下げることになります。
大脳皮質→視床下部→延髄血管運動中枢→パソブレッシン→迷走神経 迷走神経の遠心性線維は洞房結節に入り、心拍数を抑制する。
交感神経の受容体の1つであるα1受容体は、主に血管に分布しています。交感神経の興奮によりノルアドレナリンが分泌され、α1受容体に結合すると末梢血管が収縮し、末梢血管抵抗が増加して血流が減少します。これにより心臓の働きが活発になり、心拍出量が増加すると血圧が上がります。膏血薬の薬として用いられるα遮断薬はこのα1受容体を遮断することにより、交感神経刺激が末梢血管に伝わるのを抑制して降圧します。
β受容体は主に心筋に分布しています。ノルアドレナリンがβ受容体に結合すると、心拍出量が増加して血圧が上がります。β遮断薬はβ受容体を遮断することにより、交感神経刺激が心筋に伝わるのを抑制して降圧します。
大脳皮質→視床下部→延髄血管運動中枢→交感神経→α1受容体に作用→全身の血管を収縮させる
大脳皮質→視床下部→延髄血管運動中枢→交感神経→副腎皮質からのアドレナリン分泌を促進する。
大脳皮質→視床下部→延髄血管運動中枢→交感神経→副腎→アドレナリン→β1受容体に作用して心筋収縮率を高め、心拍数を増やす。
大脳皮質→視床下部→延髄血管運動中枢→交感神経→副腎皮質からのアドレナリン分泌→β2受容体に作用して骨格筋や腹部内蔵の血管を弛緩させる。
圧受容器 大動脈弓と頸動脈胴にある圧受容器は、血圧の上昇を完治して交感神経系を抑制する。
→頸動脈胴神経→副交感神経
自律神経系の化学伝達物質と受容体について解説します。
自律神経節と副交感神経終末は伝達物質としてアセチルコリン(Ach)を、交感神経終末はノルアドレナリン(Nor)を放出する。
伝達物質としてAchを放出する神経をコリン作動性神経線維、Norを放出する神経をアドレナリン作動性神経線維という。 Norはアドレナリン(Adr)とともに、副腎髄質からも放出される(副腎から放出されるカテコールアミンの約80%は Adrである)。
Achを結合する受容体をコリン作動性受容体という。
コリン作動性受容体にはムスカリン受容体(M)とニコチン受容体(N)がある。
M受容体は、M1、M2、M3のサブタイプに、N受容体は、NM、NNに分けられる。
Norを結合する受容体をアドレナリン作動性受容体という。
アドレナリン作動性受容体にはαとβ受容体がある。
α受容体は、α1、α2に、β受容体は、β1、β2、β3のサブタイプに分類される。
Norは、α1、α2、β1、β3受容体に結合し、活性化する(β2受容体には作用しない)。Adrは、α1、α2、β1、β2、β3受容体すべてに結合し、これらを活性化する。
シナプス伝達で述べたように、神経線維内の興奮伝播は電気的(活動電位による)に行われるが、シナプス間隙の興奮の伝播は化学的に行われる。すなわち、神経線維の終末に活動電位が到達すると、終末からそれぞれ特定の化学物質が放出される。
放出された化学物質はシナプス間隙を拡散して、次の神経細胞あるいは効果器官の細胞膜にある受容体に結合し、興奮(情報)を伝える。神経線維内の興奮の伝播を伝導 conduction というのに対し、シナプス間の興奮伝播を伝達 transmission とよんで区別している。
興奮の伝播を担う化学物質を化学伝達物質 chemical transmitter、伝達物質あるいは神経伝達物質 neurotransmitter とよぶ。
自律神経系の化学伝達物質は、アセチルコリン acetylcholine(Ach)とノルアドレナリン noradrenarine(Nor)(ノルエピネフリン norepinephrine)である。
交感神経、副交感神経神経節の伝達物質はともにAchである。神経終末の伝達物質は交感神経終末では Nor、副交感神経終末では Achである(図1)。
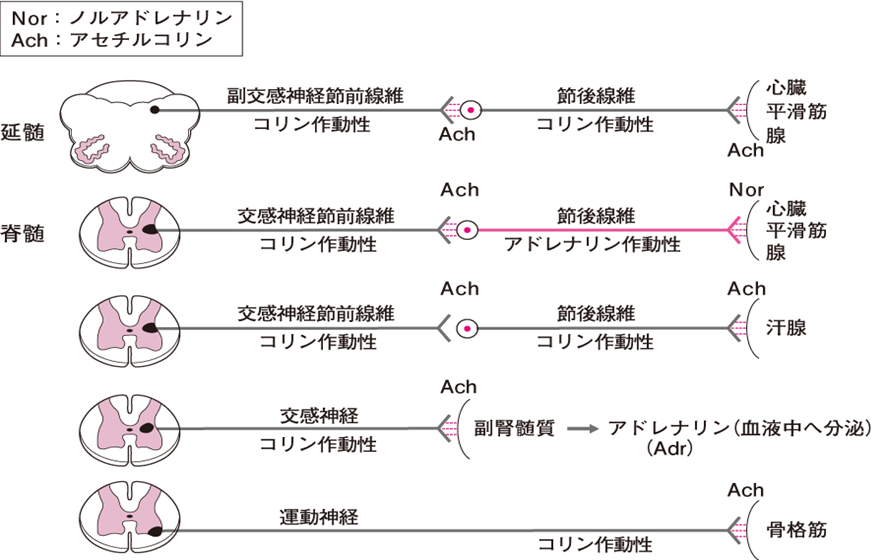
伝達物質の違いが情報の識別にとって重要である。Achを伝達物質とする神経をコリン作動性神経 cholinergic nerve とよび、Nor を伝達物質とする神経をアドレナリン作動性神経 adrenergic nerve とよぶ。コリン作動性、アドレナリン作動性神経という名称は機能を表すのに対し、交感神経、副交感神経という用語は、解剖学的用語である。
コリン作動性受容体
Achが結合する受容体をコリン作動性受容体 cholinergic receptor という。Achが結合できる受容体にはムスカリン受容体 muscarinic receptor とニコチン受容体 nicotinic receptor がある。
ムスカリン受容体
ベニテングダケという毒キノコに含まれる成分であるムスカリンに特異的に反応することをムスカリン様作用、その受容体をムスカリン受容体(M受容体)という。M受容体はGタンパク共役型である(受容体、細胞内情報伝達系と応答(1)参照)。M受容体は、薬物に対する親和性の違い等によりM1、M2、M3受容体の3種類のサブタイプに分類されている(表1)。

*1PI:イノシトールリン脂質
*2血管平滑筋細胞膜にはM3が分布しているので、Achが平滑筋に直接作用した場合、血管は収縮する。しかし、内皮細胞膜上にはM3受容体が分布 しているので、血管内腔からM3受容体を刺激した場合 NO合成促進が起こる。このNOを介して血管弛緩反応が生ずる。もし、血管損傷により内皮 細胞が剥がれたり、機能が失われることによってNOが合成されなくなると、血管は収縮に転ずる。
M受容体は、ムスカリン様作用の場である副交感神経効果器官に分布している。この他に、神経節や中枢神経にも多量に存在し、神経伝達に関与している。
M2受容体は主に心臓に分布し抑制的に働き、M3受容体は主に消化管平滑筋や腺に分布し、消化管活動を活発にするように働く。
ニコチン受容体
タバコの葉に含まれる成分であるニコチンに特異的に反応することをニコチン様作用とよび、その受容体をニコチン受容体(N受容体)という。N受容体は、イオンチャネル内蔵型であり(骨格筋収縮のメカニズム(1)参照)、Na+を通す。N受容体は、NNと NMに分けられている。
NN受容体は、自律神経節と中枢神経系に存在するタイプで、NM受容体は、運動神経によって支配される骨格筋に存在するタイプである(表1)。NM受容体は、骨格筋の収縮に関与する。
代表的なカテコールアミンにアドレナリン、ノルアドレナリン、イソプロテレノール、ドーパミンがある。アドレナリンは、副腎髄質ホルモンであり、高峰譲吉によって初めて単離・結晶化(1901年)されて命名された。アメリカでは、エピネフリン、ノルエピネフリン、日本薬局方(2006年改正)とヨーロッパでは、アドレナリン、ノルアドレナリンとよばれている。
アドレナリン作動性受容体
ノルアドレナリン(Nor)が結合する受容体をアドレナリン作動性受容体 adrenergic receptor という。
アドレナリン作動性受容体は、すべてGタンパク共役型であるアドレナリン作動性受容体は、α受容体とβ受容体に大別され、α受容体はさらにα1とα2の2種類、β受容体はβ1、β2、β3の3種類のサブタイプに分類されている。
アルキスト Ahlquist(1948年)は、血管平滑筋や心筋などに対する主に3つのカテコールアミン(ノルアドレナリンNor、アドレナリンAdr、イソプロテレノールIsp)の反応の強さの違いに基づいて、反応の強さがAdr>Nor>Ispの順である受容体をα受容体、Isp>Adr>Norの順である受容体をβ受容体と名付けた。
その後αとβの2種類だけでは説明できないことがみつかり、ついにα1とα2に、β1、β2、β3のサブタイプに分類されるに至った。
アドレナリン作動性受容体は、交感神経支配臓器の細胞膜上や交感神経終末に分布している(表1、表2)。
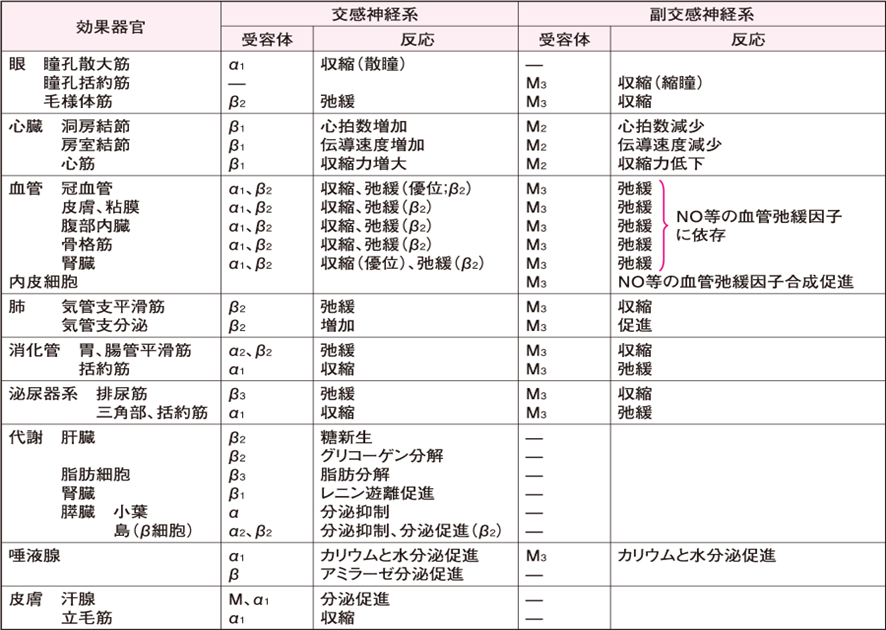
α1受容体は、主として血管平滑筋に存在し、血管の収縮に関与している。α2受容体は、主に交感神経終末に存在し、Norの過剰遊離を抑制するネガティブフィードバックをかける自己受容体である。
β1受容体は主に心臓の機能亢進に、β2受容体は血管や気管支平滑筋に分布し、それらの拡張作用に関与している。β3受容体(感受性はNor>Adr)は主に脂肪分解促進に関与している。最近、β3受容体を刺激する作用薬は体重減少をもたらす薬物として期待されている。
Nor、Adr、Ispは代表的なカテコールアミンである。このうち、Norはα1、α2、β1、β3受容体に結合し活性化するが、β2受容体には結合しないので平滑筋拡張作用を生じない。Adrは、α1、α2、β1、β2、β3すべての受容体に結合し活性化する。Ispはβ1、β2受容体に結合し活性化する。
今回は、自律神経系の機能について解説します。
多くの臓器はお互い拮抗的に作用する交感神経と副交感神経の二重支配を受けている。
交感神経は、闘争、興奮、逃げの体勢など、危機に直面したとき働く神経系といわれ、心拍数増加、心筋収縮力増大、呼吸数増加、散瞳、血圧上昇、血糖値上昇をもたらす。
副交感神経は、休息、消化活動時に働く神経といわれ、消化運動・吸収促進、心拍数減少、呼吸数低下、縮瞳などをもたらす。
自律神経系の機能
多くの臓器は、交感神経(アドレナリン作動性神経)と副交感神経(コリン作動性神経)の二重支配を受けている。交感神経(アドレナリン作動性神経)はNorを、副交感神経(コリン作動性神経)はAchを遊離し、それらが効果器の細胞膜上に存在する受容体に結合して、ほとんどの場合、拮抗する反応を引き起こすことにより機能調節を行っている。
交感神経系は闘争と逃走( fight flight )のときに働く神経ともいわれ、興奮、怒り、逃走するとき、心臓をどきどきさせたり(心拍数増加、心筋収縮力増大)、呼吸を速めたり、血糖値を上昇させたり、手足に冷や汗をかくなど、危機に対処できる体勢を準備する。
このとき、消化活動は抑制されている。エネルギー消費を高める方向に働く神経系でもある( leading to energy expenditure )。交感神経系はまた、身体的なストレスに曝されたときにもフル回転する。
一方、副交感神経系は休息と消化活動( resting and digesting )を行う神経、あるいは成長( leadin to growth )に向かうように働く神経ともいわれ、身体が睡眠時など安静状態にあるとき最も活発に活動している。
副交感神経の活動は、消化吸収を活発にし、心血管系は抑制され、心身を休めてエネルギーを蓄えるように働く。副交感神経が優位に働いているときは、血圧、心拍数、呼吸数は減少し、瞳孔は小さくなって網膜を保護し、水晶体は弛緩している。
ほとんどの場合で相反する反応をもたらす交感神経と副交感神経は、互いに絶妙なバランスを取り合って身体の状態を調節している。このような視点でそれぞれの反応(自律神経系の化学伝達物質と受容体参照)をイメージすると理解しやすい。
副腎髄質の分泌顆粒中には Adr が圧倒的に多い(AdrとNorの存在比は4:1)。交感神経活動が高まると交感神経節前線維からAchが遊離される。Achが副腎髄質のニコチン受容体に結合すると、Adrが血中に放出され、全身のアドレナリン作動性受容体に結合し、作用を発揮する。
交感神経系の血圧調節
交感神経活動亢進が血圧上昇をもたらす一連の流れを図1に模式化した。
図1交感神経系の血圧調節
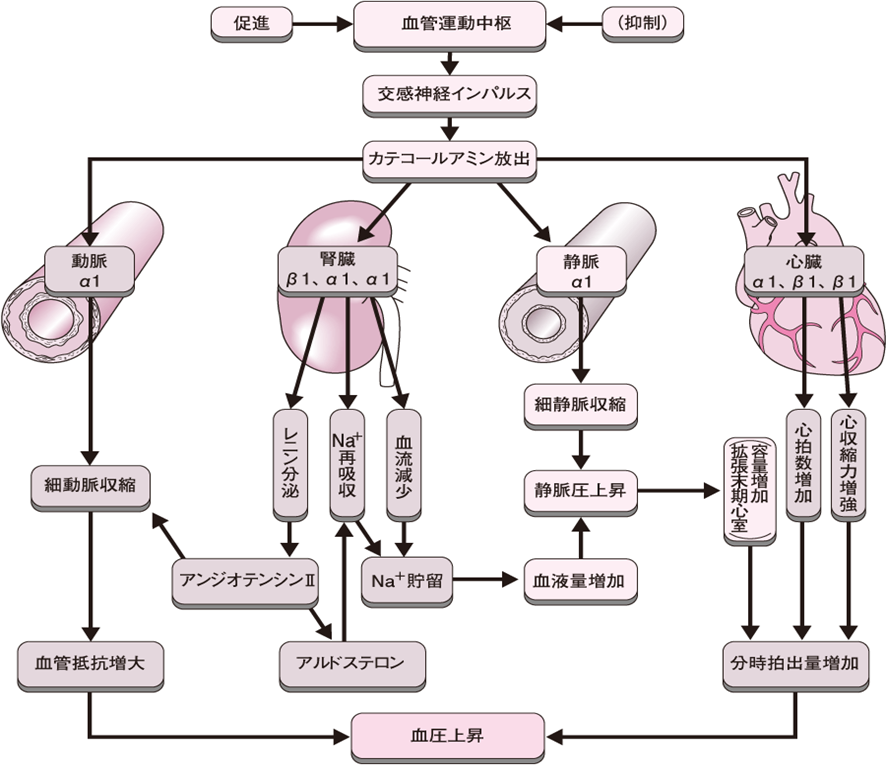
血管運動中枢(延髄にある)から交感神経にインパルスが送られてくると、神経終末からは Nor が放出される。
Norは、①細動脈のα1受容体を活性化し、細動脈を収縮させる。②静脈のα1受容体を活性化し、細静脈を収縮させる。③心臓のβ1受容体を活性化し、心拍数増加、心筋収縮力増大をもたらす。④腎臓のα1とβ1受容体を活性化する。腎臓のα1受容体の活性化は、腎動脈収縮、腎血流減少をもたらす。
β1受容体の活性化は、昇圧性液性因子レニンの分泌を促進し、昇圧物質アンジオテンシンⅡの生成を促進する。アンジオテンシンⅡは、それ自体強力な血管収縮作用をもつと同時にアルドステロンの分泌を促進する。
アルドステロンは、Na+の再吸収を促進し、Na+貯留をもたらす。Na+の貯留は体液量増加をもたらし、これは静脈還流量増加、分時拍出量増大をもたらし、これが血圧を上昇させる。
自律神経失調症(自律神経緊張異常症、自律神経不安定症)とは、さまざまな原因により交感神経と副交感神経による調節のバランスが崩れた状態をいう。思春期から40代の間に好発し、男性より女性に多い。症状は頭痛、めまい、疲労感、不眠、食欲不振、便秘など多彩である。
交感神経は癌の増殖を高めます。ストレスがかかると癌になる経路は「ストレス↑」→「交感神経↑」→「免疫↓」→「herpes↑」→「がん↑」となります。
一方、「副交感神経」が「がん」の増殖を低下させます。ストレスがなくなりリラックスすると癌が減る経路は「リラックス↑」→「副交感神経↑」→「免疫↑」→「herpes↓」→「がん↓」となります。
「自律神経」と「免疫」の関係をまとめましょう。「自律神経」と「免疫チェックポイント分子」と「サイトカイン」の三つとは何であり、それらの作用の関係について説明します。「免疫チェックポイント分子であるPD-1、PD-L1およびFOXP3」は免疫のブレーキ機構であり、免疫を抑制する方向に働きます。また、「サイトカイン」の「IFN-γ」というタンパク質は「免疫」のアクセル的な役割を担い、「がん細胞」などの増殖を抑制します。
自律神経の「交感神経」は免疫阻害分子である「免疫チェックポイント分子」の発現を増やし、逆に「副交感神経」は減らします。また、「交感神経」は「サイトカイン」の発現を減らし、逆に「副交感神経」は増やします。つまり、「交感神経」は「免疫」を抑制し、「副交感神経」は「免疫」を活性化するのです。
図式としては、「交感神経↑」→「免疫↓」となります。一方、交感神経↑」→「免疫↑」の関係となるのでストレスが加わると免疫が下がり癌を作るherpesウイルスが増えるのでストレスを減らす生き方が何よりも重要です。
マスター転写因子であるFOXP3タンパク質とは何でしょうか?FOXタンパク質はフォークヘッドボックスタンパク質( forkhead box protein)の略語で細胞の成長、増殖、分化、そして長寿に関係する遺伝子の発現調節に重要な役割を果たす、転写因子のファミリーである。 FOXP3( forkhead box protein3)は、Scurfin(スカ―フィン)とも呼ばれるマスター転写因子です。マスター転写因子とは何でしょうか?細胞分化に伴ってある特定の転写因子が遺伝子発現制御領域に結合することで、その細胞種に特有の遺伝子セットの発現がオンになります。そのような最初のスイッチとして機能する転写因子をマスター転写因子と呼びます。Foxp3 を発現した制御性T細胞であるTregは特異的にそのマスター転写因子Foxp3を発現しています。制御性T細胞とは何でしょうか?英語でregulatory T cell略して Treg、Tレグ細胞、Tレグ、調節性T細胞となります。免疫応答の抑制的制御や免疫寛容を司るT細胞の一種です。
FOXタンパク質ファミリーのメンバーであるFOXP3( forkhead box protein3)は、制御性T細胞の発達と機能における制御経路のマスターレギュレーターとして機能しています。タンパク質ファミリーとは、進化上の共通祖先に由来すると推定されるタンパク質をまとめたグループである。制御性T細胞は一般的に免疫応答を低下させます。
CTLA-4 は転写因子である Foxp3 を発現した制御性T細胞の働きに必須です。免疫系に内在する転写因子であるFoxp3を発現するCD4制御性T細胞(Treg)は、自己免疫寛容と免疫恒常性の維持に必須です。
CTLA-4は細胞傷害性Tリンパ球抗原4であり英語で cytotoxic T-lymphocyte-associated protein 4で略してCTLA-4となります。CTLA-4は免疫チェックポイント・タンパク質である。CD分類による別名はCD152です。免疫チェックポイント蛋白質分子は、免疫恒常性を保つために自己に対する免疫応答を抑制するとともに、過剰な免疫反応を抑制する分子群と言われていますが実はherpes感染細胞を殺さないように進化した免疫の極めて重要な働きです。何故ならば人間の免疫はherpesと戦っても絶対に勝てないことつまり殺し切れないどころか自分の細胞が減るばかりで新たなる細胞機能不全症を招くだけとなり新たなる病気を生み出すことになることに免疫が気づいてしまったからです。本来、T細胞の過剰な活性化を抑制するとともに、自己の細胞に感染したherpesを攻撃しないために存在していますが、発がん過程では、がん細胞が免疫系からの攻撃を回避し増殖するために利用されているわけではなくherpesが遺伝子を突然変異させた癌細胞を殺しても癌は治すことができませんよというアドバイスなのです。ところが免疫チェックポイント分子阻害薬であるオプジーボの副作用があらゆる薬剤の中で圧倒的な悪性度を示しているのです。
免疫チェックポイント分子であるCTLA-4はT細胞の表面に発現します。この細胞傷害性Tリンパ球抗原4であるCTLA-4蛋白は抗原提示細胞の表面に存在するCD80またはCD86に結合すると、免疫系の働きを停止させるのですが、Tregは常にCTLA-4を高発現しています。Treg とは何でしょうか?regulatory Tcellの略語で日本語で制御性T細胞と訳し英語の略語が Tregです。CD4+ヘルパーT細胞の中でも転写因子であるforkhead box P3(Foxp3)の発現する、免疫学的自己寛容と免疫学的恒常性の維持に寄与する制御性T細胞(Treg)とは、免疫抑制細胞の一つで、健常人の末梢血にあるCD4+T細胞のうち個人差はありますが概ね5%程度含まれています。 主に免疫が自分の体を誤って攻撃してしまう自己免疫疾患の発症を防ぐために、自己に対する免疫応答を抑制(免疫寛容)する役割を持つ細胞として研究が進められてきました。TregはCD25とCD4を細胞表面に発現しているので「CD25+CD4+Treg」と表記し「制御性T細胞」と日本語で書き英語でTregとなります。制御性T細胞(Treg)とは、免疫抑制細胞の一つで、健常人の末梢血にあるCD4+T細胞(ヘルパーT細胞)のうち個人差はありますが概ね5%程度含まれています。 主に免疫が自分の体を誤って攻撃してしまう自己免疫疾患の発症を防ぐために、自己に対する免疫応答を抑制(免疫寛容)する役割を持つ細胞とされていますが大間違いです。この世には自己免疫疾患は存在しないからです。従って自己に対する免疫応答を抑制(免疫寛容)する役割を持つ細胞がTregとされていますが自己に対する免疫応答を抑制(免疫寛容)するのではなくアレルギーを起こす化学物質に対してのみ免疫寛容があるのです。
制御性T細胞(Treg)とは制御性、自己免疫病、アレルギーなどの過剰な免疫応答を抑制している細胞群ですと言われますがアレルギーだけに対してだけは制御性T細胞(Treg)が働きます。Tregを減らすことで腫瘍・癌に対する免疫応答を高めるのではなくherpes感染細胞のみに対して免疫応答を高めることができます。Tregを減らすことで移植の際の免疫応答を抑制することができるのは他人の臓器はMHC‐1が全く異なるからですから次元の異なる話になるからです。Tregは特異的に転写因子Foxp3を発現しています。更に、Foxp3がCTLA4の発現をもコントロールしていることが知られています。
CTLA4による免疫抑制のメカニズムが明らかになることによって、CTLA4を標的とした自己免疫病、悪性腫瘍に対する治療法の開発・改良が期待できますと言われますが自己免疫病も、悪性腫瘍もherpesが原因であることを何一つ知らない人たちの研究は時間とお金と労力の無駄使いだけに終わりますのでそんな研究は止めるべきです。
一般に深部痛覚は鈍い痛みで,皮膚痛覚に比べて局在性に乏しい。局在性に乏しいという意味は何処に痛みがあるかを特定できにくいという意味です。求心性神経線維には種類があり,伝導速度の早い順にⅠ群,Ⅱ群,Ⅲ群,Ⅳ群線維(あるいは順に A α,A β,A δ,C 線維ともいう)に分類されます。有髄線維のうち最も細いものをAδ線維、無髄神経をC線維と呼ぶ。C-線維には感覚神経(求心性神経)と交感神経節後線維が含まれる。感覚性のAδ線維終末には痛みおよび冷感覚情報を伝える感覚受容器(それぞれ侵害受容器、冷受容器)がある。感覚性のC線維は痛み感覚、痒み感覚、性快感を起こすような(sensual)触感覚、温感覚を伝えている。性的な触感覚の快感を伝えるのも感覚性のC線維なのです。その終末は特別な小体構造を造らない自由神経終末であり、感覚受容器となっているのです。
3)内臓痛覚
消化管を切断したり電気凝固しても痛覚は生じない。内臓痛覚は,内臓平滑筋が痙縮を起こしたり強く収縮したとき(能動的収縮),急激に強く伸展された場合(受動的伸展),またその栄養血管が虚血(循環不全)を起こしたときに生じる。肺にも刺激性の気体や塵粒子などによって興奮する侵害受容器がある。内臓痛覚の受容器も自由神経終末で,求心性線維にはⅢ,Ⅳ群(Aδ,C)線維が混在する。求心路は自律神経中にあり,頸部は迷走神経(副交感神経),胸・腹部は内臓神経(交感神経),骨盤部は骨盤神経(副交感神経)をそれぞれ走行する。内臓痛覚も深部痛覚同様,局在性に乏しい鈍い痛みで,周囲に放散する。胆石や尿管結石,虫垂炎の痛みなど,内臓痛覚を伴う疾患は多い。
痛覚の上行性伝導路
皮膚及び痛覚線維は脊髄に入ると温度感覚と共通の外側脊髄視床路を上行するが,顔面の痛覚は三叉神経から橋に入る。痛覚の上行路は他の体性感覚と同様,脊髄内で1回ニューロンを交代した後,反対側に移行して上行し,視床で中継され,対側の大脳皮質に投射する。皮膚痛覚は中心後回の大脳皮質一次体性感覚野の3,2,そして1野に投射する(3野には皮膚感覚,2野には深部感覚,1野には両者が混在)。
内臓からの感覚神経は内臓支配の自律神経を通って脊髄に入る。その後体性神経系と同じく脊髄視床路を上行し,大脳皮質でも体性感覚と同じ中心後回に投射する。
痛みを感知する受容器と受容体 痛み刺激には、刃物で切るとか針を刺すような物理的(英語では mechanicalなので機械的と訳される)刺激や 43度以上の熱刺激だけでなく、生体内外に存在している化学物質(高張食塩水、水素イオン、アデノシン三リン酸 ; A T Pなど)、生体内で産生される化学物質(ブラジキニン ; B K他)なども含まれる。痛み刺激は侵害刺激と呼ばれるように、生体に害を及ぼすような刺激である。これら痛み刺激を感知する侵害受容器には複数種類あり、通常は特異的な刺激に対して反応する。例えば刃物で切るとか針を刺すなどの刺激に対しては高閾値機械受容器、熱刺激に対しては熱受容器という具合である。ところが機械的・熱・化学的刺激のいずれにも反応する受容器もあり、ポリモーダル受容器と呼ばれている。この受容器は皮膚だけでなく、内臓や運動器など、全身に広く分布している。また、侵害刺激とはならない非侵害レベルの機械刺激にも反応する。図 3はポリモーダル受容器線維の機械的刺激に対する反応を示したグラフである。矢印の位置が痛み閾値であるので、痛み閾値以下から反応していることが分かる。その他ポリモーダル受容器は、炎症病態時などの組織変化に対して受容器の興奮性が変化すること(後述)もあり、痛みの受容器として特に重要である。
図 3 ポリモーダル受容器の機械刺激に対する反応 縦軸はイヌ内蔵ポリモーダル受容器線維の活動量、横 軸は機械刺激の刺激量を対数で示している。矢印はヒト の機械刺激に対する閾値を示す。ポリモーダル受容器は 痛み閾値以下の機械刺激にも反応する。(文献 3)
図 4 自由神経終末の模式図 自由神経終末部は、有髄線維でも無髄線維でも軸索がむき出しになった部分である。
これらの侵害受容器は、メルケル触盤やパチニー小体などの触圧(低閾値機械)受容器のように特徴ある形を持った受容器とは違い、特定の形を持たないので自由神経終末と呼ばれる。有髄神経と無髄神経の違いは髄鞘の有無であるが、どちらもシュワン細胞で覆われている。自由神経終末は、このシュワン細胞に覆われている軸索(すなわち神経細胞の細胞膜)部分が先端でむき出しになった状態で存在する (図 4)。細胞膜は細胞内外を隔てる境界であり、物質(主にイオン)が細胞内外を移動するためのドアをたくさん持っている。このドアは受容体もしくはチャネルと呼ばれ、さまざまな構造をしたたんぱく質である。さまざまな生体の変化に相応して、特異的な受容体が閉じたり開いたりすることで細胞内外にイオンの流出入りが生じる。つまり刺激に応じて受容器が興奮するのは、刺激が細胞膜に存在している受容体に作用することで細胞内外のイオン交換が生じ、細胞に電位変化が生じて活動電位が発生することである。受容体はそれぞれ特殊な構造を持ち、その構造の違いにより働きも違う。近年の分子生物学の進歩から、これら受容体のたんぱく構造が徐々に明らかにされてきており、熱刺激に特異的に作用する受容体(例えばバニロイド受容体 ; T R P V1)、特異的な化学物質に作用する受容体(例えば B Kが作用するのは B K受容体と呼ばれる)などが明らかになってきた。機械刺激に反応する受容体は、まだ同定されていないがイオンチャネル型の受容体であろうことが知られている。したがって熱受容器とは、むき出しになった軸索末端部分、いわゆる細胞膜に T R P V1受容体が存在し、ポリモーダル受容器と呼ばれる神経の細胞膜には T R P V1受容体だけでなく、B K受容体や機械刺激に反応する受容体などが存在していると考えられている(図 5)。
図 5 自由神経終末部の拡大模式図 A)~ C)は各受容器の末梢側の神経終末部分を示している。軸索のむき出し部は、すなわち、神経細胞膜であり、その膜上にそれぞれ特異的な受容体が存在している。ポリモーダル受容器ではその膜上に複数の種類の受容体が存在していると考えられている。
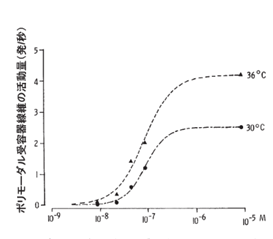
図 6 ポリモーダル受容器のブラジキニン(BK)に対する反応 縦軸はイヌ内蔵ポリモーダル受容器線維の 1 秒間の活動量、横軸はブラジキニン溶液の濃度を示す。同じ濃度のブラジキニンでも溶液の温度が高いと反応性が増大する。
ポリモーダル受容器の反応特性 ポリモーダル受容器は複数の刺激に反応することをすでに述べたが、その環境によって反応性が変化するという特徴がある。例えばイヌの内臓ポリモーダル受容器神経を実験しやすいように生体外へ取り出し、生体内と似たような環境下において用いる(in virtoという)実験で、BKに対するポリモーダル受容器線維の反応を調べたところ、与えた B K溶液の濃度が同じでも B K溶液の温度が高いだけでその反応性が増大した(図 6)。また、温度刺激を侵害熱刺激まで加えた後の同じ熱刺激に対する反応は、先の熱刺激に対する反応より大きいだけでなく、侵害域に達していない温度の刺激にも反応するようになる(図 7)。これは日焼けの経験を思い出してみるとよい。すなわち、日焼け後の入浴では、通常気持ちよく入れる温度の湯には熱くて入れない状態を反映している。その他プロスタグランディンやセロトニンなど疼痛感作物質投与後の B K反応も投与前の反応より増大するという報告などもあり、ポリモーダル受容器は組織の変化に影響され、炎症など臨床的な痛みに大きく関与している。なお、このような修飾作用は先の受容体の構造や受容体の機能を解明する実験結果から説明をつけることができそうである。例えば TRPV1受容体の温度閾値は通常は 43度であるが、BKが BK受容体に作用すると、TRPV1受容体がリン酸化され活性化温度閾値は体温以下(32度)にまで低下することが明らかになっている。
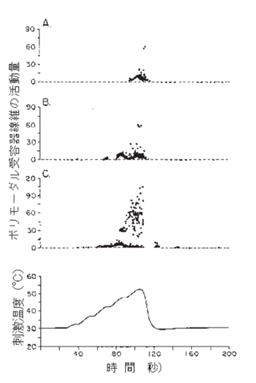
図 7 熱刺激に対するポリモーダル受容器の反応 上段 3つの縦軸はポリモーダル受容器線維の活動量、横軸は時間。最下段グラフの縦軸は温度。熱刺激を下段のように加えたところ、ポリモーダル受容器線維は最上段のような反応を示したが、同じ刺激を繰り返すと、3回目(中段)、5回目(下段)のように反応閾値温度が低下し、同じ温度刺激では反応性が増大した。
炎症とは何でしょうか? 怪我をした時など損傷時には、痛みがあり、赤く腫れ、熱っぽい状態が観察される 。これら発熱、発赤、疼痛、腫脹は、炎症の 4徴候と呼ばれているが、生体に何らかの刺激を起こす物質が作用したときに生体が示す生体防御反応のひとつであり、損傷した組織を治癒していく過程の初期状態である(図 8)。損傷した組織からは、Kイオンや ATPが、血管からは BKが放出される。これらは発痛物質である。細胞膜からは、ロイコトリエンやプロスタグランジン(PG)が産生される 。これらは、B Kによる痛みを増強する作用と血管を拡張する作用がある。血管 (細動脈 )が拡張すると血流が増大するため、赤い色素を持つヘモグロビンが増加し、皮膚は赤く見える。また血管(細静脈)の透過性が亢進し、血中から白血球やマクロファージなどが放出される。これらは、損傷された組織の残骸など生体にとって不要となったものを貪食する作用をもつ。これらが血管外へ放出されることで、外からは腫れて見える。血管が拡張し血流が増えることから、発熱がもたらされる。組織温の上昇は先に述べたようにポリモーダル受容器の活動性をさらに増強する他、産生される炎症性物質による刺激によってもポリモーダル受容器の興奮性が増す。このように炎症時には、損傷や発痛物質が痛み刺激となってポリモーダル受容器線維を中心とする痛み神経を興奮させるが、神経は脊髄側だけではなく組織側にも複数の神経伝達物質(サブスタンス P、カルシトニン遺伝子関連ペプチドなど)を放出する。これらの物質もまた血管を拡張させたり、血管の透過性を亢進させるので、血管から白血球などが放出されやすくなり、局所性の炎症反応を引き起こす。この炎症は神経性に生じるので神経性炎症あるいは軸索反射と呼ばれている(図 9)。軸索反射とは皮膚に引っかき傷をつけるとその後が赤く膨れて見える現象からよく説明されているが、実際のところ神経の興奮による神経伝達物質の放出が引き起こしていた反応である。神経末端から放出されるペプチドはまた線維芽細胞や内臓平滑筋の活動を調節することも知られており、損傷組織を修復するための大事な生体防御反応の担い手である。現在の日本の医学的治療では、この反応を消炎鎮痛剤などの薬物の使用によって抑える場合が多い。非ステロイド性消炎鎮痛剤は P G合成に必要な酵素を阻害することで P G産生を抑える働きを持っている。一方、P Tが実施している温熱療法や徒手療法などは鍼療法と同様にむしろ炎症反応を円滑に進め治癒を促進させていると考えられる。そのため治療方法の適用については慎重に評価して実施することが大切で、間違えると逆に症状を悪化させる結果を招くことになる。
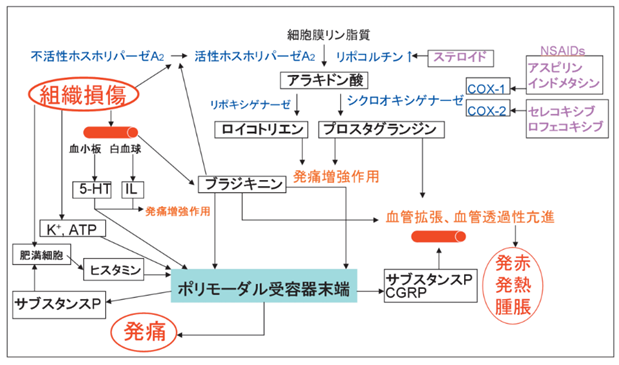
図 8 組織損傷により生じる炎症第 1期の生体反応
組織損傷により図のような炎症メディエーターがポリモーダル受容器を刺激する。ポリモーダル受容器は中枢に情報を伝えるだけでなく末梢性にサブスタンス Pやカルシトニン遺伝子関連ペプチド(C G R P)などを放出し、これらがまた炎症反応に関与する。
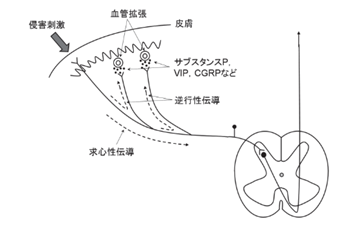
図 9 軸索反射
侵害刺激により情報を求心性に伝達する一方で、軸索の他の分枝に逆行性に興奮が伝わり、軸索の終末部からサブスタンス Pやカルシトニン遺伝子関連ペプチド(CGRP)、血管作動性腸管ペプチド(VIP)などが放出される。これらは付近の血管に作用し、血管拡張や血管透過性亢進を引き起こす。
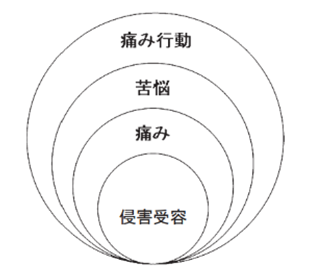
図 10 痛みの四重円理論
末梢神経からの痛覚刺激は中枢神経系で痛みとして認知されるが、痛み行動は感覚だけでなく、不安・抑うつなど心理・社会的因子の影響も含んで引き起こされる。
痛みの影響はどこまで及ぶか? さて、痛み刺激は受容体で受容され大脳まで伝えられること、炎症反応と深い関係があること、末梢組織にも直接的に影響が及ぶことなどについて述べてきたが、最初に述べたように、痛みは全身の筋緊張や身体バランス、精神面や自律神経系や情動系とも密接に関係している。 痛みの定義は、1994年の国際疼痛学会の痛みの用語委員会で「痛みは不快な感覚および情動体験である。これには損傷を伴うものと、損傷を伴ったような言葉で表現されるものがある。」とされたが、痛みの中枢経路や自分たちの実経験からも理解できるものである。 また Loeserの提唱した痛みの 4重円理論は、痛みは感覚性、情動性の体験であることを端的に示している(図 10)。すなわち知覚としての痛みが苦痛体験となり、その反応として痛み行動が現れる。この知覚としての痛みや苦痛は個人の感覚や体験に基づくものであり、医療者は反応として現れている痛み行動から対象者の痛みを推測することになる。苦痛は情動的反応であり、心理因子の影響の程度で大きく変化するので、これらに伴って痛み行動も変わってくる。対象者が「自分が痛みで苦しんでいることを認めてもらえない」と思っている場合は、認めてもらいたいがためにより強い「痛み行動」を示すし、その逆もあるのである。したがって、臨床で傷が癒えてもなお「痛い」と訴える患者に対して「痛いのはおかしい」とか「精神的なものだ」と片付けることは避けなければならない。我々医療者の安易な一言が「私の痛みを誰も理解してくれない」という不満をさらに増強させ、「痛み」の持続につながる可能性がある。医療者として発してはならない一言であることを覚えておいていただきたい。
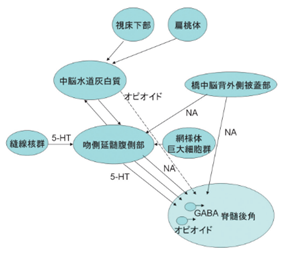
図 11 疼痛の下行性抑制系と脊髄内の抑制系
中脳、橋、延髄の一部は特に鎮痛系に関与している。 主に延髄からはセロトニン (5- H T)が、橋からはノルア ドレナリン(N A)が、脊髄内ではオピオイド類が鎮痛に 重要な伝達物質となっている。
痛みの抑制系
中脳水道灰白質、巨大細胞網様体、大縫線核などを電気刺激すると脊髄後角における痛みの入力を抑制することから、これらが下行性疼痛抑制系として大きく関わっていることが知られている(図 11)。中脳水道灰白質へは、視床下部、扁桃体、脳幹楔形核、橋延髄網様体、青斑核などからの入力があり、これらの部位も重要である。中脳水道灰白質の細胞体にはβ -エンドルフィン、ダイノルフィン、エンケファリンなどの内因性オピオイドペプチドが含有されている。吻側延髄腹側部もまた重要な部位であり、大縫線核のセロトニン神経からの入力を受けている他、橋中脳背外側被蓋部からのノルアドレナリン神経の入力も受けている。求心路である脊髄網様体路は延髄の巨大細胞群に投射しており、ここに届いた痛みの信号が吻側延髄腹側部の鎮痛系を賦活化し、主に脊髄背側索を介して脊髄後角表層と V層で痛みの抑制に関与する。セロトニンやノルアドレナリンはオピオイドペプチドとともに鎮痛に関わる神経伝達物質である。
②ポリモーダル受容器
皮膚のみならず骨格筋,関節,内臓諸器官と広く全身に分布している.
非侵害刺激から侵害刺激まで広い範囲で刺激強度に応じて反応する.
侵害刺激を繰り返し与えると反応性が増大し閾値の低下がみられる.
刺激中止後の後発射が長時間持続する.
Herpesが作った癌細胞がどのようにふえていくのか?
免疫を抑制すればするほどHerpesが作った癌細胞が無限に増えてしまうのです。ですから癌を撲滅するにはロイアル・レイモンド・ライフ博士が証明したように原因である「癌ウイルスであるherpesウイルス」を殺せばあらゆる癌が完治できたのです。正常細胞であれ既に癌化した癌細胞の遺伝子を更に多くの癌関連遺伝子を突然変異を起こせば起こすほど増えた癌細胞は加速度的に増えて行くのです。
最初期の一個の癌細胞がどのようにして癌細胞の集団になって組織に拡大していく様子を説明しましょう。ストレスが強い免疫が低下した人には正常な細胞にherpesが感染しやすくなります。何十個~何百個の正常細胞に感染して細胞の遺伝子のゲノムに潜伏感染して隠れている時に、免疫が弱まった時に細胞が分裂するときに細胞の機構を利用してherpesも分裂してビリオンを産生しますが免疫が強い時には細胞が分裂してもヘルペスは分裂することは無いのです。免疫が強ければビリオンを増やして増えたビリオンが細胞外に出て近隣の別の正常な細胞には感染しようとしてもできないからです。つまり活性化しないのです。何故ならば細胞外には免疫細胞がヘルペスウイルスを殺そうとして待ち構えているからです。herpesが最も安全な場所は細胞内でしかも核の中の遺伝子なのです。何故ならば細胞の中に隠れている限り免疫細胞や抗体によって殺されることがないことを4億年前にうまれたヘルペスウイルスは知っているからです。
免疫が強い限りはherpesウイルスは細胞の核に隠れて増殖もしないでビリオンも増やすこともしないで細胞外にも出ることもないので極めて平和的なおとなしいウイルスなのですがストレスが長くかかり続けたり間違った医療の免疫を抑える治すことが出来ないステロイドホルモン(糖質コルチコイド)を医者に長期に用いたりされると細胞に隠れて牙をむきだして全ての細胞に感染しまくってあらゆる病気の原因を作ってしまうのです。だからこそherpesは免疫を抑えない限りは至っておとなしすぎるくらいのウイルスなのですが免疫の動きを他のどのウイルスよりも感知して天使が悪魔になってしまうのです。人の弱みに付け込む天才ウイルスなのです。人間社会の現代の医者のような存在ですね。アッハハッは!!!
免疫が落ちるまで増殖と他の細胞に感染するのを遠慮してきたherpesが潜伏感染に飽きて免疫低下に際して本格的にherpesが細胞が一回分裂するたびごとに分裂し始めますが一個のherpesは分裂するというよりも子供であるビリオンを細胞の一回分裂するたびごとに100~1000個と言われる子供を産みます。この子供たちは細胞外に出て数多くの他の細胞に感染するか細胞が分裂して新に生れたもう一個の細胞にも数多くのヘルペスが感染すると同時に残りの元の細胞が死なない限りは再び新たに大量のherpesが感染してしまいます。免疫の落ち度合いが大きければ多いほどherpesの子供のビリオンの数は増えるのです。herpesの子供のビリオンの数が増えれば増えるほどこの世に存在しない自己免疫疾患を始め原因不明な難病や長い長い時間がかかって最後は癌も増えるのです。だからこそ免疫を抑える薬はあらゆる病気を作ってしまうherpesが増えるから絶対使うなと忠告するのです。しかし医者もおいしい飯を食うためには病気を新たにドンドン製造していかないので免疫で患者自身が治してしまうと飯の食い上げとなってしまうので現代の世界中の医者たちは病気つくりの名人になる人の殺し方や苦しめ方を医薬業界と力を合わせて頑張っているのです。国民皆保険は病気を治して初めて医者も報酬をもらうべき法律に変えるべきです。
免疫が落ちてherpesが細胞が二つに分裂する時に細胞の染色体がむき出しになるとその染色体に組み込んでいた自分のゲノムを取り出してかつ細胞がDNAをむき出しにしてゲノムを複製するメカニズムや酵素を上手に利用してチャッカリ自分自身のDNAや自分の子供たちを作るのに必要な蛋白も大量に複製してビリオンを大量に創りだすのです。子のビリオンは分裂して二個になった細胞に感染してふたたび新しい二つの細胞の遺伝子に自分の遺伝子を組み込んでいつの間にか細胞の癌関連遺伝子を癌化させてしまうのです。時間をかけて一個の癌細胞が誕生となるのです。癌の特色は一言でいうと「増殖」です。最初期の一個のherpes性癌が二個、四個、八個と増殖していくと少しずつ癌細胞の塊になっていきます。しかもヘルペスウイルスは一個だけの細胞だけに感染するわけは無いので癌細胞が他の部位にも生まれあちこちに癌細胞の塊になっていきます。これらの小さな癌細胞の塊の内部は低酸素状態になり癌細胞の老廃物もたまります。この様に癌細胞の集団は存在するのですが40兆個の正常な細胞の中のほんのわずかしか癌細胞は存在しない上に小さいがん組織としても決して生長が保証されているわけではないので何年間もこのような段階でとどまっているのでしょう、栄養不足と低酸素状態のために退縮してしまうこともあります。ところがこのような細胞集団の中に塊の周りに近くの血管をおびき寄せる能力を発揮しだすとその血管から毛細血管をつくらせて新しく「毛細血管新生」を作らせるようになるのです。
「毛細血管新生」はどのようにして生まれるのでしょうか?まずこのような癌細胞から「血管内皮増殖因子」(vascular endothelial growth factor略してVEGF)が出されます。このVEGFの刺激を受けたおびき寄せられた血管の内皮細胞は周りの結合組織をマトリックス・メタロ・プロテアーゼ(matrix metallo protease略してMMP)というタンパク質分解酵素(protease)で溶かしながら血管は「癌細胞塊」に接近するのです。
上皮組織の癌が上皮から内部に侵入できるのはどのようにするのでしょうか?上皮組織の癌が上皮から内部に侵入するには上皮の基底層と言う障壁を通過しなければならない。癌細胞は基底層を溶かすことが出来るタンパク質分解酵素(protease)を誘導できるのです。例えばproteaseのひとつであるプラスミノーゲン・アクチベータはプラスミンの前駆体であるプラスミノーゲンを分解して活性型のプラスミンを作るとプラスミンは基底層を溶かしてしまうのです。さらにタンパク質分解酵素(protease)であるプラスミンは別のプロテアーゼであるマトリックス・メタロ・プロテアーゼ(matrix metallo protease略してMMP)も活性化できるのです。
癌の浸潤はどのようにして起こるのでしょうか?癌細胞の集団から一部の細胞が塊から離脱して内部の組織に侵入するのが浸潤です。つまり癌細胞のまとまりが緩くなるのは癌細胞を結合させている「細胞接着」が弱まって癌集団から一部の離脱してしまうのは「細胞接着」の問題で、胃がんや乳癌では細胞接着分子のひとつであるE-カドヘリンの異常が起こっています。別の一因は細胞のアクチンの運動性を調節する因子であるRhoCと言う酵素の異常がメラノーマや胃がんや乳癌に見られます。
転移はどのようにして生まれるのでしょうか?「転移」では癌細胞が血管やリンパ管にはいり別の場所に定着してそこで増殖します。この転移の始まりは「血管新生」によって癌組織の周りに集まった血管が最初の転移の入り口です。血管やリンパ管の「基底層」を破ってこれらの管の中に侵入して血液やリンパ液の中で生き残ります。一部の細胞はリンパ管を破ることは無いのですが血管を破って血管外に侵出してしまいどこか別の場所で足場を得て転移します。勿論これらのステップを乗り越えられる癌細胞は元の組織から離脱した癌細胞のごく一部だけです。この様にして転移が起こり癌細胞が定着する場所は脈関係のルートと関係が深く「リンパ管」にリンパ管が集まるリンパ節に転移しやすいのです。大腸がんは門脈経由で「肝臓」に転移しやすいのです。すべての血管は肺の毛細血管に集まるので「肺」への転移が多いのです。また組織による転移の特異性も見られます。例えば前立腺がんは「骨組織への転移が多い」のは骨組織に存在する増殖因子が前立腺がんの細胞を特異的に支えているからです。
癌細胞の塊になっていくとどうなるのか?
ここで遺伝子性癌と非遺伝子性癌(一般の癌)の違いを説明しながら普通の癌が自然な突然変異で起こることは滅多に起こるものではないのです。無理やりに遺伝子を変えてしまう癌ウイルスであるヘルペスウイルスのゲノムが細胞のゲノムに入り込んで遺伝子に組み込まれてプロウイルス状態となり好き放題に自分の遺伝子を感染した細胞の遺伝子を組み換えて細胞の正常な遺伝子を変異させてしまうからです。しかしだからと言ってその細胞が癌になるのではないのです。その遺伝子の癌関連遺伝子の二つを癌化させなければ細胞が癌となることは絶対にありえないのです。その遺伝子の癌関連遺伝子は今では二つだけではなく、なんと450種類も存在していることがわかっています。Herpesは癌細胞が二分裂するたび毎に100分裂以上の分裂をしてherpesを増やすのみならず既に癌化している癌細胞の遺伝子をさらに多くの癌関連遺伝子を癌化させると全身の細胞が癌になる全身癌人間になる可能性も否定できませんね。ワッハッハ!!それではどのようにすればherpesウイルスは細胞を癌化させるのかを視点をいろいろ変えて詳しく説明しましょう。
遺伝子組み込みと遺伝子組み換えとは何でしょうか?あるherpesは細胞に感染してヘルペス自身のゲノムを取り出してそれを人のゲノムに組み込むことを「遺伝子組換え」と呼んでいます。細胞が分裂するときには、DNAの鎖は凝縮して染色体になりますが、母親からきた染色体と父親からきた染色体の間には遺伝子組換えが起こっています。このような組換えが起こると遺伝子の組合せは母親とも父親とも異なるものになるため、遺伝子に多様性が生まれ、それが長期的には進化にもつながったのです。遺伝子の組換えは進化の長い歴史の中では、同種の生物の間だけではなく、異種の生物の間でも生じたと考えられています。これは、同じ配列のDNA断片が異なる種からも見つかることによって証明されています。けれど、このようなことはごくまれな事象です。ヘルペスウイルスはこのようにごくまれにしか起こらない、異なる種である人とヘルペスウイルスとの間での遺伝子の組換えを、ヘルペスは自分が生き残るという目的に合わせて遺伝子の組換えをランダムに起こしている最中に二つのがん関連遺伝子を、たまたま突然変異を起こして癌化させてしまうのです。
遺伝情報(いでんじょうほう)は、遺伝現象によって親から子に伝わる情報のすべてです。DNAの塩基配列情報だけではなくその修飾や、母性mRNA・蛋白質なども含みます。いわゆる遺伝子と言われている蛋白の設計図は遺伝情報の担体(遺伝因子)のひとつに過ぎないのです。現在では遺伝子がその生物もしくは病原のほとんどの遺伝情報を担っているという考え方になりつつあります。プリオン、ウイロイドなども遺伝子ではない遺伝因子の分かり易い例としてあげられるであろう。
ヘルペスのプロウイルス状態とは何でしょうか?またどのようにしてヘルペス感染が癌関連遺伝子を癌遺伝子に変えてしまうのかを詳しく説明しましょう。プロウイルスの状態とは、細胞核に潜伏している三つのherpesウイルスの存在様式があります。一つ目がherpesウイルスを複製している段階、二つ目は核に隠れているだけの不活性なウイルス感染、三つ目は細胞の遺伝子にherpesウイルスを組み込んで遺伝子の中に内在してherpesウイルスの遺伝子の配列をすべて組み込んでしまっているいずれかとして長期間持続する潜伏状態であります。細胞の免疫が落ちた時の細胞の複製時にタイミングを合わせてウイルス自身も複製を行い、ビリオンを作り、細胞外の組織に出たり、血中に流れ込んで他の細胞に感染してしまうのです。組織に出たherpesは組織液からリンパ管に吸収されてリンパ液に運ばれてリンパ節に流れ込むのです。三つ目の細胞の遺伝子にherpesウイルスを組み込んで遺伝子の中に内在してherpesウイルスの遺伝子の配列をすべて組み込んでしまうときに細胞の遺伝子の配列を大きく変えてしまうのです。この時に細胞のDNAの配列を変えてしまうのです。つまり感染細胞の遺伝子の形質転換を行ってしまうのです。このヘルペスウイルスの遺伝子の組み込みが無意味な98%の遺伝子に組み込まれても全く細胞が癌化することはないのです。これを繰り返すたびに細胞の遺伝子はそのたび毎にDNAの配列が変わってしまい遺伝子の形質転換が繰り返されてしまうのです。形質転換(Transformation)とは何でしょうか?形質転換とは、細胞に外からヘルペスウイルスのNA分子が入り、細胞の性質が変わることをいう。形質転換はherpesの裸のDNA分子が直接、細胞の核に存在する核の染色体の遺伝子に侵入して生じます。1944年エイブリーらは、形質転換をひき起こす物質がDNAであることをつきとめた。これによりエイブリーは遺伝物質がDNAであることを証明したのです。形質転換による種を超えた遺伝子の伝達が起きて生じたのがヘルペスウイルスによる感染細胞の二つの癌関連遺伝子を癌化させてしまったのです。
とりわけ細胞が二分裂(増殖)すると増えた新しい細胞にすぐにビリオンが感染して新しい細胞の遺伝子にherpesの遺伝子が組み込まれてしまうので再びヘルペスの三つのプロウィルス状態のどれかになり同じことが繰り返されてしまいます。以上のプロセスが繰り返されるとDNAの2%だけが蛋白を作れる遺伝子ですが、残りの98%のDNAはいわばガラクタのDNAですからこのガラクタのDNAが変異してもどうでもいいのですが蛋白を指定する2%のDNAの配列をherpesがプロウイルス状態になるたびごとに変えられる危険性があり遺伝子の変異が積み重なり替えられた遺伝子が分裂のたびごとに新しい細胞にもherpesのビリオンが受け継がれていきます。仮に2%のDNAの配列に癌関連遺伝子の一つだけが変異が起こっても癌にはならないのです。もう一つの癌関連遺伝子にも変異が起こるのに長い時間がかかるからです。ところが長い時間をかけてherpesによって二つとも癌遺伝子化してしまうと分裂増殖が大好きである癌細胞の分裂が激しくなり新しくできた大量の細胞にherpesも感染しているので増殖がものすごいスピードで加速されます。組織に浸潤していく癌細胞は組織に分布するリンパ管に吸収されてリンパ節で免疫系につかまりリンパ節転移となるのです。新しい癌細胞は他の組織に転移するのは血管からの転移がはるかに多いのです。何故ならば猛烈に増えていくヘルペス感染細胞の癌細胞は生き続けるためにかつ指数関数的に分裂するためには細胞の増殖機構機の実行のために莫大な酸素と栄養素が必要ですから癌細胞は新規の血管を作らせます。だからこそ癌細胞が増えないようにするために新生血管を作らせないための高価な抗がん剤があるのですが原因療法ではないので無駄な抗がん剤です。言うまでもなく現代の三大癌治療はすべて対症療法で免疫を下げるだけですからヘルペスも指数関数的に増やすだけですからヘルペス感染細胞は同時に100%癌細胞と言えますから癌細胞は浸潤、播種、転移のすべてを一挙に起こしてしまい癌死となるのです。実はこの癌死も増えすぎたherpesが生命を司っているのですが心臓を動かす洞房結節を支配している交感神経にも感染してしまうので心臓が突然動かなくなり酸素が送れなくなったためです。さらに緩和医療が死に際に必要になるのも現代の三大癌治療はヘルペスを増やし人体のあらゆる組織に感染したヘルペスが侵害性ポリモーダル自由神経終末にも感染してしまうので痛みに耐えかねた患者に緩和医療と称してモルヒネを投与せざるを得なくなってしまうのです。癌が大きくなって圧迫痛で痛みが出るというのは嘘です。何故ならば圧覚や痛覚の受容体はありますが圧迫痛を感じ取る受容体は100%ないからです。心臓のペースメーカーと言われる洞房結節(洞結節)をコントロールする自律神経とherpes感染について説明しましょう。生理学、解剖学的には、交感神経の神経線維は心臓全体に分布しているのですが、特に洞房結節の周りには交感神経が密に分布しており心臓のリズムを決めています。 交感神経が活発に活動すると、交感神経の末端から神経伝達物質であるノルアドレナリンが放出されます。洞房結節のペースメーカー細胞上にあるβ1受容体というレセプターがこのノルアドレナリンを受け取りと、ペースメーカー細胞は発火しやすくなり、心拍のペースが速くなるのです。
もう一方の副交感神経ですが、こちらも神経の末端も洞房結節の周囲に密に分布しています。副交感神経が活発に活動すると、副交感神経の末端から、アセチルコリンと呼ばれる神経伝達物質が放出されます。ペースメーカー細胞にあるムスカリン受容体がこのアセチルコリンを受け取ります。すると、ペースメーカー細胞は発火しにくくなり、したがって、心拍のペースが遅くなります。この心臓を支配している副交感神経を心臓迷走神経と呼ぶのは12対の脳神経の第10番目の神経が心臓を支配する副交感神経である迷走神経であるからです。
このように、交感神経と副交感神経の活動のバランスによって、洞房結節のペースメーカー細胞の発火の頻度は変化して脈拍が速くなったり遅くなったりするのです。洞房結節は洞結節とも言い、心臓の右心房付近にあるペースメーカーの役目をする部分です。心臓を動かしているこの洞房結節のペースメーカー細胞の発火を支配しているのは自律神経の交感神経です。この自律神経の交感神経の働きが止まれば心臓は酸素を組織に送れなくなり人は死にます。
皆さん人が突然死や過労死や老衰死や癌死を含めて最終的に必ず人を死に追いやる原因は何だと思いますか?その答えは極めて簡単です。人体に4分か5分酸素を取り入れるための呼吸をさせなければ必ず死にます。これは殺人罪になります。病気のために吸い込んだ酸素が心臓から血液から送れなくても同じ状況によって人は必ず死にます。つまり心臓の働きを止めればいいのです。言い換えると心臓のペースメーカーの働きが止まれば全ての人は健康な人も含めて必ず死にます。つまり人間の最終的な「死」をもたらすのは心臓を動かしているこの洞房結節のペースメーカー細胞を支配している自律神経の交感神経が働かなくなった時です。それはこの心臓のペースメーカーである洞房結節(洞結節)をコントロールする自律神経にherpesが感染して炎症を起こしてしまい機能が無くなった時なのです。自律神経とherpesについてはここを読んでください。病気に関わらず全ての最終的な「死」はherpesがもたらすのです。残念ですが世界中の医者はこの真実を誰も知りません。
「癌は完治が出来ないので延命しかない」というお経も世間で受け入れられているのも「癌は何をしても治らない」という大間違いの前提があるからです。更に医療の目的は本来病気を治すために最も価値があるのですが治せる病気である癌であるのに癌を世界の医療界は治せないと決めつけて免疫を抑える間違った延命治療をやればやるほどお金がもうかるから延命治療をやり続けるのです。しかもその免疫を抑える治療の間に癌の原因であるherpesは増えてしまっているので何もしないのが患者さんが長生きすることもあるのです。
癌は治すことができるのです。100年前にアメリカのロイアル・レイモンド・ライフ博士がユニバーサル・ビーム・インストルメントを自分で発明して「光療法で癌を簡単に安価に苦痛なく」完治させているのです。癌の光療法はここを読んでください。
「延命できる」と声高に世界中のがん医療界では喧伝されていますが他のどんな治療と比べてかつ何を根拠にしているのでしょうか?同じように「早期発見、早期治療」も癌が治るわけでもないのに。癌の原因を考えれば全ての現在の癌治療は免疫を抑えるだけですから癌ウイルスを増やすだけですから延命の根拠もなしに絶対にやってはならない癌治療なのですが無知な一般大衆に脅かすばかりに勧めているのです。がん医療のみならずすべての医療に渡って現代の医者がやっている悪事は最近亡くなられた「近藤誠先生」の膨大な書物を一冊でも読まれたら良くわかります。医者に対して罵詈雑言で満ちた間違った現代の癌医療を告発した世界で最も勇気ある書物です。ご一読ください。
癌細胞と正常細胞との見かけのどこにあるのでしょうか?正常細胞の組織では細胞が整然と並んでいますが、がん細胞やその前の段階の細胞は形がゆがんでいたり、細胞内の核が大きくなっていたりします。 このような細胞の「顔つき」の違いを異型度と呼び、がん細胞の悪性度の目安としています。それらの細胞をよくよく調べてみると、ウイルス感染すなわちヘルペスウイルスやヒトパピローマウイルスが感染した細胞であり、これらのウイルス遺伝子が細胞が分裂するたびに組み込まれていきプロウイルスになってしまいます。プロウイルス(provirus) とは、宿主細胞のDNAに統合された(くみ込まれた)ウイルスゲノムのことです。なぜヘルペスは宿主細胞のDNAにプロウイルスとして潜伏感染するのでしょうか?それは細胞質に感染していると宿主細胞がインターフェロンαやインターフェロンβを産生して細胞が自殺してしまうとヘルペス自身も死んでしまうからです。インターフェロン(IFN)タンパク質は、免疫応答を調節するためにherpesが感染した宿主細胞により分泌されるサイトカインのファミリーです。herpesウイルス複製を邪魔する(英語でインターフェアー)タンパク質ですから「インターフェロン」と命名されました。これらのherpesが感染したというシグナル伝達タンパク質は、通常、病原体の存在下で宿主細胞により放出され、隣接する非感染細胞に警告して適切な細胞防御機構を活性化することにより、herpesウイルスを根絶するように機能します。IFNは、結合するさまざまな受容体に応じて、3つの種類(I型、II型およびIII型)に分類され、各型のIFNは、特異的な免疫応答を誘導します。さらに、IFNを介したシグナル伝達は、主要組織適合遺伝子クラスIおよびII分子(MHC I、MHC II)の発現増加(アップレギュレーション)を促進し、多くの下流シグナル伝達カスケードを活性化して、herpesのみならず他の癌を生み出すウイルスに対する抗ウイルス防御機構をもっているのがIFNです。I型に属するインターフェロンαやインターフェロンβの内、特にインターフェロン αは、herpesが生み出す癌細胞に対する癌細胞増殖抑制作用、正常細胞での抗ウイルス蛋白の誘導及び癌細胞・herpesウイルス感染細胞でのHLA class-I抗原(MHC‐1抗原)の発現を増強させてキラーT細胞に認識させヘルペス感染癌細胞をころしてもらうためです。つまりキラーT細胞などの免疫担当細胞を活性化し、癌細胞・herpesウイルス感染細胞を排除するためです。
ヘルペスウイルスは感染した細胞の遺伝子のDNAの塩基や塩基の並びを一個の細胞が二分裂して二倍に増殖するたびに大量のherpes自身も細胞の機構を利用しながら大量に分裂・増殖するのですが徐々にいつのまにか新しく分裂して増えて感染するたびにプロウイルスになった細胞の遺伝子を変えてしまい形質転換といわれる突然変異を起こして形質転換細胞にしてしまい知らぬ間に二つの癌関連遺伝子が癌化してしまっているのです。形質転換細胞とは何ですか?細胞に感染したherpesの遺伝子(DNA)が導入され、感染細胞の遺伝的性質を換え、本来その細胞には無かった形質を獲得し、発現するようになることを形質転換という。他の細胞が持つDNAを取り込んだ結果、ある細胞の遺伝子型が変化してしまった形質転換細胞にしてしまい知らぬ間に二つの癌関連遺伝子が癌化してしまうのです。
ロイアル・レイモンド・ライフ博士の言う癌を作るウイルスであるヘルペスウイルスが癌細胞で増えれば増えるほど遺伝子に組み込まれたherpesの遺伝子が細胞が作る様々な蛋白を異常にさせて益々正常な細胞の形態から離れて異型度が悪化してしまい細胞の形や性質が変化し、細胞の異型度がだんだん強くなってますます異常な細胞になっていき、幼児期の癌が最後は異型細胞が完璧な見るからに堂堂たる癌となるのです。すべての癌はロイアル・レイモンド・ライフ博士が証明した癌ウイルスであるherpesウイルスですからこのherpesウイルスをレイモンド博士の「光療法で」殺せば簡単にがん細胞を殺せばいいのですが誰も仕事がなくなるので手を出しません。残るのは抗herpes剤でherpesを増やさない方法しかないのです。これが自称「キャンサー松本クリニック」の私がやり始めた癌をすべて治せる治療法なのです。ここで注意を喚起しておきたいのはライフ博士が証明した癌ウイルスと一般に言われている癌ウイルスとは異なっています。一般に言われている癌ウイルスとは何でしょうか?腫瘍ウイルス(oncovirus)とも呼ばれる。ウイルスのうちで腫瘍形成に関わっているウイルス。がんウイルスその多くはDNAウイルスまたはレトロウイルスであり、プロウイルス化した際に細胞のプロウイルスの近傍のがん遺伝子が活性化されるのです。
最初の腫瘍ウイルス(癌ウイルス)は1911年にペイトン・ラウス(ルース)によってニワトリに肉腫を生じさせる濾過性病原体(ウイルス)として発見され、後にラウス肉腫ウイルス (Rous sarcoma virus, RSV) と名付けられた。このラウス肉腫ウイルスは1本鎖RNAゲノムを持つレトロウイルスだった。
レトロウイルスとは何でしょうか?レトロウイルスはRNAの構造をDNAに転写(コピー)するという逆転写酵素をもつため,DNAを生成することが可能になる。RNAがつくったレトロウイルスDNAは,宿主の細胞のDNAに安定的に組み込まれ,それが効率よく転写されて,ウイルスは増殖する。癌(がん)の原因となるレトロウイルスは,こうして宿主の細胞をウイルスの一部に変化させ,この過程で細胞の遺伝子が変化するために,癌細胞ができるのである。レトロウイルスの癌原遺伝子は50種類あるのでこれらの癌原遺伝子が癌化してしまうと増殖シグナルが出っぱなしとなってしまうのでがあります。癌ウイルスである50種類の癌原遺伝子を持っているのですがレトロウイルスはどのようにして感染した細胞を発がんさせるのでしょうか?レトロウイルスが細胞に感染して発癌させる時に起きるのと同じ癌原遺伝子を癌遺伝子に変えた遺伝子をレトロウイルスウイルスの遺伝子に持っているので簡単に感染した細胞を癌化させることが出来るのです。つまりこの結果増殖シグナルを送り続けることで細胞が発癌してしまうのです。
このラウス肉腫のがんの原因となる遺伝子は、肉腫 (sarcoma) からsrcと命名された。srcは後にウイルスだけでなく宿主のゲノムにも存在していることがわかりこのサーク遺伝子が癌を起こすこともわかり科学者たちに衝撃を与えた。何故、srcが後にウイルスだけでなく宿主のゲノムにも存在していることがわかりしかもこのサーク遺伝子が人間の細胞にも癌を起こすこともわかったことがどうして科学者たちに衝撃を与えたのでしょうか?癌ウイルスと呼ばれるレトロウイルスには突然変異した癌原遺伝子のDNA断片が含まれています。何故ウイルスがヒトの遺伝子の一部を持っているのでしょうか?人のゲノム(genome)に住み着いていたレトロウイルスが切り出されて細胞外に出るときに、近くのヒト遺伝子を一緒に持ち出し、その持ち出したヒト遺伝子がたまたま癌原遺伝子であったということが分かったことが衝撃的であったのです。更にもう一つこの遺伝子がレトロウイルスにいる間に突然変異を起こし、発癌性を獲得したことに初めて気が付いたからです。
このラウス肉腫のがんの原因となる遺伝子srcについて詳しく見ましょう。全く同じ遺伝子であるのに、ウイルス由来の遺伝子srcをv-src、細胞由来のものを c-srcと書くのはv-srcのvはvirusのvで、c-srcのcは細胞のcellのcです。レトロウイルスの中でも,宿主に腫瘍を引き起こす RNA 腫瘍ウイルスは,1908 年の最初の報告以来この 100 年の間に,トリ,マウス,ラット,あるいはヒトなどから分離,同定されている.その歴史上から RNA 腫瘍ウイルスは,急性発癌型と慢性発癌型とに分類されてきた.急性発癌型 RNA 腫瘍ウイルスは,基本的に自己複製欠損性であるが,細胞染色体由来の癌遺伝子を持ち,その発現によって短期間で宿主に腫瘍を引き起こす.最初に同定された癌遺伝子は,Rous sarcoma virus より分離された src と呼ばれる非受容体型チロシンキナーゼで,シグナル伝達において重要な役割を担っています.Rousはラウスとかルースと読みます。一方,慢性発癌型 RNA 腫瘍ウイルスは,gag,pro,pol,env 領域のみで構成され,細胞由来の癌遺伝子を持たないが,自己複製可能であることから,ヘルペスウイルスと同じく宿主染色体への組込み後,プロウイルスとなり、ウイルスの持つ long terminal repeat(LTR)によってその近傍の細胞の原癌遺伝子を活性化することにより,長期間かけて腫瘍を引き起こす,いわゆる promoter insertion です。promoter insertionとは何でしょうか?日本語訳は「プロモーター挿入」であり挿入突然変異誘発の一種で、近くに組み込まれたウイルスの長い末端反復配列によって宿主遺伝子が活性化されます。これらが RNA 腫瘍ウイルス発癌の分子機構として考えられてきたがウイルス由来構造タンパク質であるエンベロープが直接宿主細胞の遺伝子をトランスフォームして腫瘍を引き起こすことがわかってきた.これらは,ウイルスのエンベロープが細胞をトランスフォーム(形質転換)して癌を生ずる極めて稀な例となっているのです。というのもがん遺伝子は細胞の増殖制御に関係していることが多く、本来は宿主細胞やそれに近い生物の染色体の一部であったものが他のウイルスとともに細胞外に出たものなのです。
一方ライフ博士が「癌の原因は癌ウイルスであるので、この癌ウイルスを光療法で殺せば癌細胞も死に癌は治る」のライフ博士は上に述べた「腫瘍ウイルス」ではないのです。ライフ博士の「癌ウイルス」の意味はがんの原因となるherpesのようなウイルスであります。herpesウイルスは「腫瘍ウイルス」ではないのです。というのはライフ博士は全ての寄生細胞が持っている正常な増殖の働きを持っていた「癌原遺伝子」を変異させてDNAを癌を作る「がん遺伝子」に変えてしまうだけですから元々、自分自身が「がん遺伝子」を持っているわけではないからです。細胞の遺伝子を癌化させるだけなのです。このウイルスがherpesウイルスであるのです。herpes自身が細胞の遺伝子を癌化させるがん遺伝子を持っていれば人類は既にとっくの昔に「癌」で絶滅していますよね。
ここで忘れないうちに極め付きの大切な真実をもう一度念のためにお教えしておきましょう。皆さんは「がん」は「がん細胞」は怖いものだと思い込んでおられるでしょう。一つずつの癌細胞そのものは何も恐ろしいものではないのです。正常な細胞と癌細胞の中身の違いはたった二点だけの違いがあるだけなのです。
その二つだけの違いは何でしょうか?23000個の遺伝子の内、特定の遺伝子の二つに突然変異が起こった場合にのみ発癌が起こるのです。その一つの遺伝子が癌原遺伝子(oncogenes)であり、もう一つの遺伝子が癌抑制遺伝子(tumor suppressor genes)なのです。これら二つの遺伝子が突然変異しなければこの二つの遺伝子は正常に機能して正常な生命活動の一端を担っているのです。しかしこの二つの遺伝子がヘルペスによって突然変異させられると癌化した遺伝子の新たなる癌になれという命令で作られるアミノ酸構成が変わることによって出来上がる蛋白質も変わってしまうことで癌細胞は無限に増殖すると同時に増殖を抑制できない癌細胞になってしまうだけなのです。
つまり癌細胞が問題ではなく二つの遺伝子の突然変異をおこした原因は癌細胞自身ではなく細胞に感染したヘルペスウイルスなのです。いちばん恐れるべきなのは癌細胞ではなく細胞の遺伝子を突然変異させて癌化させるのはherpesであることを知ってください。二つの遺伝子の突然変異をおこすと増殖の仕事をしている癌原遺伝子が癌化してしまって癌遺伝子に変異してしまうと取りつかれたように無限に増殖を続けようとするのです。ところがもう一つの癌関連遺伝子である癌抑制遺伝子もヘルペスによって変異を起こしてしまうと癌遺伝子の無限の増殖を止める機能を失ってしまいやっと始めて癌細胞が生まれ、生れたばかりの癌細胞は好き放題に癌細胞の分裂を始めてしまうのです。がん抑制遺伝子(tumor suppressor gene)は、がんの発生を抑制する機能を持つタンパク質(がん抑制タンパク質)をコードする遺伝子で特に有名ながん抑制遺伝子として、p53、Rb、BRCA1などがある。これらのがん抑制タンパク質の機能は①細胞周期チェックポイント制御、②転写因子制御、③転写、④DNA修復など多岐にわたっている。細胞周期チェックポイントの役割は、何でしょうか?細胞が分裂増殖している4段階ある細胞周期の次の段階に進む準備ができているかどうかを判定する役割があります。 また、チェックポイントタンパク質の重大な役割は、DNA損傷を検出し、損傷した染色体が修復されるまで細胞周期の進行を遅らせるようシグナルを送ることです。
RNAウイルスであり癌ウイルスでもあるレトロウイルスが持っている癌遺伝子が癌を発生させる例をいくつか説明しましょう。レトロウイルスの癌遺伝子は50種類ほどわかっていますがその多くが増殖シグナルの伝達系の細胞の遺伝子と関わり、がん原遺伝子を癌遺伝子にしてしまいます。ハーベイ肉腫ウイルスv-H-ras 遺伝子はハーベイ肉腫ウイルスが持っている発ガン遺伝子です。この発ガン遺伝子を正常細胞に導入するとがん細胞に転換することが出来ます。正常細胞には、v-H-ras と類似した塩基配列の遺伝子が存在し、これをc-H-ras と呼びます。ヒトがん細胞中の c-H-ras を調べると、塩基の点突然変異が含まれています。塩基の点突然変異とは何でしょうか?1塩基置換とも呼びますが、遺伝物質DNAあるいはRNAの1ヌクレオチド塩基を別のヌクレオチド塩基に置き換わる、つまりDNAやRNAの4つのG(グアニン)、A(アデニン)、T(チミン)、C(シトシン)のうち一つの塩基だけが別の塩基に置き換わってしまう突然変異のことです。
癌は「細胞」のどこがおかしくなっているのでしょうか?特定の遺伝子群である「癌関連遺伝子」どれかに異変がおこった場合に限って発癌(carcinogenesis)のリスクが生じます。この「癌関連遺伝子」が元々は「悪者」であるわけではなくこれらの遺伝子が正常に機能している限り細胞にとっては「有益」な働きをしているのですがその遺伝子の機能が突然変異で損なわれると「有害」になり、がんを引き起こすことになるのです。
「癌関連遺伝子」には癌原遺伝子(proto-oncogene)と癌抑制遺伝子(tumor suppressor gene)に分類されます。突然変異によって何らかの機能を獲得して、これが発癌に繋がるのが癌原遺伝子(proto-oncogene)です。一方、突然変異によってある機能を「喪失」して、発癌に繋がるのが癌抑制遺伝子(tumor suppressor gene)なのです。新しい細胞は増殖(proliferation)によってのみ生じます。生命体である人体の最小単位である細胞をもう一個新しく創造するのは大事業なのですからこの機会を狙ってヘルペス自身も相乗りして分裂増殖(proliferation)を繰り返すために細胞の遺伝子や酵素や他の細胞機構を利用するのです。
細胞の中で果たす役割によって「癌関連遺伝子」は四つに分けられます。
①「細胞周期」に関わる遺伝子です。「細胞周期」(cell cycle)とは細胞が増殖・分裂して二個になるときの一個の細胞が二個になるまでにたどる順序だった一連の出来事です。
②「増殖因子とそのシグナル伝達」に関係する遺伝子群です。「増殖因子の遺伝子」「増殖因子の受容体の遺伝子」「シグナル伝達の遺伝子」「転写因子の遺伝子」のいずれかに該当する遺伝子であり、癌関連遺伝子の大分部分はこのカテゴリーに含まれます。
③「細胞死(アポトーシス)」に関わる遺伝子です。癌のような異常な細胞はアポトーシスで排除されます。突然変異という欠陥をいくつも持った細胞は本来ならば排除されるべきなのですがアポトーシスと言う機構そのものを失うと排除されずに生き残ってしまうのです。
④「正常な遺伝情報の維持」に関係する遺伝子です。遺伝情報は、遺伝現象によって親から子に伝わる情報です。遺伝情報とは一般的にはゲノムDNAに書き込まれた塩基配列の情報のことです。ゲノムDNAとは、生物の細胞が持っている全てのDNA配列情報のことを指し、真核生物の場合は核内にある染色体DNAを指すことが多い。DNAの傷を治す「DNA修復」のシステムに異常をきたすと発癌の第一原因である「突然変異」そのものが起こりやすくなります。「ミスマッチ修復遺伝子」の異常や「細胞周期チェックポイント」の異常は遺伝情報が正確に伝達されないことによって生じる突然変異や染色体数の変化などの原因となり癌を起こす原因となります。
遺伝情報にはDNAの塩基配列情報だけではなくその修飾や、母性mRNAや母性蛋白質などをも含みます。遺伝情報の担体(遺伝因子)である遺伝子がその生物のほとんどの遺伝情報を担っているのですがプリオン、ウイロイドなども遺伝子ではない遺伝因子の分かり易い遺伝情報の例としてあげられます。プリオンとはタンパク質からなる感染性因子のことであり、ミスフォールドしたタンパク質がその構造を正常の構造のタンパク質に伝えることによって伝播します。ウイロイドとは塩基数が200から400程度と短い環状の一本鎖RNAのみで構成され、維管束植物に対してのみ感染性を持つウイルスに似ているのでウイロイドと名付けられました。ウイルスは蛋白質でできた殻で覆われていますがウイロイドには殻がなく、またプラスミド‐ウイルスのようにそのゲノム上にタンパク質をコードすることもない。ウイロイドの 複製はウイルスと同じくローリングサークルと呼ばれる様式で行われ、核内あるいは葉緑体内で複製されます。維管束植物とは何でしょうか?維管束とは、水分や根から吸上げた無機養分の通路となる「木部」と、葉で光合成した有機養分の通路となる「師(ふるい)部」とを合わせた組織で、シダ植物および種子植物(裸子植物、被子植物)をいい、菌類、藻類、コケ類などと区別されます。
遺伝情報である母性mRNAとは何でしょうか?動物の受精卵には母親のゲノムに由来するmRNA(母性mRNA)が蓄えられており、これを鋳型として合成される様々なタンパク質が、受精直後の生命現象を支えています。 しかし受精後一定の時間が経つと、一部の母性mRNAは速やかに分解され、胚自身のゲノムから転写された新しいmRNAに置き換わります。
遺伝情報である母性蛋白質とは何でしょうか?哺乳類における受精直後、卵子に蓄積されていた母性蛋白質は急速に分解され、新たな胚性遺伝子群が活性化される。この時期は遺伝子発現が母性から胚性に移行する時期(Maternal-to-zygotic transition,MZT)と呼ばれており、このMZTの時期を経ることによって、生殖細胞に究極に分化できた卵子は全ての細胞に分化することの出来る能力(全能性、Toti‐potency)を持った初期胚にリプログラミングされる。全能性の獲得に重要なMZT時期における母性タンパク質の分解にユビキチン-プロテアソーム系が関与しています。受精後に大量のタンパク質が分解されることで、初期胚の正常な発生が保証されているのです。
遺伝情報とは一般的にはゲノムDNAに書き込まれたすべての塩基配列の情報のことです。ゲノムDNAとは、生物の細胞が持っている全てのDNA配列情報のことを指し、真核生物の場合は核内にある染色体DNAを指すことが多い。DNAの傷を治す「DNA修復」のシステムに異常をきたすと発癌の第一原因である「突然変異」そのものが起こりやすくなります。「ミスマッチ修復遺伝子」の異常や「細胞周期チェックポイント」の異常は遺伝情報アンバランスであるによって生じる突然変異や染色体数の変化などの原因となります。
「ミスマッチ修復遺伝子」とは何でしょうか?DNA複製の際,DNAポリメラーゼが誤った残基を取り込むことがある.これらの誤りがDNAポリメラーゼ自身の持つ校正機構をすり抜けて残ると,対合する塩基を持たないアンペア塩基あるいは通常とは異なる塩基どうしが対合したミスペア塩基を生じる.両者はまとめてミスマッチ塩基と呼ばれる.ミスマッチ塩基を形成する二本鎖のうち,新生鎖側の配列は次のDNA複製を経て変異として固定され,その蓄積は細胞の老化やがん化につながる可能性がある.細菌からヒトまで,ほとんどの生物ではDNAミスマッチ修復系(mis‐match repair: MMR)と呼ばれる反応機構が存在し,DNA複製直後に生じたミスマッチ塩基を修復することで,複製の忠実度を1000倍近く高めている.ヒトではMMR関連遺伝子の変異やエピジェネティックなサイレンシングがリンチ症候群の主要な原因である.リンチ症候群とは大腸,子宮内膜,胃,卵巣などにおけるがんの若年性発症を特徴とし,全大腸がんの約5%程度に関与している。
細胞周期チェックポイント機構とは何でしょうか?
DNA複製は、DNAが1本から2本に完全に複製されなければならないのですが、 DNA複製酵素であるDNAポリメラーゼは、10万回に1回という高頻度で複製の誤りを引き起こします。単純計算すると、1回のDNA複製で6万文字も誤って複製されてしまいます。もちろん、これらすべてが複製ミスとして蓄積するわけではなく、DNAポリメラーゼにも様々な種類があり、修復も行っています。ここで、このミスを修復する機構としてDNA複製チェックポイントが存在しこれを細胞周期チェックポイント機構といいます。
細胞は染色体DNAが損傷を受けた場合にはそれを修復するために、あるいは染色体DNAの複製が遅々として進まないという状況に陥った場合はそれが完了するまで、または染色体分配のための準備が整わない場合にはその問題が解消するまで、細胞周期中での次のイベントへの進行を阻止したり抑制するという制御機構を備えています。これらは一般に細胞周期チェックポイント制御と呼ばれます。チェックポイント機構が損なわれると、1回の細胞周期における染色体の複製と分離が不備のまま娘細胞に分配されて不完全な染色体を持つ細胞が生じてしまいます。 癌細胞の多くではこのチェックポイント機構の破綻が起こっていると考えられていますが何故細胞周期チェックポイント制御が不備になると遺伝子が癌化するのかについては不明です。
代表的な「癌抑制遺伝子であるTP53は③のアポトーシスと④の細胞チェックポイントの両方に関連しています。TP53遺伝子の変異は、ヒトのがんで最も高い頻度で見られ、変異によりその遺伝子産物p53たんぱく質(p53)が機能を失うためにがんが発生するのです。癌抑制遺伝子とは癌の発症を抑制するたんぱく質の遺伝情報をコードしている遺伝子でこの遺伝子が壊れると発がんにつながります。というのはp53遺伝子は二つのがん関連遺伝子の一つである極めて重要ながん抑制遺伝子であるからです。癌の50%以上にp53遺伝子の変異が見られます。
p53遺伝子はおよそ半数のがん患者において突然変異が認められており、細胞が持つがん抑制機構において中心的な働きをします。その遺伝子産物となるp53タンパク質は、ゲノムDNA上の特定の配列 (標的DNA配列)と結合し、がん抑制遺伝子群のスイッチをオンにすることで、有害な細胞分裂の停止やDNA修復やプログラム細胞死(アポトーシス)や転写を制御するなどの様々な機能を持っています。この転写因子は、細胞周期やDNA修復、アポトーシスなどに関わる遺伝子を活性化することにより発がんを抑制しているのです。そのためp53は”ゲノムの守護神”とも呼ばれており、p53遺伝子の突然変異によってこれらの細胞機能が損なわれることが、がん化の主要な原因の一つとなっているのです。
TP53遺伝子は、転写因子であるp53の遺伝情報をコードしており、がんにおいて最も高頻度に変異が認められる遺伝子であり、遺伝的にTP53の変異が認められる病気で最も知られているのは、家族内にがんを高頻度に発症するリ・フラウメニ症候群で、TP53遺伝子に880種類以上の変異が見つかっています。リ・フラウメニ症候群のがん細胞の中にみられる変異はさらに多く、2万9千種類以上が報告され、これらの変異ではTP53の機能が失われます。このような変異の発見はゲノム解析と呼ばれる全エクソンシーケンス解析で遺伝子全体を網羅的に解析できるようになったからです。エクソンシーケンスとは何でしょうか?個人の完全なゲノム情報は、全ゲノムと呼ばれます。エクソンはゲノムのタンパク質コード領域であり、集合的にエクソームとして知られ、エクソームはゲノム全体の極めて少ない約2%に過ぎないのですが、エクソームは最も知られている疾患関連バリアントをコードしており変異が起こると癌にもなるのです。シーケンスとはDNA シーケンスのことであり、DNA(デオキシリボ核酸)のヌクレオチドの正確な配列でありその配列を決定するプロセスにも使われます。
塩基としても知られる4つの化学構成要素(アデニン、グアニン、シトシン、チミン)の順序のDNAシーケンシングは、DNA分子内での塩基の配列であります。ひとりひとりのDNAの構造を詳しくみると、わずかながら個人差がみられ、これを「バリアント」(変型、変種)とよんでいます。遺伝子のバリアントとは遺伝子の多様性を意味する言葉で、病気に関係する「病的変異」と、病気に関係しない「遺伝子多型」が含まれます。「バリアント」のうち、病気に関係しないバリアントを「遺伝子多型」とよんでいます。つまり、遺伝子多型とは病気に関係がないと考えられる遺伝子上の個人差なのです。遺伝学的検査で「遺伝子多型」と判定された場合は、その遺伝子のバリアントが病的な変異でないことを示しています。
リ・フラウメニ症候群とは何でしょうか?家族性に癌を多発する遺伝症候群のひとつ。発がんリスクは30歳までに50%、60歳までに90%以上です。TP53の機能喪失型変異が原因であります。リ・フラウメニ症候群は癌ですから周りの細胞との協調を無視して増殖するという特徴があります。これは、増殖シグナルの伝達系が狂っているからです。増殖因子の指令がないのに勝手に増殖シグナルを発信したり、逆に増殖停止シグナルが来ても停止しないようになるとたとえ細胞周期エンジンに支障がなくても異常な増殖に繋がる。
例えば、増殖因子の受容体そのものが発癌に関わる例をあげましょう。受容体チロシンキナーゼ(reseptor tyrosine kinase)はリガンドである増殖因子が結合すると二量体化することで活性化してRTKという蛋白を作ります。RTKという蛋白とは何でしょうか?受容体型チロシンキナーゼ(RTK)は細胞の増殖や分化に関与する膜タンパク質である.現在までヒトには 58 種類の RTK が見出されており,20 のサブファミリーに分類されており、この蛋白が癌蛋白なのです。このように受容体チロシンキナーゼ(reseptor tyrosine kinase)の遺伝子には癌原遺伝子が多いのです。
リー・フラウメニ症候群で発症しやすいがんは、乳がん、骨肉腫、脳腫瘍、軟部肉腫、副腎皮質がん、白血病、肺がん、消化器のがん、その他まれな種類のがんなどです。こうしたがんが発症する時期やがん種は、人によって異なります。同じ遺伝子の変化をもつ家族内でも、発症時期やがん種は異なります。また、同時に複数のがんにかかったり、1つのがんが治った後に、他のがんや同じがんに再度かかったりすることもあります。しかし、リー・フラウメニ症候群であれば必ずがんを発症するというわけではなく、生涯発症しない人もいます。40歳までに約40%、60歳までに約90%(女性は100%近く)の人が、がんを発症すると考えられています。
がんの発症しやすさと強く関わっている「遺伝要因」がはっきりとわかっているがんのことを「遺伝性のがん」といいます。がんが発症する要因は、大きく「遺伝要因」と「環境要因」に分けられます。遺伝要因とは、その人が生まれつき持っている遺伝子の特徴(変化)のことで、環境要因とは、年齢、紫外線、喫煙、飲酒、感染症など、生まれつきではない要因のことと言われますがですが感染症だけが正しくherpesウイルスによる体細胞の遺伝子の突然変異によるものです。これに対して遺伝性のがんは、生まれつき体の全ての細胞に、がんになりやすい特徴を持つ「生殖細胞系列の変異」があり、これが発症のきっかけとなるがんですがこの原因も胎児であるときに生殖細胞に感染したherpesウイルスが突然変異をもたらしたからです。遺伝性のがんは、胎児中に遺伝子の変異が生じた部位や度合いによって、遺伝性の癌であるリー・フラウメニ症候群の症状や発症の違いが大きく異なり、その結果リー・フラウメニ症候群の病気が何種類も存在するのです。癌を発症した人全体のうち、リー・フラウメニ症候群の人の割合は、約0.2%(成人)~2%(小児)と報告されています。また、がんを発症したことがない人のうちで、リー・フラウメニ症候群の人は、約0.05%~0.2%と報告されています。
「遺伝」とつく病気はすべて「遺伝子」が関わっているので、遺伝子の異常で、異常というのは突然変異のことです。その病気を根治するためには「何が遺伝子を変異させたか」を追求すれば答えが出ます。人類でもっとも難しい病気は癌です。すべての人は最終的には癌で滅びます。この恐ろしい癌をいとも簡単に原因は癌ウイルスであるのでこの癌ウイルスを殺せば癌細胞も死ぬという証拠を100年前に確立したのはロイアル・レイモンド・ライフ博士でした。ロイアル・レイモンド・ライフ博士についてはここを読んでください。彼はユニバーサル・ビーム・インストルメントを自分で発明して「光癌療法」ですべての癌を根絶したのです。残念ながらもちろんこの史上最大の人類を死から救い出す医療を潰したのは当時のアメリカ医師会の会長であったユダヤ人のフィッシュベインであったのです。ロイアル・レイモンド・ライフ博士はその当時、遺伝子とは何であるかとか、癌は遺伝子が突然変異したために癌が生まれたことさえ知らなかったのです。ましてや彼が見つけた癌ウイルスが何であるかも知らなかったのです。彼は直観の大天才であったのです。私は彼の業績の根幹であるがんの原因は「癌ウイルス」であり「癌ウイルス」は今となってやっとherpesウイルスしかないことを証明するために半盲の78歳の老体に鞭打って?このように真実を伝える楽しみ?を続けているのです。
四番目のヘルペスウイルスであるBリンパ球のEBウイルスが白血病であるパーキットリンパ腫を起こします。頻繁に転座を起こす染色体上の領域にある遺伝子c-mycは、がん遺伝子v-myc の相同遺伝子であった。がんは癌細胞自体が問題ではなくて正常な二つの癌関連遺伝子をヘルペスウイルスがどのように変えていくのかを『根っからの癌ウイルスであるレトロウイルス』によるがんの実例を通じて理解しやすくなるのです。つまり癌ウイルスであるレトロウイルス自体が細胞の遺伝子の一部となった癌遺伝子を細胞自身がもっているのは原癌遺伝子生まれつき癌遺伝子になっているので癌関連遺伝子の一つがすでに癌化しているので発癌性が高くなっているのです。
一方herpesウイルスはがん原遺伝子や癌遺伝子は自分自身は何一つ持ってはいないのです。ただ正常な細胞の遺伝子を突然変異をさせて発癌させることが出来るのです。がん原遺伝子とは細胞を癌化させる活性を持つDNAと言えます。癌遺伝子は細胞を癌化させるDNAですが、この癌遺伝子一つでは癌はできません。さらに癌抑制遺伝子も突然変異をしてがんかさせて初めて癌が生まれるのです。つまり正常な細胞が持っている正常な癌原遺伝子をがん遺伝子に突然変異させた上に、更にがん抑制遺伝子も癌化させてしまうと二つの正常な癌関連遺伝子を突然変異により癌化して初めてその細胞は癌細胞になるのです。
「遺伝性腫瘍(遺伝性のがん)」とは何でしょうか?遺伝要因、すなわち生まれ持った「遺伝子の変化」が、がんの発症と強く関わっていることを、「遺伝性腫瘍(遺伝性のがん)」といいます。人の体には2万3000種類の遺伝子があり、それぞれ違った働きをしています。その中には、がんの発症に関わっている二つの癌関連遺伝子もあり、この二つの遺伝子を全ての人が持ってうまれます。胎児である10か月の間に妊婦さんがかかったことのないherpesに感染したりすると胎児の細胞にも感染して細胞の二つの癌関連遺伝子のひとつが癌化することもあるのです。遺伝性のがん及びそれに類するものの主な例としては、大腸がん、乳がん、卵巣がん、骨軟部肉腫、皮膚がん、泌尿器がん、脳腫瘍、内分泌系腫瘍などが挙げられます。 遺伝しやすいがんには、特定の癌関連遺伝子に変異があることが明らかになっています。胎児のときにherpes感染があって特定の癌関連遺伝子の一つに変異が起こったのでしょう。いずれにしろ女性は結婚前にherpesのPCR検査をやるべきなのです。herpesの抗体のない女性はherpesのワクチンをやるべしなのです。そうすれば先天性の遺伝子病は少なくなるでしょう。
一個の癌細胞が癌であるとわかるまでに何年かかるのでしょうか?癌は、見つかるまでに一般に10年から20年かかります。たった1つのがん細胞が検査でわかるほど大きくなるには、10年から20年の時間が必要と言われますがこの表現には理解に苦しみます。というのは運悪く癌関連遺伝子の二つの遺伝子に若くして突然変異が起こってしまって癌細胞になってしまえば10年から20年の時間が必要ではないからです。正しい表現は「癌は、見つかるまでに一般に10年から20年かかります。」ではなく「普通、正常細胞の細胞が癌になるには正常な原癌遺伝子と正常な癌抑制遺伝子が二つともherpesウイルスが突然変異させるにはherpesの細胞感染の量と細胞の種類によって決まるので癌一般について明確には言えない。」と言うべきです。何故ならば人体には250種類の細胞がありその中にはヘルペスが感染しやすくてかつ遺伝子が変異されやすさの違いが細胞の違いに差があるからです。
すべての癌はたった一個の癌細胞ができるときも、それが10年かかって目に見える大きさの癌の塊になるにしろ、がんの転移にしろ、すべてherpesの増殖と癌細胞自身の異常に更新した増殖との相乗作用が密接に絡んでいることを忘れてはならないのです。癌の出発点である細胞の遺伝子を突然変異させるのもherpesが存在しなければ起こるわけでもなく二人に一人が癌で死ぬという状況は絶対に起こらないのです。だからこそロイアル・レイモンド・ライフ博士はユニバーサル・ビーム・インストルメントを自分で発明して「光癌療法」で癌ウイルスであるヘルペスウイルスを殺せば癌細胞も死んでしまい彼の治療が今でも行われていたら「癌」などは風邪程度の病いになっていたのですがアメリカ医師会を牛耳っていた故フイッシュベイン会長のために癌で苦しみが増えた分医薬業界が永遠に儲かることになったのです。フイッシュベイン会長に遅まきながら「医師会ノーベル経済学賞」を毎年あたえるべきです。もう一人自己免疫疾患を捏造した今なお現存している老齢のロンドン大学の教授のロアト博士にも「医師会ノーベル経済学賞」を毎年あたえるべきです。アッハッハッハ!!!!! ロイアル・レイモンド・ライフ博士についてはここを読んでください。
ヘルペスが起こす突然変異は予測不能でランダムですがDNAの中にはホットスポットと言われる突然変異が生じやすい場所が存在します。又、突然変異の原因は自然突然変異に多い「脱塩基」はプリンを標的にします。紫外線損傷はピリミジンを標的にします。三文字の塩基が何回も反復する場所であるトリヌクレオチド‐リピートは複製時の「スリップ」によって突然変異しやすい場所であるのでトリヌクレオチド‐リピート病になり易いのです。複製時の「スリップ」都は何でしょうか?複製スリップといわれ 反復DNA配列が複製される際,鋳型DNA鎖と新生DNA鎖の間でずれが生じ,反復配列の単位が増加あるいは減少する現象です。トリヌクレオチド‐リピート病とは、何でしょうか?トリプレットリピート病とも言います。トリプレットとは3個のヌクレオチドの一組のことです。核酸における3個の塩基の並びで、遺伝暗号となり、1個のアミノ酸に対応します。全ての人が持っている遺伝子中の酸塩基が繰り返されるリピート配列異常な伸長を原因とする遺伝子病です。例えばCAGリピートによるハンチントン病(HD)や脊髄小脳失調症(SCA)、CTGリピートによる筋強直性ジストロフィー1型(DM1)やフックス角膜内皮変性症(FECD)などがあり、いずれもが根本的治療法のない進行性の難病である。
遺伝子病(遺伝性疾患)とは何でしょうか?遺伝性疾患には、単一遺伝子病・多因子遺伝疾患・染色体異常などがあり、染色体や遺伝子の変異を親がもっていてそれが子に遺伝する)場合と、親自身には全く変異がないにもかかわらず、胎児であるときにherpes感染による突然変異によって、身体の細胞、精子、卵子の遺伝子・染色体に変異が生じ遺伝子病(遺伝子疾患)になる場合があります。
ストレスの多い人は癌になり易いでしょうか?ストレスの多い人は免疫低下によりherpesが増えるので癌になり易いと確実に言えます。癌は老人の病気と言われるのですが15歳以下の小児期の子どもに発生する悪性腫瘍である小児がんも様々な組織にさまざまな癌が起こっているので癌は老人がなる病気と言うのは間違っているのです。ただ一般的には長生きすればするほどストレスの蓄積量は多くなっていくので免疫を下げた度合いも多くなるのでヘルペスも増え続けているので癌になり易いのです。
小児癌とは何でしょうか?小児がかかるさまざまな癌の総称です。小児とは出生から思春期までをいう。 女児では、十四、五歳まで 男児では十六、七歳までをいう。小児がんの種類は成人とは異なり、白血病、脳腫瘍・脊髄腫瘍、神経芽細胞腫、リンパ腫、網膜芽細胞腫、悪性骨腫瘍(骨肉腫, ユーイング肉腫など)、腎臓の悪性腫瘍(ウィルムス腫瘍など)、結合組織・軟部組織の悪性腫瘍(横紋筋肉腫など)、肝臓の悪性腫瘍(肝芽腫など)、卵巣の悪性腫瘍(胚細胞腫瘍など)などがあります。小児がんの約10%はcancer predisposition gene(CPG)に生殖細胞系列の病的バリアントを持つ遺伝的背景を有し、成人癌よりもその頻度が高い。病的バリアントとは何でしょうか? ヒトのDNA配列は30億の塩基対からなるが、その配列の個人間の違いを遺伝子バリアントという。 そのうち、疾患発症の原因となるものを病的バリアントと呼ぶ。Cancer predisposition geneとは、がん易罹患性遺伝子と訳し癌にかかりやすい遺伝子のことで二つの癌関連遺伝子の一つが変異してしまっている遺伝子の状態です。小児と成人を含めて「遺伝する癌」は癌全体の1%を占めます。最初に見つかった「遺伝する癌」は小児の目にできる癌である網膜芽細胞腫です。バリアントとは元来の言葉の意味としては、変型とか、変異とか変種という意味です。医学では遺伝子の多様性を意味する言葉で、病気に関係する「病的変異」と、人口の1%以上の正常な人が持っている病気に関係しない「遺伝子多型」の意味が含まれます。
バリアント変異とは何ですか?バリアント遺伝子変異とも言い、妊娠中にかかったことのない、herpesに感染したことがない、herpesに感染した抗体を持っていない妊婦の二つの癌関連遺伝子の一つの変異を、生まれもった子供の遺伝子の変異のことです。
小児固形がんの半分近くが脳腫瘍で、脳腫瘍の中でも様々な種類のものがありますが、成人の脳腫瘍とは違う種類のものも多くあります。各部位からさまざまな種類の腫瘍が発生し、脳腫瘍全体では150種ほどに分類されます。
小児固形がんの半分近くが脳腫瘍であるのは何故でしょうか?小児がんの約10%はcancer predisposition geneに生殖細胞系列の病的バリアントを持つ遺伝的背景を有し、成人癌よりもその頻度が高い。がんを発症しやすいバリアント変異の体質が原因で発症する癌のことを「遺伝性腫瘍」と呼びます。がんを発症しやすい体質は本来無いのです。というのは体質は遺伝子で決まるものであるので、癌も遺伝子の変異によって起こるものだからです。小児がんを発症するお子さんのおよそ10%が生まれる前の胎児であるときにherpesに感染して二つの癌関連遺伝子の一つが変異して生まれたためです。この変異は「必ずがんになる」のような明確なものではないのは二つの癌関連遺伝子の一つだけしか変異していないからです。遺伝性腫瘍でなくてもがんを発症する人もいるのは生まれてから二つの癌関連遺伝子の二つとも癌化するからです。遺伝的な体質といわれるのは「癌関連遺伝子の一つが変異しているのでがんになる確率(リスク)が相対的に高い」というべきなのです。
リスクと危険性の違いは何ですか?病気になるリスクという言葉は、 “病気になる危険度”といった意味ですが厳密な言葉の意味は、“被害が発生する可能性(確率)”とか“影響の大きさと病気になる可能性(確率)の組み合わせ”という意味で用いられます。
小児脳腫瘍患者の8.1%が遺伝性腫瘍であり、白血病患者の遺伝性腫瘍は4%です。遺伝性腫瘍には①新生児の脳腫瘍,②遺伝性脳腫瘍(hereditary brain tumor),③家族性脳腫瘍(familial brain tumor)に分けられますが、いずれも生まれたときにはすでに二つの癌関連遺伝子の内、一つの癌関連遺伝子だけは癌化してしまっているのです。遺伝性脳腫瘍を下に羅列しましょう。
①家族性海綿状血管腫(脳と脊髄に海綿状血管腫が多発します)。
②神経線維腫症Ⅰ型NF-1はneuro‐fibromatosis type1で略してNF1であり、レックリングハウゼン病とも言います。(頭頸部や脊柱管に神経鞘腫が多発します。視神経に毛様細胞性星細胞腫が出ます。)神経鞘腫は末梢神経の構成細胞であるシュワン細胞由来と考えられる良性腫瘍で、増殖は緩徐です。一般的には成人にみられます。多くは皮下組織や筋肉などの軟部組織に発生しますが、脳神経、脊髄神経、稀には消化管など、いろいろな部位に生じます。また、神経鞘腫に類似した末梢神経から発生する良性腫瘍に神経線維腫があります。軟部組織とは、骨組織を除く柔らかい組織です。柔らかい結合組織すなわち線維組織や脂肪組織と、血管、横紋筋、平滑筋、末梢神経組織(神経節と神経線維)の骨以外の柔らかい組織のすべてです。 軟部組織に対して硬組織という医学専門術語があるが、これはほぼ骨組織に対応しています。
③神経線維腫症2型 NF-2はneuro‐fibromatosis type2で略してNF2であります。両側の聴神経腫瘍が発生します。多数の脳神経に神経鞘腫ができます。髄膜腫が多発します。脊髄に上衣腫ができます。
④神経鞘腫症 schwanno-matosis。たくさんの神経鞘腫が脳神経と脊髄神経にできるのですが,NF-2とは違います。germ-line NF-2 geneに変異がありませんがNF-2の不活化はみられます。半数くらいにSMARCB1 or LZTR1腫瘍抑制遺伝子に変異があります。まれに髄膜腫を合併します。
⑤フォン・ヒッペル・リンドウ病略してVHL。小脳と脊髄に血管芽腫が多発します。
⑥家族性大腸腺腫症はfamilial adenomatous polyposis 略してFAP。 FAPの家系で,小児に胎児性脳腫瘍(髄芽腫)を生じます。adenomatousは「腺腫性」の意味です。APC遺伝子の変異があります。APCは Adenomatous polyposis coli の略です。APC遺伝子の働きは何でしょうか?タンパク質は、約2万3千種類もある遺伝子の情報に基づいて作られます。その中でAPC遺伝子は癌抑制遺伝子のひとつで、細胞のがん化にブレーキをかける蛋白を作るための遺伝子です。 したがってAPC遺伝子に胎児であるときにherpesによって変異が起こると増殖のブレーキがかからなくなり、細胞のがん化が起こり始めるのです。大腸に無数の腺腫が発生しますが残りの癌関連遺伝子である癌原遺伝子もherpesによって癌化してしまうと本当の癌細胞が生まれます。腺腫とは大腸内視鏡検査中に最も多く発見されるポリープで良性腫瘍です。がん関連遺伝子の内,一つの癌原遺伝子だけが変異してがん遺伝子になってしまうと癌にはならずに良性腫瘍細胞は“勝手に”、そして“過剰に”増えてポリープだけに終わります。癌化します。ところが がん関連遺伝子のもう一つであるがん抑制遺伝子も癌化してしまうと良性腫瘍が悪性化して、大腸がんになります。
遺伝性の脳腫瘍を発生するものは,ターコット症候群とガードナー症候群と呼ばれます。
⑦ターコット症候群 Turcot’s syndrome。APC遺伝子変異を有する大腸線腫性ポリポーシスに脳腫瘍(主に小脳の髄芽腫)を伴うTurcot症候群(type2)もFAPとして取り扱う。
⑧ガードナー症候群 Gardner’s syndromeはAPC遺伝子の異常が原因であることから、FAPと同一疾患として取り扱われている。ガードナー症候群 Gardner’s syndromeは家族性大腸腺腫症のfamilial adenomatous polyposis 略してFAPに頭蓋骨腫瘍などを合併するものです。家族性腺腫性ポリポーシス(FAP)は、胎児のときにherpesに感染すると細胞のがん化にブレーキをかける一つ目のがん抑制遺伝子であるAPC遺伝子の胚細胞変異が起こり、大腸の多発性腺腫を主徴とする常染色体優性遺伝性の症候群でありますが、生れてから二つ目の増殖性の癌原遺伝子にさらにヘルペスが感染して二つ目の変異が起こると大腸癌が発生するのです。 大腸癌以外にも、消化管あるいはその他の臓器に様々な腫瘍性および非腫瘍性の随伴病変も発生します。大腸腺腫性ポシポーシスに軟部腫瘍、骨腫、歯牙異常、デスモイド腫瘍などを伴うGardner症候群はAPC遺伝子の異常が原因であることから、FAPと同一疾患として取り扱われている。APC遺伝子変異を有する大腸線腫性ポリポーシスに脳腫瘍(主に小脳の髄芽腫)を伴うTurcot症候群(type2)もFAPとして取り扱う。
⑥の家族性大腸腺腫症はfamilial adenomatous polyposis 略してFAPで⑦のターコット症候群 Turcot’s syndromeもFAPで⑧のガードナー症候群 Gardner’s syndromeも FAPであるので、この三つは親戚の遺伝性の癌であり細胞の癌化にブレーキをかける一つ目のがん抑制遺伝子であるAPC遺伝子の胚細胞変異を生まれ持っているのです。つまり大腸の多発性腺腫を主な症状とする常染色体優性遺伝性の症候群であるので同じ仲間の常染色体優性遺伝性の疾患となります。遺伝の仕方は優性遺伝と劣性遺伝の大きく分けて2つあり、原因となる変化が常染色体にあるか性染色体にあるかでさらに2種類に分かれます。特に、上述してきた遺伝性疾患の遺伝に関わってくる遺伝の仕方は、「常染色体優性遺伝」「常染色体劣性遺伝」「X染色体劣性遺伝」の3つに分けられます。
⑨上ですでに詳しく述べたリ・フラウメニ症候群は英語で Li–Fraumeni syndromです。TP53癌抑制遺伝子に変異があります。小児脳腫瘍,グリオーマを発生する遺伝性疾患です。グリオーマは神経膠腫と訳し、悪性の脳腫瘍の1つです。グリオーマとも呼びます。 神経膠腫は、神経膠細胞から発生する癌です。神経膠細胞は、グリア細胞とも呼ばれ、神経細胞(ニューロン)とともに、脳・脊髄に無数に存在します。グリア細胞(glial cell)は、中枢神経系を構成するニューロン(神経細胞)以外の細胞のことです。人などの 哺乳類では、神経細胞の数倍から数十倍の数のグリア細胞が存在している。 グリア細胞(glial cell)は 形態や機能によって4種類に分けられアストロサイト(星状細胞),オリゴデンドロサイト(乏突起細胞)、ミクログリア、上衣細胞の4種類に分類される。主な役割は、神経細胞を固定し、栄養の供給や神経伝達物質の伝達をすることなどです。上衣細胞とは何でしょうか?英語で ependiomocyteとか ependymal cellです。中枢神経系に存在する脳室系(嗅脳室、側脳室、第三脳室、中脳水道、第四脳室、脊髄中心管)の壁(上衣)を構成する細胞。上衣細胞の形態は脳室系の部位により変化に富む。脳室内で脈絡叢上皮や脳室正中面で脳室周囲器官を形成する。上衣細胞の機能は上衣細胞の表面には多数の繊毛が生えており、脳室内での脳脊髄液の循環、脳室から脳実質への物質輸送などの機能を有しています。
特にミクログリアは(小膠細胞)はHortega細胞(オルテガ細胞と読みます。)とも呼ばれ他のグリア細胞は外胚葉由来であるのに対し、ミクログリアは中胚葉由来であり、造血幹細胞から分化するのもマクロファージに似ています。マクロファージ様の神経食現象を有し、神経組織が炎症や変性などの傷害を受けるとミクログリアが活性化し、病変の修復に関与する。Fc受容体・補体受容体・MHCの発現、IL-1の分泌を行い、中枢神経系の免疫細胞としての役割を持っています。ミクログリアは中枢神経系で食作用を示し免疫のほか異常代謝物などの回収を担う細胞であり末梢のマクロファージの特殊化したものです。また他のグリア細胞が外胚葉由来であるのに対して、ミクログリアは白血球同様造血幹細胞由来、つまり中胚葉由来であります。ミクログリアがFc受容体・補体受容体・MHCの発現、IL-1の分泌を行うのは驚きですね。末梢のマクロファージと全く同じFc受容体・補体受容体を持っているうえに自己と異物を区別できるMHCの発現も行い、かつIL-1の分泌も行うことができるからです。
因みに癲癇は脳の大脳基底核に大量に感染したherpesウイルスとミクログリアとの戦いで起こる炎症によるものです。癲癇についてはここを読んでください。 脳に感染したヘルペスウイルスを貪食して殺すことによって脳に炎症を起こす結果、神経細胞が崩壊して神経細胞機能不全症となりその結果、すべての神経変性疾患が起こるのです。神経変性疾患についてはここを読んでください。中枢のミクログリアは末梢の大食細胞にそっくり似ているどころかまさに中枢のマクロファージそのものです。グリア細胞は神経細胞の数倍から数十倍の数のグリア細胞が存在していることを知ってください。言うまでもなく脳に最も多いウイルスはherpesウイルスであるので脳の遺伝性癌やグリオーマの原因も脳のすべての神経変性疾患の原因もherpesであるので脳のミクログリアがいかに重要な自然免疫の働きを持ったグリア細胞であることを理解してください。
神経膠腫が脳に発生すると、腫瘍の周りには脳浮腫という脳のむくみが生じます。手や足を強くぶつけると、手足が腫れることと同じです。腫瘍や脳浮腫によって、脳の機能が影響を受けることになります。二つの癌関連遺伝子の一つであるTP53癌抑制遺伝子に変異によってリ・フラウメニ症候群には,大腸がん,乳がん,肉腫を発生しやすいのは残りの癌関連遺伝子である癌原遺伝子がヘルペスで癌遺伝子に突然変異してしまっていたからです。
p53は癌抑制遺伝子の一つですがp53とはなんでしょうか?がん抑制遺伝子には何十種類~100以上のの多くの種類がありますが、中でもp53遺伝子は「ゲノムの守護神」と称される最も代表的な癌抑制遺伝子であり、p53の機能は癌細胞が無限に増殖するのを阻止するのです。あらゆる癌は二つの癌関連遺伝子である癌原遺伝子とがん抑制遺伝子が二つとも変異してしまうと癌細胞となってしまい悪性の腫瘍細胞になるのです。二つの癌関連遺伝子の一つだけが変異した細胞は良性の腫瘍になるだけで癌にはならないのです。
肝癌になっていない慢性肝疾患患者の肝臓では、正常な肝臓に比べてp53の働きが活性化しているのは癌原遺伝子が癌遺伝子にならないように癌抑制遺伝子であるp53が頑張っているからです。
⑩ゴーリン症候群Gorlin syndrome。ゴーリン症候群 Gorlin syndromeは常染色体優性遺伝疾患である髄芽腫が高率に発生します。髄芽腫とは、何でしょうか?髄芽腫は小脳に好発する小児悪性脳腫瘍です。比較的稀な腫瘍であり、発生の原因は妊娠中のherpes感染による常染色体優性遺伝疾患です。特徴は、乳幼児から幼児に、小脳虫部発生、髄腔内播種があり、初発症状は頭痛、嘔吐、小脳失調などで、水頭症を伴っていることも多いです。ゴーリン症候群 Gorlin syndromeは母斑性基底細胞がん症候群ともいいます。皮膚がん,特に基底細胞癌を発生するものです。Gorlin症候群は、1960年Gorlinらによって報告された発達上の奇形と遺伝性高発癌性を併せ持つ常染色体優性遺伝疾患である。 発達上の奇形には手掌・足底皮膚小陥凹、肋骨椎骨異常、顎骨嚢胞、大脳鎌石灰化があり、発癌には基底細胞癌、髄芽腫の発生が有名である。ゴーリン症候群の原因は?原因は妊娠中に感染したことがないヘルペス によっておこりその責任遺伝子はHedgehog 蛋白受容体をコードするPTCH1遺伝子です。ゴーリン症候群は常染色体優性遺伝性であり、すでに100 以上の遺伝子変異が報告されている。多くは遺伝子の塩基の挿入・欠失変異であり、PTCHI のハプロ不全で発症するが、現在まで遺伝子型と表現型の関連は知られていない。ハプロ不全とは何でしょうか?一つずつ父親と母親から貰った2つの遺伝子の片方に変異があり、もう一方の正常遺伝子から作られる正常タンパク質だけでは量が足りず、うまく機能を補えないこと。ハプロはハプロタイプ(haplotype)の略であり英語で、”haploid genotype”(半数体の遺伝子型)の略です。半数体とはヒトの染色体は父と母から半分ずつの遺伝子をもらってひと組になっているが,片方の遺伝子をハプロとか半数体と言います。常染色体優性遺伝疾患の発症メカニズムのひとつです。
⑪リンチ症候群 Lynch syndrome。遺伝性疾患であるリンチ症候群の10-20%に,膠芽腫,びまん性星細胞腫,乏突起膠腫が発生します。膠芽腫とは何でしょうか?膠芽腫は、「グリオブラストーマ」と呼ばれる脳のなかに発生する悪性の脳腫瘍です。大脳に発生して、周囲の脳に滲み込むように浸潤して広がります。脳の神経細胞を支える神経膠細胞(星細胞、グリア)が腫瘍化したものです。他の部位に転移することはほとんどありませんが、急激に増大します。ミスマッチ修復遺伝子の変異が原因とされ,大腸ガンなどが同時に多発します。ミスマッチ修復遺伝子とは何でしょうか?細胞では、細胞分裂にともなうDNA複製時に父親からもらった塩基と母親からもらった塩基とが正しく対合しないで塩基の不対合(ミスマッチ)が起こる場合、ミスマッチ修復機構が働いて、それを修復しますが、あまりに多くの塩基の不対合(ミスマッチ)が起こるとこの修復機構の機能が追い付かなくなり、さまざまな遺伝子の異常(変異)が積み重なり、細胞の原癌遺伝子と癌抑制遺伝子の二つの遺伝子が癌遺伝子化することがあります。この塩基の不対合(ミスマッチ)修復機能を担うタンパクをコードしている遺伝子はミスマッチ修復遺伝子と呼ばれます。MMR遺伝子変異があると小児期にグリオーマが発生する傾向にあります。MMR遺伝子変異とは何でしょうか?MMRはMis‐match Repair略してMMRです。リンチ症候群(Lynch syndrome略してLS)は、生殖細胞系列におけるミスマッチ修復(Mis‐match Repair略してMMR)遺伝子であるMLH1,MSH2,MSH6,PMS2遺伝子とEPCAM遺伝子のherpesによる変異を原因とする遺伝性疾患です。全大腸がんのうち、5~10%は遺伝性です。遺伝性大腸がんの中で最も頻度が高いのがLSです。LS(リンチ症候群英語でLynch syndrome略してLS)では大腸がんだけではなく子宮内膜癌や子宮体癌や卵巣癌など、リンチ症候群関連がん(LS関連がん)として知られている複数のがんの発症リスクも、一般集団と比較して高いのは遺伝性の癌であるからです。LS関連がんとして、おもに大腸がん、胃がん、子宮内膜がん、卵巣がん、腎盂・尿管がんなど数多くの癌がLS関連がんが同時に見られるのは何故でしょうか?下の「人の臓器の発生と分化系譜」を見てください。大腸と胃は内胚葉から分化しておりさらに胃は前腸からできます。大腸は中腸の一部から出来上がります。子宮と卵巣は中胚葉から中間中胚葉になってから出来上がります。腎盂と尿管は中胚葉から中間中胚葉になってから出来上がります。このように末梢の臓器が出来上がるまでに何段階の分化と増殖の繰り返しがあります。エピブラスト以後のどの段階で妊婦さんがかかったことのないherpesに感染して癌関連遺伝子の突然変異を起こされたかによってどのような癌遺伝子になるかが決まってしまうのです。とくに外胚葉と中胚葉と内胚葉の分化の段階かその次の最後の分化の段階にかかった『癌ウイルスである』ヘルペスウイルス感染することによって遺伝性の癌疾患になったのです。とくに外胚葉と中胚葉と内胚葉の分化の段階でヘルペスウイルスにかかると単一の臓器だけの遺伝性の癌だけでなく多臓器の遺伝性の癌にかかりやすくなるのです。
人の臓器の発生と分化系譜
左図の内部細胞塊から出発して人の臓器が作られるまでの分化過程を表示しました。この図の左端の内部細胞塊とは哺乳類の受精卵が細胞分裂(卵割)を繰り返し、明瞭に分化した胚構造として最初に現れるのが胚盤胞です。胚盤胞(blastocyst)とは、受精から5日目頃の受精卵で、着床の準備が整った状態をいいます。胚盤胞は、卵割によって生じた空間を覆う細胞層と、その内部にある細胞集団から成り、前者を栄養外胚葉、後者を内部細胞塊と呼びます。エピブラストとは何でしょうか?日本語で胚盤葉上層です。エピブラスト(胚盤葉上層)は、胚盤胞が着床した後、内部細胞塊から発達する細胞層のことで、このエピブラストから、左図の将来の外胚葉、中胚葉、内胚葉が分化するのです。左上の図はあらゆる遺伝性疾患が胎児のどの分化のレベルでherpesに感染して胎児の遺伝子が癌化したかを推察できる極めて大切な人の臓器の発生と分化系譜の図ですよ。
脳腫瘍とは何でしょうか?頭蓋骨の内側にできた腫瘍の総称です。頭蓋骨の中は、脳実質と呼ばれる脳本体を中心に、脳実質外の組織である、脳を包む膜や脳神経、下垂体などで構成されており、これら脳実質外の各部位からさまざまな種類の腫瘍が発生する。脳腫瘍とは頭蓋骨の中に発生した腫瘍のことで、脳実質内から発生する髄内腫瘍)と脳を包んでいる硬膜や脳幹から顔面に分布する脳神経等から発生して脳を外から圧迫する髄外腫瘍からなります。髄内腫瘍は浸潤性で悪性腫瘍が多く、髄外腫瘍は圧迫性で良性腫瘍であることが一般的です。
脳腫瘍の中の良性腫瘍には成人に起こり易い髄膜腫(脳硬膜から発生)、神経鞘腫(内耳神経から発生)、下垂体腺腫(脳下垂体から発生)が多く、悪性腫瘍では神経膠腫(しんけいこうしゅ)という神経細胞の支持組織から発生する腫瘍と他の臓器の癌から飛んでくる転移性脳腫瘍が代表的なものです。
脳腫瘍は、その場所から生じた原発性脳腫瘍と、体の他の部位のがんが転移してきた転移性腫瘍とに分けられます。原発性脳腫瘍については、検査を経てさらに150以上に分類される他、良性腫瘍と悪性腫瘍にも大別される。脳腫瘍では良性腫瘍と悪性腫瘍では発症する部位が異なる場合があり、腫瘍が増殖する速度は良性のほうが遅いのは当然なのです。脳腫瘍の患者数は10万人に10~15人程度とされ、小児を含めてあらゆる世代に見られるのが特徴なのは小児固形がんの半分近くが脳腫瘍なので当然なのです。
原発性脳腫瘍の主なものに、神経膠腫(グリオーマ)、中枢神経系原発悪性リンパ腫、髄膜腫、下垂体腺腫、神経鞘腫、頭蓋咽頭腫などがある。このような原発性脳腫瘍の原因は、herpesが感染した脳細胞の遺伝子による突然変異です。それでは髄膜腫については、女性の患者が多いことから、女性ホルモンと関連があるという説もあるのはやはり、女性が生理が始まる10歳から50歳までの間、黄体ホルモンを出し続けるので黄体ホルモンは代謝されるとコルチコステロンという免疫を落とすステロイドホルモンのなってしまうので典型的には40~60歳で発生し,女性により多いのです。
腫瘍の種類に関係なく多くに共通して起こる症状として、頭蓋内圧亢進症状(ずがいないあつこうしんしょうじょう)がある。これは腫瘍によって頭蓋骨内部の圧力が高まるために起こる症状で、頭痛や吐き気、視力障害や意識障害などがみられ、朝起きた時に症状が強く出るのが特徴。一般的に、痛みは急激ではなく、ゆっくり痛くなることが多い。他に、腫瘍ができる部位によっては、まひや言語障害、性格の変化、ホルモンの過剰分泌など、さまざまな局所症状(巣症状)が引き起こされる。また、成人になってから痙攣症状があった場合は、側頭葉にできた腫瘍が原因の癲癇発作を疑う必要があるどころか痙攣症状の原因はherpesと考えるべきです。
小児でよくみられる脳腫瘍として、以下があげられます。①神経膠腫(グリオーマ)。神経膠腫は、神経膠細胞から発生する腫瘍の総称であり、低悪性度グリオーマと高悪性度グリオーマに大きく分けられます。②上衣腫。大脳の深部にある「脳室」を形づくる細胞である上衣細胞に起源をもつ腫瘍です。上衣腫が生じる場所は、大人を含めた全年齢でみると半数以上は脊髄ですが、子どもではほとんどの場合が脳の後ろ側の部位です。低年齢の子どもに生じやすいことが分かっています。脳室の上衣細胞が生後に分裂しないのとは対照的に、脊髄中心管の上衣細胞は増殖し、自己複製している。また、脊髄損傷時には、中心管の上衣細胞の増殖が亢進し、アストロサイト及びオリゴデンドロサイトを産生するが、ニューロンは産生しない。
③髄芽腫。小脳の細胞から発生する、高悪性度の腫瘍です。大人では少なく、患者さんの多くが20歳未満で発症します。子どもが発症する高悪性度の脳腫瘍の中で、最も多くみられる腫瘍です。④頭蓋咽頭腫。下垂体や視床下部の付近にみられる低悪性度の腫瘍です。増殖して下垂体や視神経などを圧迫すると、ホルモンの産生、成長、視覚などに支障を来すことがある。⑤細胞腫瘍。胚細胞は、受精卵から胎児へ育っていくときに形づくられる細胞であり、あとに、精巣内の精子や卵巣内の卵子になります。胚細胞腫瘍は、胎児へと育つ過程で、胚細胞が体のほかの部位に移動して増殖したものです。ほとんどの場合、脳の正中線(顔を正面から見たとき、脳の中央を前後にまっすぐ通る線)上に発生します。
小児は遺伝性脳腫瘍もよく見られます。遺伝性脳腫瘍の中には、染色体や遺伝子の変化が原因で引き起こされる「遺伝性脳腫瘍」と呼ばれるものがあります。遺伝性脳腫瘍としては、神経線維腫症、結節性硬化症、フォン・ヒッペル・リンドウ病などが代表的です。
また、小児の脳腫瘍は、腫瘍細胞が脳脊髄液の流れによって中枢神経系のほかの部位に移動し、そこで成長することで転移や播種(はしゅ)が起こることがあります。まれに中枢神経系外の部位に転移することもありますが、転移の起こりやすさは腫瘍の種類によって異なります。また、小児固形がんの残りの半分にも実にさまざまな種類の腫瘍が含まれています。何故、小児固形がんの半分近くが脳腫瘍なのでしょうか?脳の実質細胞は最終分化細胞であるので一生生まれ変わることはないので分裂しないので脳の実質細胞には癌は起こりません。
ところが記憶と情動制御の中枢である海馬の細胞と脳室にも幹細胞があることが分かったのです。特に海馬だけの古い細胞は新しい細胞と入れ替わることが分かったのは極めて重要なのです。記憶が無くなれば人間でなくなるからです。この世に持って生まれた海馬の細胞のおよそ3分の1が一生をかけて新しい細胞と入れ替わることが発見されたのです。残りの三分の二だけが生まれたときの細胞として残っているのです。従って海馬の幹細胞も新しい海馬の細胞になると分裂しないのでヘルペスが感染しても増えることが出来ないのでがんはできません。しかも生まれ持った海馬の細胞に感染したヘルペスによってアルツハイマーになると細胞が崩壊するだけですから癌は起こりません。
小児の脳は完成していません。特に脳の中で最も高等な仕事を担う前脳前野が完成するのに20歳前後までかかります。前頭前野の脳細胞は他人とのコミュニケーションや常識や社会性を身に着けるために、もっとも遅く成熟する脳の部位で、小学生くらいから他の脳細胞の大きさや中身の成長が始まり、20〜25歳くらいにかけて成熟していきます。脳細胞が分裂することはありませんからherpesがどの脳細胞に感染しても分裂しないので脳の実質には癌が出来ません。
小児固形がんでは、成人に多い上皮性の「癌」は少なく、ほとんどが「肉腫」です。 胃癌や肺癌は、それぞれ胃と肺にしか発生しませんが、肉腫の発生母地となる組織は体中至る所に存在するために、小児の固形がんは体中の どこからでも発生するのが特徴です。そのため、発生臓器別ではなく、病理組織学的に名付けられています。未成年(0-19歳)にできるがんの中で最も多いのは血液のがんである白血病です。白血病は15~19歳の癌のうち最も多いのが白血病で同世代のがんの約4分の1を占めています。血液は、液体の結合組織であると言われるのは何故でしょうか?血液は、55%の血漿と、45%の赤血球、白血球、および血小板などのその他の要素から構成されています。 こうした生きている赤血球、白血球、および血小板などの細胞が血漿中に浮遊している状態のため、血液という液体に浮かんでいる多種類の上皮細胞でない結合組織の集合であるのが血液であると考えられているので、血液は、身体中の唯一の液体組織と言われるのです。
このように小児がんは、白血病などの造血器腫瘍や非上皮性腫瘍(肉腫)などが多いことが特徴です。小児がんの中で、最もかかることの多い白血病が小児がんの約40%を占めて、脳腫瘍・脊髄腫瘍が約20%、神経芽細胞腫が約6.5%と続きます。
小児がんの中で、最も多い白血病が小児がんの約40%を占めているのですが何故小児には白血病が多いのでしょうか?白血病では骨髄の中にはあらゆる血液細胞を作り出す「造血幹細胞」がいますが、数は非常に少なく、骨髄内の有核細胞の10万個に1個程度と非常に少ない。そのごくわずかな造血幹細胞が、身体中で働く数千億以上の白血球や赤血球、血小板などを毎日作り出しています。細胞を増やすためには細胞分裂をしなければならないし、多種多様な分化した細胞を作りだすためには幹細胞からそれぞれの細胞に分化した後にもさらに繰り返し分裂してそれぞれ白血球や赤血球、血小板などを急速に大量に増やしていかなければなりません。
しかも乳幼児期や小児期の子供は免疫が十分出来上がっていないので、まれではあるけれども骨髄に感染したヘルペスは未分化で未熟な骨髄の細胞に感染してビリオンを増やしたherpesはぎっしり詰まった隣接する新たなる骨髄細胞にどんどん感染して、細胞で増え過ぎたherpes細胞は遺伝子を突然変異させ白血病を増やす機会も増えて、その結果白血病になり易くなるのです。このように骨髄で骨髄幹細胞から成熟した白血球になるまでのどの段階でherpesがどの種類の骨髄細胞に感染してherpesのゲノムを未熟な血液細胞の遺伝子に組み込んでしまって遺伝子を突然変異させて癌化させるかによって白血病の病名が決まるのです。一番重症な白血病になるのはあらゆる血液細胞を作り出す「造血幹細胞」そのものに感染して癌が生じると他人の「骨髄移植」をせざるをえなくなるのは言うまでもありませんが、それぞれの白血病の悪性度によって、移植が有効であるかどうかが決められます。
それでは癌は別名悪性新生物と言われるのですが何が全ての「癌の悪性度」を決めるのでしょうか?全ての癌は二つの正常な癌関連遺伝子である増殖を決める「原癌遺伝子」と増殖を抑える「癌抑制遺伝子」が二つともherpesによって突然変異させられると人体の正常な40兆個の細胞に初めて一個の癌細胞が生まれます。この一個の癌細胞の重さは一ナノグラム(10憶分の一グラム)で10年で30回分裂して10億個になり一グラムの重さの癌(癌細胞の塊)になった時にはじめて癌であることが発見されるのです。一回の分裂で二個になるので230で約10憶となります。この10憶個の癌細胞の一個一個にはいくつのherpesが感染していると思いますか?癌細胞が二つに分裂するときにherpesは何個になると思いますか?少なくとも一回の癌細胞分裂にherpesはビリオンを100個以上増やします。
悪性度を決定的に決めるのは450個の癌関連遺伝子が突然変異を起こして癌化する数で決まるのです。この癌関連遺伝子には2種類あり最も少なくてもこの二種類ともが突然変異を起こして癌化する必要があります。450個の癌関連遺伝子には二種類の癌関連遺伝子を一緒に含めています。この450個の癌関連遺伝子が癌化している数が多ければ多いほどそれだけ癌化する勢いが強くなりいわゆる癌の周辺への浸潤の勢い、癌の拡大の勢い、癌の分裂の勢い,癌の増殖の勢い、がんの転移の勢い、がんの血管新生の勢いのすべては癌の進行度が亢進させるのは450個の癌関連遺伝子が癌化している数が多ければ多いほど悪性度が増えていくのです。
それでは450個の癌関連遺伝子を突然変異させるのは何でしょうか?さらに450個の癌関連遺伝子を突然変異の数を増やして癌細胞を無限に増やして癌の悪性度や転移を増やすのは誰でしょうか?ヘルペスウイルスです。上述したように450個の癌関連遺伝子がherpesウイルスによる形質転換と言われる遺伝子突然変異により突然変異させる数が多ければ多いほど原癌遺伝子が癌遺伝子に突然変異して癌細胞の分裂の勢いを増し、一方癌抑制遺伝子も遺伝子が突然変異してしまうので癌細胞の分裂の勢いを抑制することができずに更に癌細胞と同時にherpesも子供のビリオンも増し癌細胞が指数関数的に増えて浸潤も播種も転移も恐ろしい勢いで全身に起こってしまうのです。いわゆる悪性度が増えていくのです。
復習しておきましょう。癌の発生の出発点となる一個目の細胞の突然変異による癌化により癌細胞を作るのはherpesです。herpesが感染している癌細胞が多ければ多いほど、かつ癌細胞に感染しているherpesのビリオンが多ければ多いほどかつ癌細胞が分裂する回数が多いほど指数関数的に癌細胞は増えて行くことを理解してください。癌の原因である癌ウイルスを殺せば癌を完璧に治せた「光癌療法」を創始したロイアル・レイモンド・ライフ博士についてはここを読んでください。まさに彼の言う癌ウイルスはherpesウイルスであることを発見したのは私です。私も「自己免疫疾患はないから全て治した」理論と証拠によりさらにすべての癌の原因は癌ウイルスであるherpesウイルスであり、かつ一代限りの先天性の遺伝子疾患のすべての原因は妊娠中に初めてかかったherpesウイルスが胎児の体性細胞の遺伝子を突然変異させたからであり、更に先祖代々続く遺伝子病は生殖細胞に同じ様にherpesウイルスが感染したウイルスが原因であるとか更にアレルギーは化学物質が原因で免疫を抑えない限りアレルゲンである化学物質に対して免疫寛容となり共存できるなどの理論と実践により来年のノーベル生理・医学賞は私に授与されるべきだと思いませんか???ワッハッハッハッハ!!!!!私にとってはノーベル生理・医学賞なんかどうでもいいのですのに、ある超一流の大学院の先生の難病中の難病を治してあげたのですが初診の彼の挨拶は「ノーベル賞の取り方を教えてあげましょう。」と伝授されて過去の難病治癒のカルテを集め出したのですがすぐに止めました。何故ならば現代の難病のすべては製薬メーカーが免疫を下げる高価な薬を作り売りまくってあらゆる難病を作りまわっている医者達だと言いまくっているのにどうして私が冗談でもノーベル生理・医学賞を取れるわけがないことに気が付いたからです。私は本当にバカな男でしょう。この話は100%真実なのですよ。ワッハッハッハッハ!!!!!結局、ノーベル生理・医学賞もアメリカが支配している金力と政治力で決まりますからね。
詳しく詳しく論述して量が莫大なので一旦ここまでに区切り、続きはPart2へ行きます!!頑張って着いて来て下さい!!!
